Bradavice v ordinaci praktického lékaře
Bradavice jsou papuly a plaky barvy kůže s drsným povrchem vznikající v důsledku ztluštění epidermis, které je podmíněno HPV infekcí keratinocytů bazální vrstvy a následnou klonální proliferací. Postihují kůži (bradavice kožní – verruca) nebo genitál (bradavice genitální – condyloma acuminatum; condyloma – řec. zduření okolo anu, acuminatus – lat. špičatý).
Infekce HPV (human papilloma virus, lidský papilomavirus) je nejčastější virovou infekcí kůže a sliznic, resp. nejčastější virovou sexuálně přenášenou infekcí (sexually transmitted infection, STI).
Incidence HPV veruk se udává v rozmezí 7–10 %, u dětí a mladistvých 30 %, u imunosuprimovaných pacientů až 77 %. Maximum výskytu bradavic nastává nejprve ve věku mezi 10. a 14. rokem, poté mezi 21. a 25. rokem života.
Přenos infekce se děje přímým kontaktem, včetně přenosu při pohlavním styku. K přenosu dochází zejména ve vlhkém prostředí (sprchy, bazény, fitness centra a sauny). Ve výjimečných případech dochází i k přenosu HPV z matky na plod, nejpravděpodobněji během průchodu novorozence kontaminovanými porodními cestami. Po zahájení sexuálního života dojde velmi rychle k promoření naivní populace. Až 80 % sexuálně aktivních osob je v průběhu života nakaženo alespoň jedním typem HPV. Je možná spontánní regrese infekce HPV.
Inkubační doba se udává v rozmezí 1–20 měsíců.
K rozvoji onemocnění přispívá řada predisponujících faktorů: atopie, imunitní nedostatečnost, věk, akroasfyxie (prochladlé periferní části končetin), hyperhidróza, imunitní defekty.1
Bradavice kůže
 Klasifikaci kožních a genitálních bradavic uvádí tabulka 1.
Klasifikaci kožních a genitálních bradavic uvádí tabulka 1.
Verruca vulgaris (pravé bradavice)
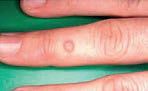 Bradavice je epitelová hyperplazie imponující nezávisle na lokalizaci jako malá plochá papula s drsným povrchem až květákovitý šedožlutý nodulus (obr. 1, 2). Typické jsou bodovité kapilární trombózy viditelné často jako červené až černé body. Diagnóza je možná většinou již pohledem.
Bradavice je epitelová hyperplazie imponující nezávisle na lokalizaci jako malá plochá papula s drsným povrchem až květákovitý šedožlutý nodulus (obr. 1, 2). Typické jsou bodovité kapilární trombózy viditelné často jako červené až černé body. Diagnóza je možná většinou již pohledem.
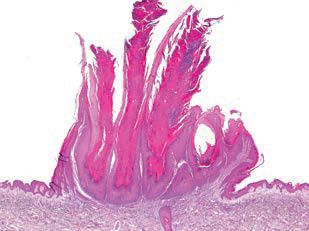 Klasická bradavice se vyskytuje i v oblasti dutiny ústní, nejčastěji v oblastech sliznic spojovaných s ortokeratotickým procesem – rty, gingiva, tvrdé patro.
Klasická bradavice se vyskytuje i v oblasti dutiny ústní, nejčastěji v oblastech sliznic spojovaných s ortokeratotickým procesem – rty, gingiva, tvrdé patro.
Verruca plana juvenilis (ploché bradavice)
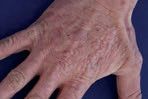 Verrucae planae juveniles jsou ploché oválné papuly velikosti až 4 mm v průměru, v barvě kůže až lehce nahnědlé, s lokalizací především v obličeji, na hřbetech rukou a prstů a na distálních částech předloktí mladých žen (obr. 3). Vykazují vysoké procento spontánního zhojení. Vykazují pseudo‑Köbnerův fenomén, tzn. výsev v místě podráždění.
Verrucae planae juveniles jsou ploché oválné papuly velikosti až 4 mm v průměru, v barvě kůže až lehce nahnědlé, s lokalizací především v obličeji, na hřbetech rukou a prstů a na distálních částech předloktí mladých žen (obr. 3). Vykazují vysoké procento spontánního zhojení. Vykazují pseudo‑Köbnerův fenomén, tzn. výsev v místě podráždění.
Verruca plantaris (plantární, mozaikové bradavice)
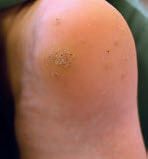 Následkem šíření viru v místech mechanické tlakové zátěže vykazuje bradavice tzv. endofytický růst, projevy jsou lokalizovány v úrovni kůže (obr. 4). Šířením vznikají tzv. mozaikové bradavice nebo tzv. trnité bradavice. Typický bývá okrajový kalus. Subjektivně udávají postižení bolestivost. Doporučuje se snížení tlakové zátěže vhodnou ortopedickou obuví.
Následkem šíření viru v místech mechanické tlakové zátěže vykazuje bradavice tzv. endofytický růst, projevy jsou lokalizovány v úrovni kůže (obr. 4). Šířením vznikají tzv. mozaikové bradavice nebo tzv. trnité bradavice. Typický bývá okrajový kalus. Subjektivně udávají postižení bolestivost. Doporučuje se snížení tlakové zátěže vhodnou ortopedickou obuví.
Verruca periungualis (periunguální bradavice)
 Jde o lokalizaci bradavic v oblasti nehtového valu (obr. 5). Mohou pronikat pod nehtovou ploténku, vést k parciální onycholýze a jsou bolestivé. Při okusování prstů pak dochází k šíření (pseudo‑Köbnerův fenomén vzhledem k epiteliálním defektům mechanického traumatu při kousání). Obdobně k tomu dochází i u nemocných, kteří traumatizují kůži v oblasti paronychia.
Jde o lokalizaci bradavic v oblasti nehtového valu (obr. 5). Mohou pronikat pod nehtovou ploténku, vést k parciální onycholýze a jsou bolestivé. Při okusování prstů pak dochází k šíření (pseudo‑Köbnerův fenomén vzhledem k epiteliálním defektům mechanického traumatu při kousání). Obdobně k tomu dochází i u nemocných, kteří traumatizují kůži v oblasti paronychia.
Filiformní bradavice
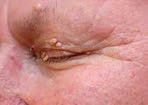 Jde o formu verukózní nesedící na široké bázi. Výskyt je udáván v oblasti očních víček, brady a v oblasti červeně rtů (obr. 6).
Jde o formu verukózní nesedící na široké bázi. Výskyt je udáván v oblasti očních víček, brady a v oblasti červeně rtů (obr. 6).
Slizniční bradavice
Většinou jde o jednotlivé splývající veruciformní papuly na bělavé sliznici dutiny ústní. Lokalizovány jsou především v oblasti špičky jazyka, hřbetu. Mívají plochý charakter a šedobělavé zbarvení. Měly by být odlišeny od condylomata acuminata na sliznici dutiny ústní. Subjektivně nebolí, často dochází ke spontánnímu zhojení. Doporučuje se i bioptické vyšetření k vyloučení leukoplakií.
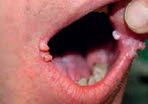 Virové bradavice však mohou být lokalizovány i v kapiliciu, v oblasti sliznice rtů (papilomatózní i filiformní) (obr. 7), v oblasti penisu a velkých labií, nehtového lůžka, v meziprstí, ale i na spojivce nebo na nosní sliznici.
Virové bradavice však mohou být lokalizovány i v kapiliciu, v oblasti sliznice rtů (papilomatózní i filiformní) (obr. 7), v oblasti penisu a velkých labií, nehtového lůžka, v meziprstí, ale i na spojivce nebo na nosní sliznici.
Diagnostika
Diagnostika bradavic je klinická. Dermatovenerolog navíc provádí vyšetření pomocí dermatoskopu. Pro bradavice jsou typické tyto dermatoskopické nálezy (červené nebo černé tečky – trombotizované kapiláry s bělavým lemem nebo bez lemu).
V případě diagnostických pochyb je indikováno histopatologické vyšetření bioptického vzorku kůže po místním znecitlivění.
Protože papilomaviry nelze pěstovat v tkáňových kulturách, je laboratorní diagnostika HPV založena na molekulárně biologických metodách (PCR). Sérologické metody detekce anti‑HPV protilátek (ELISA) nemají diagnostické využití v praxi.
Diferenciální diagnostika
Při rychlém růstu, atypické lokalizaci, formě nebo zabarvení je třeba provést probatorní excizi s histopatologickým vyšetřením a vyloučit možnost spinocelulárního karcinomu. V diferenciální diagnostice přichází dále v úvahu nejčastěji keratoakantom, cornu cutaneum, morbus Bowen, seboroická keratóza, trichilemom, lichen ruber verrucosus, arzenové keratózy (lokalizace v dlaních), kalus, lichen planus, keratoma palmare et plantare dissipatum, clavi syphilitici a tuberculosis cutis verrucosa.
Vyšetřovací algoritmus
 Vyšetření bradavic zahrnuje anamnézu (tab. 2), klinický obraz, ev. derma-
Vyšetření bradavic zahrnuje anamnézu (tab. 2), klinický obraz, ev. derma-
toskopický obraz, histopatologický obraz, určení klinického typu a závažnosti onemocnění. Typizace HPV není rutinní součástí vyšetření.
Terapie
Léčba bradavic
Neexistuje kauzální antivirová terapie. Protože bradavice je virový papilom postihující pouze epidermis, neměla by být terapie příliš agresivní a zanechávat jizvení. Vlastní způsob terapie se řídí klinickým typem, počtem, velikostí, topografickou lokalizací, ale i zkušenostmi lékaře a ev. přáním pacienta. U imunokompetentních osob se doporučuje i žádná terapie, která je však diskutabilní vzhledem k možnosti šíření bradavic do okolí či na další osoby přímým kontaktem.
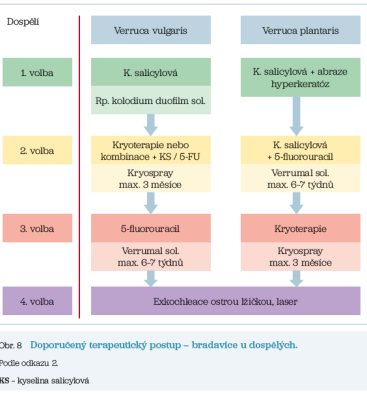 Český terapeutický postup bradavic kůže byl publikován vloni (obr. 8).2
Český terapeutický postup bradavic kůže byl publikován vloni (obr. 8).2
Topická léčba
Terapie bradavic spočívá v jejich destrukci, a to různými metodami:
Chemodestrukce využívá 40% roztok kyseliny trichloroctové, která při aplikaci na povrch bradavice (1× týdně) způsobí koagulaci buněčných proteinů a nekrózu buněk. Efekt je udáván asi u 70–80 % pacientů. Výhodou jsou nízké náklady a jednoduchá aplikace včetně bezpečnosti při léčbě v graviditě a u dětí starších čtyř let. V léčbě kondylomat se doporučuje i 80–90% kyselina trichloroctová. K chemodestrukci je možné použít i nitrát stříbrný, 80% fenol či kyselinu mravenčí.
Mezi antiproliferativní léčiva patří 5‑fluorouracil.
5‑fluorouracil 5% crm. je aplikován 2× denně po dobu 3–6 týdnů na plochu maximálně 25 cm2. Je třeba chránit okolní tkáň. Kontraindikacemi jsou gravidita, kojení, kojenecký věk a renální insuficience.
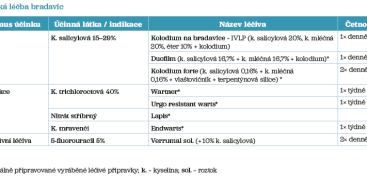 Topická léčiva uvádí tabulka 3.
Topická léčiva uvádí tabulka 3.
Fyzikální léčba
Kryoterapie
Účinek kryoterapie spočívá v tepelně indukované epidermální a dermální buněčné nekróze a trombotizaci kapilární sítě. Tekutý dusík je aplikován pomocí spreje, ev. tamponem (u dětí nebo na obličej). Před kryoterapií plantárních veruk je třeba provést abrazi povrchu. Tekutý dusík (–196 °C) se aplikuje do vzniku bělavého dvorce, poté se vyčká 5–30 sekund a postup se opakuje 2–3krát. Za 2–4 týdny lze kryoterapii zopakovat, nejvíce celkem šestkrát nebo po dobu šesti měsíců.
Po ošetření se objevuje erytém, edém a často i puchýř. Mezi nežádoucí účinky patří bolest a hypo‑ či hyperpigmentace. Je třeba dávat pozor v blízkosti kožních nervů, šlach a nehtového aparátu. Ošetřené okrsky kůže se hojí zpravidla bez tvorby jizev. Efekt léčby je udáván 60–90 %, u 25–39 % léčených se objevují recidivy výsevu bradavic. U plantárních bradavic je efekt malý, i při kombinaci s kyselinou salicylovou dosahuje jen 14 %.
V tzv. uzavřených kryosystémech se využívá oxid uhličitý nebo oxid dusný.
Druhou možností fyzikální terapie je hypertermie infračerveným světlem. Červené světlo o teplotě 40–44 °C se používá po dobu 30 minut 3–5 dnů po sobě. Diskutuje se o fotokoagulaci drobných kapilár jako o možném principu účinku u této formy léčby.
Laserová terapie /elektrochirurgické metody
Monopolárním monokauterem lze odstranit větší, zrohovatělé a exofyticky rostoucí bradavice.
Ploché bradavice se ošetřují spíše CO2 laserem, ev. Nd:YAG, Er:YAG, infračerveným laserem. Rizikem může být vznik depigmentovaných lézí. Pulzní barvivový laser (585 nm) se použije 2–4krát na plochu 7–10 J/cm2. Efekt je lepší u bradavic na rukou než na ploskách. Mezi nežádoucí účinky se řadí bolest, vznik hemoragického puchýře, hypopigmentace a jizvy.
Při terapii elektrokoagulací a laserem vznikají buněčné fragmenty obsahující viry. Proto je nutné užití odsávacích zařízení a používání ochranných masek, rukavic a brýlí.
Chirurgická léčba
Metodou chirurgické volby je kyretáž (abraze, exkochleace) kyretou nebo ostrou lžičkou, nikoli excize (bradavice je uložena intraepidermálně!). Výkon se provádí v lokální anestezii injekční, u dětí v lokální anestezii EMLA krémem (lidokain a prilokain) aplikovaným 45 minut v okluzi před ošetřením. Excize bradavice je indikována pouze při podezření z malignity.
Systémová léčba
Zejména u imunosuprimovaných pacientů nebo v případě rozsáhlých a recidivujících bradavic lze využít léčbu přípravkem inosinum pranobexum (Isoprinosine tbl. á 500 mg) v dávce 50 mg/kg (1 tbl./10 kg) rozděleně ve 3–4 dávkách (2 tbl. 3–4× denně), maximálně 4 g/den u dospělých a u dětí ve věku od jednoho roku. Indikacemi jsou imunodeficitní stavy, zejména poruchy buněčné imunity provázené protrahovanými nebo opakovanými virovými infekty a condylomata acuminata, mukokutánní, vulvovaginální (subklinické) nebo infekce vyvolané HPV postihující sliznici děložního hrdla.
Prevence
Cílem primární prevence je zamezit přenosu infekce HPV. Nejspolehlivější metodou primární prevence je očkování proti infekci HPV. Aktuálně používané vakcíny jsou určeny k profylaxi a nevykazují terapeutický efekt. Doporučuje se zahájit očkování dívek i chlapců již ve věku 11–12 let. U dospělých je optimální očkování u žen ve věku do 26 let a u mužů do 21 let. Vakcinace proti HPV je indikována v prevenci premaligních genitálních, análních lézí, cervikálních a análních karcinomů a bradavic genitálu v příčinné souvislosti se specifickými typy HPV. Jsou k dispozici vakcíny Cervarix (proti HPV 16 a HPV 18), které jsou vhodné pro ženy ve věku od 9 do 25 let v prevenci karcinomu děložního hrdla, Gardasil (proti HPV 6, HPV 11, HPV 16 a HPV 18) pro ženy ve věku od 9 do 45 let a Gardasil 9 (proti HPV 6, HPV 11, HPV 16, HPV 18, HPV 31, HPV 33, HPV 45, HPV 52 a HPV 58) určený k aktivní imunizaci jedinců ve věku od 9 let.
Poučení pacienta
Pacient má být informován o způsobu přenosu, infekční povaze onemocnění, má mu být vydáno písemné poučení. Velmi důležitá jsou všeobecná opatření (např. lehká prodyšná obuv), prevence vlhkého chladného prostředí na končetinách (suché nohy, péče o meziprstní prostory). Při akrální lokalizaci potíží je třeba doporučit zákaz kouření, nikotin vede ke zhoršení akrálního prokrvení.
Prognóza
Prognóza většiny klinických jednotek působených HPV je příznivá, ale recidivy jsou časté. Je nutno vzít v úvahu možnost maligní transformace u imunosuprimovaných osob.
Poučení pro pacienty
- HPV je infekce kůže a sliznic.
- Bradavice jsou kožní výrůstky působené viry HPV přenášenými z člověka na člověka přímým kontaktem.
- Člověk může být nositelem viru i bez zjevného kožního projevu.
- Bradavice mají nejčastěji pacienti s atopickým ekzémem a s poruchou imunity.
Co jsou to bradavice?
- Bradavice jsou působeny lidským papilomavirem (human papilloma virus – HPV), který se přenáší přímým kontaktem s nemocným člověkem.
- Bradavice kůže vyvolávají jen některé typy HPV.
- Jiné typy HPV jsou původci genitálních bradavic, přednádorových změn a zhoubných nádorů děložního hrdla, konečníku, penisu a pochvy. Je možné se nakazit současně.
Jak je možné HPV získat?
- Bradavice se obvykle šíří přímým kontaktem s kůží někoho, kdo HPV infekci má. Často bradavice nemusí vzniknout, i když je virus v kůži.
- Bradavice se objevují během několika týdnů, ale i za několik měsíců či let.
- HPV infekce se spíše přenáší, pokud jsou bradavice na kůži přítomny, ale virus se může šířit i v jejich nepřítomnosti. Proto je těžké určit, od koho jste se nakazili.
- Nové bradavice se mohou objevit i několik měsíců po léčbě, bez nové infekce.
- I když jste již bradavice měli, můžete se znovu nakazit.
Jaké jsou příznaky bradavic?
- Nejčastějším příznakem jsou kožní výrůstky v oblasti rukou a nohou.
- Bradavice mohou být izolované, vícečetné i mnohočetné, malé i velké, někdy ploché. Mají barvu kůže nebo jsou bělavé.
- Bradavice jen zřídka působí svědění, pálení, krvácení nebo bolest.
Potřebujete vyšetření?
- Pokud se domníváte, že máte podezření na bradavice, nechte se vyšetřit kožním lékařem.
Jak se bradavice léčí?
- Imunitní systém je obvykle schopen HPV potlačit nebo eliminovat, což vede k dlouhodobému vyléčení.
- Bradavice se léčí mnoha způsoby, žádná léčba není nejlepší.
- Cílem léčby je odstranit viditelné bradavice a zbavit se obtěžujících kožních výrůstků. Žádná léčba však nevede k odstranění HPV z těla.
- Všechny typy léčení mohou někdy vyvolat místní kožní reakci (svědění, pálení, oděrky a bolest).
- Bradavice se mohou vrátit nezávisle na druhu léčby.
Léčba v ordinaci kožního lékaře (výhodou je rychlost vyléčení)
- Kryoterapie, tj. zmrazení tekutým dusíkem.
- Chirurgické metody (elektrokauter, kyretáž, excize nebo CO2 laser).
Domácí léčba (výhodou je dostupnost většiny léčiv bez receptu)
- Kyselina salicylová v kombinaci.
- Kyselina trichloroctová.
- Kyselina mravenčí.
- Nitrát stříbrný.
Obecná doporučení k prevenci vzniku a šíření bradavic
- Nesdílejte s nikým ručník, boty, ponožky ani jiné osobní potřeby.
- Noste boty ve společných sprchách a šatnách.
- Dezinfikujte sportovní pomůcky a náčiní.
- Noste vzdušnou obuv a oblečení.
- Dodržujte osobní hygienu.
- Nechte vždy vyschnout boty před dalším použitím.
- Vyměňujte pravidelně ponožky, denně je vyměňujte.
- Lečte bradavice co nejdříve.
- Zabraňte manipulaci s bradavicí, poranění a vlhkosti kůže.
- Používejte pilníky a další nástroje pro ošetřování bradavic odděleně od nástrojů pro ošetřování jiných částí těla.
- Nechoďte bosi, udržujte nohy suché a čisté.
- Pravidelně kontrolujte nohy svých dětí.
- Vyhýbejte se kontaktu s bradavicemi.
- Zabraňte, aby bradavice krvácela.
- Nechte se očkovat HPV vakcínou proti čtyřem nebo devíti typům HPV.
Literatura
- Salavec M, Boštíková V, Boštík P. In: Hercogová J, et al. Klinická dermatovenerologie. Praha: Mladá fronta, 2019; s. 1378–1387.
- Třešňák Hercogová J, Vašků V, Salavec M. Bradavice. Čes Dermatovenerol 2022;12:5–18.