Časná intervence u hypertenze brání nevratným změnám
O arteriální hypertenzi se mluví často a obsáhle, její kontrola v reálném světě ale vázne. Za nedostatečnou léčbou stojí vedle nízké adherence nemocných také inercie na straně lékařů, kteří onemocnění zejména u mladších pacientů často bagatelizují a terapii odkládají. „U starších, polymorbidních pacientů kliniky nasadit antihypertenziva většinou napadne. U mladších, jinak zdravých lidí se tomu ale zdráhají. To je přitom velká chyba, protože dosažení kontroly hypertenze v časných fázích může předejít nevratným změnám v srdci, cévách, ale i třeba kognitivních funkcích. Pro prevenci hypertenzí mediovaného orgánového postižení (HMOD) je zahájení účinné terapie co nejdříve klíčové. U většiny nemocných je ale v souladu s platnými doporučeními nutné terapii začít již v kombinaci, a to přednostně kombinaci fixní,“ sdělil na konferenci České společnosti pro hypertenzi v Mikulově MUDr. Peter Wohlfahrt, Ph.D., z Pracoviště preventivní kardiologie IKEM v Praze.
Časový rozměr v léčbě arteriální hypertenze je tak podle MUDr. Wohlfahrta velmi podstatný: „Zcela zásadní je hypertenzi včas zachytit a včas rozpoznat případné HMOD. To ale nestačí, včas by měla být zahájena také účinná terapie, ideálně ve fixní kombinaci. Při nedostatečném úspěchu je nasnadě časná intenzifikace s tím, že cílové hodnoty u osob do 65 let se pohybují mezi 120–130 mm Hg systolického krevního tlaku (STK) a 70–80 mm Hg tlaku diastolického (DTK). Tohoto efektu by mělo být dosaženo rychle, ideálně během tří měsíců léčby, kontrola by ale měla přetrvávat dlouhodobě. Každé snížení o 5 mm Hg je nicméně úspěchem a snižuje kardiovaskulární morbiditu a mortalitu. Fixní kombinace amlodipinu, perindoprilu a indapamidu (Triplixam) disponuje klinickými daty pro splnění těchto vlastností,“ shrnul.
Nikdo není příliš mladý na hypertenzi
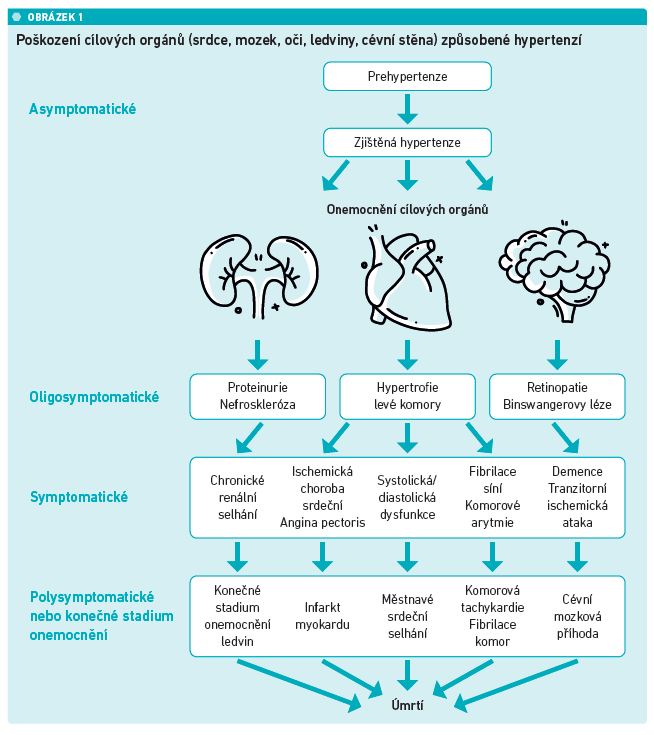
Hypertenze u mladších nemocných je častěji geneticky podmíněná, naopak ve vyšším věku hraje častěji roli nepříznivý životní styl. Zároveň hypertenze v rodinné anamnéze hraje významnou roli jen tehdy, pokud se u rodiče vyskytla do 55 let věku. „Úskalím nasazení antihypertenziv u mladších nemocných je, že mohou vypadat jinak zcela zdravě, a zavedení chronické farmakoterapie se tak u nich zdánlivě jeví jako přehnaná reakce. K zařazení léků tak může dojít, až když se vrátí o dekádu až dvě později s pleší, erektilní dysfunkcí a mírným kognitivním poškozením,“ varoval MUDr. Wohlfahrt a pokračoval: „Pokud se ale hypertenze objeví v mladém věku, pak také působí o to déle. Oproti vrstevníkům se tak u osob s vysokým krevním tlakem od mládí častěji rozvine HMOD, které postihuje vedle srdce a cév také mozek, oči, ledviny nebo další orgány. HMOD je zrádné také proto, že se zprvu v asymptomatické a později v oligosymptomatické fázi příliš neprojevuje, pacient sice může trpět proteinurií nebo hypertrofií levé komory, pokud se ale nenechá vyšetřit, tak to sám nemusí nijak pociťovat. Tyto změny ale mohou být v některých orgánech ještě reverzibilní. V okamžiku, kdy se objeví jasné symptomy, ale už dochází k nevratnému poškození, projevujícímu se jako chronické onemocnění ledvin (CKD), ischemická choroba srdeční (ICHS), srdeční selhání se systolickou nebo diastolickou dysfunkcí, fibrilace síní nebo demence (viz obrázek 1). Přítomnost HMOD zvyšuje kardiovaskulární riziko asi dvojnásobně až trojnásobně a všichni nemocní, u kterých se rozvine, jsou při STK nad 140 mm Hg ve vysokém až velmi vysokého riziku,“ varoval.
Druhý krok: trojkombinace, ideálně fixní
Podle recentních doporučení ESC/ESH z roku 2018 je u naprosté většiny nově diagnostikovaných nemocných indikováno v třídě doporučení I s úrovní evidence A již zahájení léčby hypertenze v kombinačním režimu pomocí fixní kombinace v jedné tabletě. Monoterapie se připouští jen u osob s hypertenzí 1. stupně s nízkým rizikem, respektive individualizovaně u velmi starých (≥ 80 let) nebo křehkých pacientů. Prvním krokem je většinou fixní dvojkombinace inhibitoru ACE (ACEI) nebo sartanu s blokátorem kalciových kanálů (BKK) nebo diuretikem, v druhém kroku potom fixní trojkombinace ACEI/sartanu, BKK a diuretika. Více tablet na léčbu vysokého krevního tlaku by měli užívat pouze pacienti s rezistentním onemocněním, u nich je doporučeno přidat k výše uvedené fixní trojkombinaci zpravidla spironolakton a odeslat je do specializovaného centra. „Každé snížení o alespoň 5 mm Hg se počítá, a to jak u osob s již rozvinutým kardiovaskulárním onemocněním, tak i u jinak zdravých. I takto malý pokles krevního tlaku totiž snižuje kardiovaskulární mortalitu o asi 10 procent na každých 5 mm Hg, byť žádoucí je samozřejmě pokles do cílových hodnot. Zároveň ale platí, že relativní snížení rizika na stejnou redukci krevního tlaku je nejvýraznější právě u mladších nemocných, u kterých se léčbou pomůže zabránit nevratným změnám,“ komentoval MUDr. Wohlfahrt.
Tlak v cílových hodnotách ocení i mozek
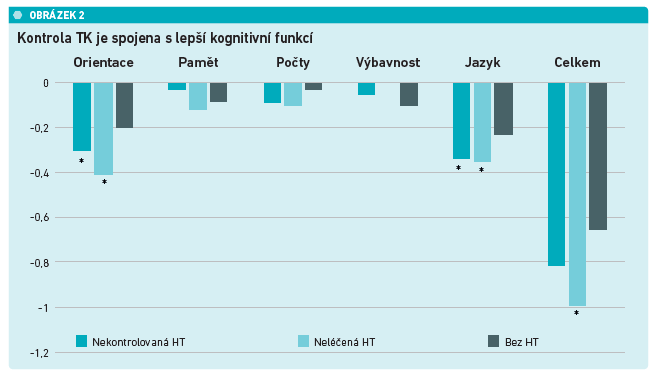
Vliv hypertenze na celoživotní riziko sleduje například longitudinální kohortová studie CARDIA, která v roce 1985 zařadila celkem 2 680 osob ve věku 18–30 let. Ti, u kterých se arteriální hypertenze rozvinula v mládí, vykazovali ve věku 50 let poškození alespoň jednoho orgánu v 60 procentech případů a dvou a více orgánů v 20 procentech. V podskupině s poškozením srdce se nejčastěji jednalo o kalcifikace koronárních tepen, hypertrofii levé komory a diastolickou dysfunkci. Podle jiné studie PESA z roku 2015 vykazovalo subklinické poškození cév s aterosklerotickými změnami 71 procent mužů a 48 procent žen ve věku 40–54 let a relativně často se tyto změny vyskytovaly i u podle tradičních stratifikačních nástrojů nízkorizikových osob. „Poškození cévní stěny podle recentních zjištění vychází mimo jiné z fragmentace a odbourání elastinu. Organismus přitom nemá v dospělosti schopnost elastin regenerovat a po jeho úbytku se veškerá tlaková nálož ze srdce převádí na tužší kolagen, který tlak dostatečně nesníží, ten pak přechází až do cílových orgánů. Zatímco pozdní léčba hypertenze již nemůže odbouraná elastinová vlákna nahradit, časné nasazení účinné terapie předchází i zde ireverzibilním změnám. To je o to důležitější, že zvýšený krevní tlak poškozuje také mozek, a to již velmi záhy – studie autorů Shaare et al. z roku 2019 popsala strukturální změny šedé mozkové hmoty na MR už ve skupině 423 jinak zdravých osob ve věku 19–40 let, a to již od vyššího normálního krevního tlaku nad 120/80 mm Hg. K podobným závěrům došlo také sledování Framinghamské kohorty, ve které byla zvýšená arteriální tuhost asociována s poruchou integrity bílé hmoty, corpus callosum a corona radiata a atrofií šedé hmoty thalamu. A konečně v již zmíněné studii CARDIA vedla hypertenze v mládí k zhoršení kognitivních funkcí ve věku 50 let, hodnocených pomocí kognitivních testů. Nasazení účinné léčby vedlo k zamezení poškození mozku nejen ve Framinghamské kohortě, ale také v práci Xu et al. z letošního roku. V ní bylo 3 511 osob ve věku nad 60 let hodnoceno pomocí testu Mini‑mental state examination (MMSE), zdaleka nejhůře dopadli ti s neléčenou hypertenzí, špatné výsledky byly odhaleny ale také u těch s nedostatečně kontrolovaným vysokým krevním tlakem (viz obrázek 2). Podle práce Lee at al. z roku 2021 má potom smysl kontrola krevního tlaku i u osob s lehkou hypertenzí prvního stupně, už u nich je patrný zjevný benefit na prevenci Alzheimerovy i vaskulární demence,“ vyjmenoval MUDr. Wohlfahrt.
Kombinační léčba, která dává smysl
Přípravek Triplixam s indapamidem, amlodipinem a perindoprilem má podle MUDr. Wohlfahrta optimální složení. Diuretikum indapamid je takzvané thiazide‑like, které vykazuje lepší vlastnosti než standardní hydrochlorothiazid. Thiazide‑like diuretika působí jinak než klasické thiazidy. Tato léčiva mají dlouhý biologický poločas, mají pozitivní vliv na cévní stěnu a obecně působí i mimo ledvinu. Thiazide‑like diuretika by měla být vybírána preferenčně před hydrochlorothiazidem, a to hned z několika důvodů. Vedle již zmíněného kratšího biologického poločasu se jedná především o metabolickou přívětivost a vyšší účinnost na redukci STK. Mezi thiazide‑like diuretiky je potom indapamid nejvíce účinný. Například v práci Rousch et al. z roku 2015 snížilo užívání indapamidu STK o 5,1 mm Hg, ve srovnání s chlorthalidonem s 3,6 mm Hg. Podávání indapamidu nevedlo k detekovatelné změně koncentrace kalia.
Rovněž inhibitor ACE perindopril se jeví jako dobrá volba. V randomizované studii autorů Nedogoda et al. z roku 2013 vedlo podávání perindoprilu u 120 pacientů s nadváhou nebo obezitou k nejrobustnějšímu efektu snížení krevního tlaku hodnoceného pomocí 24hodinového měření o téměř 25 mm Hg, u telmisartanu se STK snížil o 15 mm Hg, u losartanu a enalaprilu zhruba o 10 mm Hg. V analýze autorů Bangalore et al. z roku 2010 potom vyšel perindopril mezi ACEI jako nejméně rizikový z hlediska výskytu suchého kašle. „Ačkoli ACEI i sartany působí účinně na snížení krevního tlaku, jen ACEI přináší podle metaanalýz snížení celkové mortality. Tento fakt se projevil také v doporučených postupech. ACEI by měly být preferenčně použity po akutním infarktu myokardu, rovněž u srdečního selhání s redukovanou ejekční frakcí levé komory jsou sartany indikovány, až když nejsou tolerovány ACEI, pokud není preferenčně nasazen sakubitril/valsartan. Výraznější benefit ACEI vychází pravděpodobně z jejich specifického příznivého mechanismu účinku se zvýšením bradykininu a obnovením rovnováhy mezi bradykininem a angiotensinem II, kdy pozitivně působí na funkci endotelu, zabraňují aterogenezi a posilují fibrinolýzu, cenou za to je nežádoucí účinek suchého kašle. Naopak chronická léčba sartanem vede k významnému zvýšení plazmatické koncentrace angiotensinu II, který pak přispívá k rozvoji aterosklerózy přes elevaci zánětu a fibrózy,“ komentoval MUDr. Wohlfahrt.
Trikolóra v barvách účinnosti, bezpečnosti a adherence
Celá kombinace amlodipinu, indapamidu a perindoprilu byla hodnocena v multicentrické, observační, nekontrolované klinické studii TRICOLOR, uveřejněné loni v časopise Journal of Hypertension. „Zařazeno do ní bylo celkem 1 247 ambulantních pacientů ve věku 18–79 let, u kterých prokázala dobrou účinnost a příznivý bezpečnostní profil trojkombinace u pacientů s nekontrolovanou hypertenzí v běžné klinické praxi. Cílového krevního tlaku pod 140/90 mm Hg totiž bylo dosaženo už po dvou týdnech u 39,9 procenta souboru, po měsíci u 74,9 procenta a po třech měsících u naprosté většiny 93,3 procenta souboru,“ sdělil MUDr. Wohlfahrt a dodal: „Srovnání antihypertenzního účinku různých lékových trojkombinací přineslo osmileté sledování italské kohorty z Brisighella Heart Study. Do této analýzy byli vybráni pacienti, kteří užívali minimálně tři antihypertenziva včetně ACEI, sartanů, BKK a thiazidových nebo thiazide‑like diuretik ve volné nebo fixní kombinaci. Rozřazeni byli do tří skupin – do jedné spadali pacienti, kteří užívali přímo kombinaci amlodipinu, indapamidu a perindoprilu, do druhé ti, co měli kombinaci jiného ACEI než perindoprilu, BKK a thiazidu a do třetí kombinaci sartanu, BKK a thiazidu. Čtvrtou, kontrolní skupinu tvořili demograficky srovnatelní dobrovolníci s jinou antihypertenzní medikací. V této kohortě z reálné klinické praxe byl ve všech skupinách zaznamenán nesignifikantní trend zvyšování STK i DTK, navýšení ale bylo signifikantně nejméně výrazné ve skupině s amlodipinem/perindoprilem/indapamidem. Je nicméně třeba říct, že již vstupně měla většina pacientů kontrolovaný krevní tlak pod 140/90 mm Hg (71 % ve skupině amlodipin/perindopril/indapamid vs. 68 % v ACEI/BKK/thiazid vs. 61 % v sartan/BKK/thiazid vs. 59 % ve skupině s jinou trojkombinací). Kombinace inhibitoru renin‑angiotensinového systému (RAS), BKK a thiazidu nebo thiazide‑like diuretika byla spojena se signifikantně nižším DTK a lepší kontrolou lipidového spektra ve srovnání s jakoukoli jinou sledovanou trojkombinací. U těch, kteří užívali trojkombinaci amlodipinu/perindoprilu/indapamidu, nebyl zaznamenán věkově obvyklý vzestup koncentrace celkového cholesterolu. Kromě protektivního metabolického profilu nepotřeboval žádný pacient z této skupiny navýšení počtu antihypertenziv (ve srovnání s 4,4 % vs. 6,5 % vs. 9,8 % v ostatních skupinách) a nikdo nevyvinul během sledování diabetes mellitus 2. typu (ve srovnání s 4,3 % vs. 4,4 % vs. 5,9 %). Hypertrofie levé komory se potom rozvinula u 4,2 procenta probandů na trojkombinaci amlodipinu, perindoprilu a indapamidu, u 8,4 procenta na ACEI/BKK/thiazidu, 6,9 procenta na sartanu/BKK/thiazidu a u 9,8 procenta na jiné trojkombinaci. Pacienti na amlodipinu/perindoprilu/indapamidu zaznamenali také nejméně velkých kardiovaskulárních příhod MACE (4,6 % vs. 8,8 % vs. 8,6 % vs. 15,7 %),“ doplnil MUDr. Wohlfahrt.
Důsledná a včasná léčba hypertenze je tak cestou, jak život pacientů nejen prodloužit, ale také přispět k tomu, aby lidé s hypertenzí podstatně déle žili ve zdraví a naplno. Naopak terapeutická inercie lékaře může nemocného významně poškodit – nikoli bezprostředně, ale s odstupem let téměř jistě. U naprosté většiny je třeba léčbu zahájit pomocí fixní kombinace antihypertenziv, což reflektují i poslední evropská doporučení. Fixní kombinace přinášejí významné benefity jak ve smyslu efektivity, tak zlepšení adherence.