Čekat na první infarkt myokardu je krátkozraké
Zhruba polovina Čechů zemře na kardiovaskulární onemocnění. Polovina mužů utrpí infarkt myokardu ještě v produktivním věku. Češi stráví 18 až 20 let života v chronické nemoci. Strádají tak fyzicky i duševně a přispívají k větší ekonomické zátěži společnosti. Klíčem k řešení je zbytečně nečekat a začít léčit pacienta už v době, kdy je asymptomatický a rizikové faktory ještě nestihly napáchat nevratné škody.
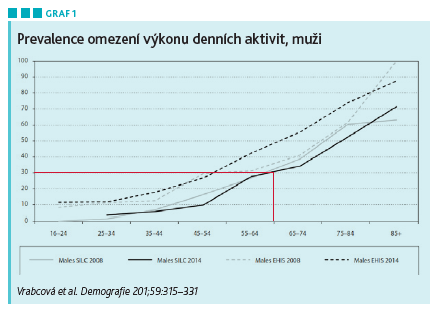
Obyvatelé České republiky sice dosáhli prodloužení střední délky života, ale lidé vyššího středního věku mají až ve třiceti procentech nějaký problém se soběstačností (Vrabcová et al. Demografie 2017;59:315–331) – viz graf 1, podle něhož třicet procent šedesátníků není schopno běžných denních aktivit. Zdravotní handicap znamená ale i to, že tito nemocní nejsou ekonomicky produktivní. „Je třeba intervenovat včas,“ uvedl prof. MUDr. Aleš Linhart, DrSc., předseda České kardiologické společnosti, který na horká témata kardiovaskulární (KV) prevence diskutoval s prof. MUDr. Janem Piťhou, CSc., z IKEM Praha, a to v rámci sympozia společnosti Servier na XXVIII. kongresu České internistické společnosti ČLS JEP v Brně.
Kdy a kam klesnout?
Typickým představitelem populace, která během života kumuluje rizikové faktory, a postupně tak spěje ke KV příhodě, je 38letý pan Karel. Každý den vypije dvě až tři piva a vykouří 20 cigaret, pohybu má minimum. Jeho BMI je 32,5 kg/m2, krevní tlak 156/96 mm Hg, koncentrace LDL cholesterolu (LDL‑C) 3,8 mmol/l. Karel se přesto cítí dobře a nemá žádné příznaky. Prof. Linhart s prof. Piťhou se ale shodují, že léčit muže s tímto rizikovým profilem má smysl bez ohledu na to, že je teprve na prahu čtyřicítky. Čas je v Karlově situaci totiž největším spojencem. Velice dobře to ukazují data z robustní studie UK Biobank (Ference et al., JAMA 2019), která mezi lety 2006 až 2010 zařadila téměř 440 000 účastníků, u nichž během sledovaného období (do roku 2018) došlo k 25 000 KV příhod. Osoby byly stratifikovány na základě exomových variant spojených s koncentrací LDL‑C a výší krevního tlaku do čtyř základních skupin. V první byli jedinci, kteří měli celoživotně nižší krevní tlak i hodnoty LDL‑C. V druhé a třetí skupině byli lidé, kteří měli geneticky zvýšený vždy jen jeden rizikový faktor, a v poslední, „nejhorší“ skupině se nacházeli jedinci s geneticky zvýšeným krevním tlakem i LDL‑C. Rozdíl hodnot mezi těmi, kteří akumulovali pozitivní exomové varianty, a těmi, kteří akumulovali ty negativní, byl na první pohled zanedbatelný (Δ LDL‑C mezi oběma skupinami byla jen 0,39 mmol/l a Δ sTK 2,9 mm Hg), nicméně tyto zdánlivě malé rozdíly se dramaticky projevily v ovlivnění celkového KV rizika – jednoduše proto, že měly šanci působit dlouhodobě. „Ti, kteří měli celoživotně nižší krevní tlak i cholesterol, měli o 39 procent nižší kardiovaskulární riziko než ti, kteří měli oba rizikové faktory zvýšené. Pokud se podíváme na asociaci mezi přepočtenými rozdíly LDL‑C na 1 mmol/l a systolického krevního tlaku na 10 mm Hg ve srovnání s referenční skupinou, pokles relativního rizika je až osmdesátiprocentní,“ vysvětlil prof. Linhart a doplnil, že z tohoto zjištění lze jasně odvodit, že časná intervence vysokého LDL‑C v krvi a arteriální hypertenze přináší zdravotní benefity (Yusuf et al., Lancet 2020).
Jak doplnil prof. Piťha, koincidence obou rizikových faktorů, tedy hypertenze a dyslipidémie, je v české populaci bohužel častá a jejich ničím nerušené dlouhodobé působení dramaticky ovlivňuje životní prognózu nemocných, protože platí, že jejich škodlivé účinky se nesčítají, ale násobí. Intervenovat tedy rozhodně ano, a to brzy.
Kam až ale zajít? U krevního tlaku platí, že by neměl být snižován příliš razantně, optimální hodnoty systolického krevního tlaku se pohybují mezi 120 a 140 mm Hg. U LDL‑C to ale neplatí, tady se velmi nízkých hodnot není třeba obávat, naopak, v Evropě aktuálně platné cílové hodnoty svoji přísnost opírají o silné důkazy z velkých intervenčních studií. Navíc je díky studiím využívajícím intravaskulární ultrazvukové vyšetření prokázáno, že intenzivní hypolipidemická léčba může vést nejen ke zpomalení progrese aterosklerózy, ale dokonce k její regresi. Profesor Linhart poukázal na zajímavé poznatky (Nicholls et al., JAMA 2007), podle nichž je možné dosáhnout snížení objemu aterosklerotických plátů při snížení koncentrace LDL‑C pod 1,7 mmol/l. Na druhou stranu, pokud se vysoký LDL‑C začne ovlivňovat časně, ve věku „našeho“ Karla, nemusí být terapie tak agresivní – extrapolace dat ze studie ASCOT demonstruje, že když je LDL‑C redukován delší dobu, a to třeba jen o 10 procent, a stejně tak i krevní tlak, efekt se propíše do robustního snížení rizika KV příhod o 45 procent během deseti let. Profesor Piťha doplnil, že je důležité umět pacientům vysvětlit, proč je třeba léčit tak brzo. Není to snadné, protože mladí nemocní jsou asymptomatičtí, lékařům nenahrává ani – jakkoli nespravedlivý – mediální obraz statinů jako něčeho škodlivého. V klinické praxi se osvědčují fixní kombinace statinů s antihypertenzivy, které jsou nejen efektivní, ale mají i psychologický efekt v podobě redukce počtu užívaných tablet.
HMOD nečeká…
Jaký další argument pro časnou léčbu může mít lékař v rukou? Jak připomněl prof. Linhart, hypertenze má nepříznivý dopad na strukturu stěny cév a myokardu. A právě stav cílových orgánů hypertenze je možné využít k motivaci pacientů. Hypertenzí zprostředkované poškození orgánů (HMOD) zahrnuje u asymptomatických pacientů zvýšení tepenné tuhosti, hypertrofii levé komory, ale také poškození funkce ledvin (mikroalbuminurie, pokles eGFR) a retinopatii. „Lipidologové s oblibou konstatují, že aterosklerózu máme všichni. A její stopy lze najít už v mladém věku,“ dodal prof. Piťha. Studie, která hodnotila stav koronárních tepen 262 zdravých dárců orgánů, ukázala výskyt aterosklerotických plátů u 17 procent jedinců do 20 let, 37 procent jedinců ve věku 20–29 let, 60 procent jedinců ve věku 30–39 let nebo 71 procent jedinců ve věku 40–49 let (Tuzcu et al., Circulation 2001). Karel je na prahu čtyřicítky. Nedostane infarkt myokardu v následujících pěti až deseti letech, přesto už nyní je dušný a nevýkonný, může si stěžovat na erektilní dysfunkci způsobenou endoteliální dysfunkcí. Proto je třeba už u mladších pacientů pátrat po HMOD. „Dnešní guidelines už nedoporučují jako metodu volby měření tloušťky intimy a medie, protože u tohoto vyšetření chybí potřebná standardizace. Ale na druhou stranu, když se podíváme na karotidu, v níž najdeme intimomediální tloušťku jeden milimetr a více, je nám jasné, že před námi neleží pacient se zdravými tepnami,“ podotkl prof. Linhart a dodal, že stejně tak je možné hodnotit endoteliální funkci, o níž guidelines také nehovoří. Porucha funkce endotelu je první známkou toho, zda tepny nemají narušenou funkci, která je například zásadní pro to, aby pacient toleroval námahu. Flow mediated dilation (FMD) je test založený na stanovení míry vazodilatace vybrané tepny (nejčastěji arteria brachialis) vyvolané zvýšeným krevním průtokem. Řada studií prokázala, že vztah kardiovaskulárního rizika a FMD má inverzní charakter. Jinak řečeno, snížení FMD je spojeno s horší dlouhodobou KV prognózou.
Karel a jeho další osud je bohužel typický
Pacient Karel coby třicátník slíbil, že bude držet dietu, zhubne a bude užívat antihypertenziva. Mizí však z dohledu a k lékaři se vrací až ve svých 45 letech. Stále je asymptomatický, ale své kuřácké návyky nezměnil a nehýbe se. BMI poskočil na 36 kg/m2, hypertenze dosahuje hodnot 184/100 mm Hg a LDL‑C je 3,7 mmol/l. Cévní změny progredují – kromě endoteliální dysfunkce a ztluštění vrstvy intimy a medie se rozvíjí tuhnutí stěny tepen, které lze dobře prokázat vyšetřením rychlosti šíření pulsové vlny (PWV). Tato metoda přináší důležitou informaci o funkční změně cév ještě před rozvojem léze. „Toto vyšetření navíc přináší možnost analyzovat také konturu tepny. Prozradí nám, kolik má pacient v centru, respektive v aortě cirkulace. To má právě pro mladé pacienty naprosto zásadní význam. Pokud najdeme alteraci rychlosti pulsové vlny nebo augmentačního indexu nebo vysoký centrální tlak, je to velmi varující,“ zdůraznil prof. Linhart.
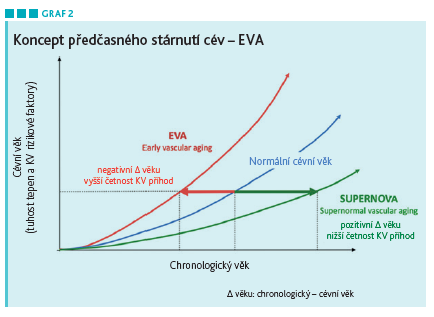
Zvýšená tuhost cév odpovídá předčasnému stárnutí tepen označovanému jako EVA (Early Vascular Ageing). „Za krásným ženským jménem Eva se skrývá nehezký problém v podobě akcelerovaného kardiovaskulárního rizika,“ podotkl prof. Piťha. Opakem je tzv. SUPERNOVA, stav, kdy cévy stárnou pomaleji, než je průměr. Nůžky křivek tuhosti cév při EVA, při průměrné rychlosti stárnutí tepen a při SUPERNOVĚ se rozevírají již od dětského věku. Tuhost tepen lze příznivě ovlivnit antihypertenzivy – jejich podání je spojeno s významným poklesem PWV, přičemž nejvýraznější efekt byl prokázán u inhibitorů ACE (Ong et al., J Hypertens 2011). Důležité je zmínit i časový imperativ daný novými doporučeními pro léčbu hypertenze – cílové hodnoty krevního tlaku by mělo být dosaženo do tří měsíců, tedy prakticky do příští kontroly u lékaře. Prof. Linhart i prof. Piťha se shodli, že tento časový limit je reálný, má co do benefitů oporu ve studiích a současně je důležitý i pro budování důvěry pacienta v lékaře a jím navržený léčebný plán.
A jak dopadlo vyšetření Karla ve věku 45 let? Ultrasonografické vyšetření karotických tepen potvrdilo přítomnost aterosklerózy a vysoká hodnota PWV (karoticko‑femorální PWV vyšší než 10 m/s) svědčí pro mnohočetné postižení tepenného řečiště. Sonografie prokázala hypertrofii levé komory. Pacient si nechal předepsat inhibitor ACE a blokátor kalciových kanálů, ale statin odmítl. Omezil kouření a slíbil dodržovat životosprávu. Po čase se však opět nedostavil na pravidelné kontroly a v ordinaci se znovu objevil až ve věku 52 let, již po angioplastice pro akutní koronární syndrom. Pacient již měl dušnost třídy NYHA II–III a jeho BMI stouplo na 38 kg/m2. Přestal kouřit a pít alkohol a užíval antihypertenziva a allopurinol, který mu byl nasazen pro dnavý záchvat před několika lety. Krevní tlak měl stále vysoký (146/65 mm Hg), LDL‑C se stále držel kolem neuspokojivých hodnot 3,8 mmol/l, glykémie byla 7,3 mmol/l. Na začátku jsme uvedli, že Karel je typický český pacient – tuto „nálepku“ splňoval nejen časnými KV rizikovými faktory, ale i tím, že prodělal akutní koronární syndrom předčasně. Podle českých dat z roku 2017 totiž prodělá až polovina pacientů s infarktem myokardu (IM) první příhodu před 65. rokem věku. To je důvodem, proč česká populace stráví až dvacet let svého života v nemoci.
Není překvapením, že Karel je po IM s aterosklerotickým onemocněním postihujícím i karotické tepny a tepny dolních končetin ohrožen nejen dalším IM, ale také cévní mozkovou příhodou, rozvojem srdečního selhání a poruchami rytmu a ischemickou chorobou dolních končetin (ICHDK). Léky, které na začátku odmítal v malém počtu i nižších dávkách, bude muset nyní přijmout v míře vrchovaté. Dostane duální protidestičkovou léčbu, inhibitor ACE, vysokodávkovanou hypolipidemickou léčbu a v případě ejekční frakce pod 40 procent, k čemuž se blíží, také betablokátory.
Inhibitory ACE mají dostatek důkazů o tom, že snižují riziko mortality. Zajímavá je v tomto kontextu studie PREAMI (Bertrand et al., Am Heart J 2015) s perindoprilem. Ten u pacientů po nedávno prodělaném IM se zachovanou ejekční frakcí (> 40 %) během jednoho roku léčby významně snížil celkovou mortalitu a odvrátil remodelaci myokardu. Efekt byl ještě lepší, pokud byl současně podán betablokátor – efekt byl synergický, a to na celkovou mortalitu, KV mortalitu, hospitalizace pro srdeční selhání a výskyt fatálního i nefatálního IM. Jak doplnil prof. Piťha, dnes je možné dovést pacienty také k ambiciózním cílovým hodnotám LDL‑C, které jsou pro pacienty po IM pod 1,4 mmol/l, a současně snížení výchozích hodnot o 50 procent. Bohužel většina pacientů v sekundární prevenci nedosahuje cílových hodnot krevního tlaku ani LDL‑C. Podle dat z registru EUROASPIRE V z let 2016–2017 nedosáhne až 71 procent pacientů léčených pro hypertenzi nebo dyslipidémii krevního tlaku pod 130/80 mm Hg a LDL‑C pod 1,8 mmol/l.
Úkolem lékařů proto i nadále zůstává snaha přesvědčit pacienty o přínosu preventivní KV léčby a zvolit farmakoterapii v jednoduchém dávkovacím schématu s minimálním počtem tablet. K edukaci pacienta lze využít i výsledky některých vyšetřovacích metod, jako je ultrasonografie karotických tepen znázorňující aterosklerotické pláty nebo vyšetření tuhosti tepen a koncept EVA (viz graf 2). Právě informace o předčasném stárnutí cév může být pro pacienta motivací k dodržování léčby.
Opakovaně zaznělo, že pokud jsou intervence zahájeny včas, změny mohou být relativně malé, neboť lze těžit z jejich dlouhodobého příznivého působení. „Klíčové je udržet compliance pacienta, protože preventivní léčba je běh na dlouhou trať,“ uzavřel prof. Linhart.