Cesta ke kontrole dyslipidémie je otevřená – a zachraňuje životy
Dyslipidémie představuje závažný, ale relativně dobře ovlivnitelný rizikový faktor kardiovaskulárních onemocnění. Moderním možnostem intervence vůči tomuto onemocnění se věnovalo jedno ze sympozií během XXX. výročního kongresu České kardiologické společnosti v Brně. Tuto část programu podpořila společnost Sanofi.
Diskusi otevřel prof. MUDr. Michal Vrablík, Ph.D., předseda České společnosti pro aterosklerózu. Své sdělení zaměřil na identifikaci rezerv v ovlivnění kardiovaskulárního rizika, a to na systémové i individuální úrovni. Představil data popisující vývoj kardiovaskulární mortality v České republice. Ta po řadu let setrvale klesala, avšak v roce 2021 opět stoupala. Největší dopad v tomto směru stále má ischemická choroba srdeční.
Česká republika je stále zařazena mezi země s vysokým kardiovaskulární rizikem a ve srovnání s některými jinými vyspělými zeměmi vykazuje až dvojnásobnou kardiovaskulární mortalitu. Tato skutečnost závisí mimo jiné na vysoké konzumaci alkoholu, velkém podílu kuřáků a významné prevalenci nízké fyzické aktivity a obezity v populaci. S tím souvisí i vysoký počet diabetiků, který přesáhl 1 milion (a tedy zhruba 10 % populace). Další jedinci (odhadem až stovky tisíc) mají prediabetes nebo nepoznanou poruchu glukózové homeostázy. Lze ale pozorovat i pozitivní trendy – to se týká např. managementu hypertenze – pacienti více vědí o svém onemocnění a v čase se zvyšuje podíl těch, u nichž je vysoký krevní tlak pod kontrolou. U dyslipidémie je dobrých zpráv méně, ale jsou. Negativem je její stále vysoká prevalence, ta u pacientů ve věku 55 let a více dosahuje téměř 90 procent. Jak prof. Vrablík upozornil, téměř všichni starší nemocní, kteří přicházejí do ordinací nejen praktických lékařů, mají vyšší koncentraci krevních lipidů, než je jejich optimální koncentrace. I zde ale postupně dochází ke snižování průměrných hodnot krevních lipidů. „To, že se daří koncentraci aterogenních lipidů snižovat, zcela zřetelně přispělo k pozitivnímu vývoji kardiovaskulární mortality v ČR,“ uvedl prof. Vrablík.
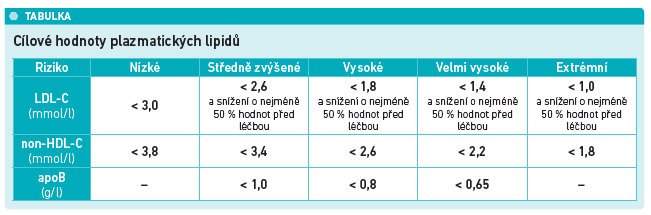
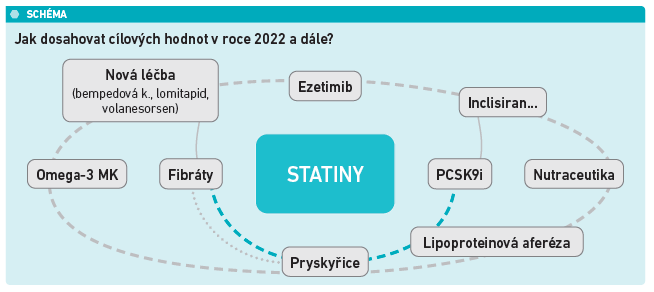
Optimální hodnoty plazmatických lipidů se liší podle rizika (viz tabulku). Farmakoterapie léčby dyslipidémií se neustále rozrůstá, dnes je zřejmé, že u velké části pacientů je k dostatečnému terapeutickému efektu nutná kombinační terapie nejen statinem a ezetimibem, ale doplněná i inhibitorem PCSK9 (viz schéma). V ČR je v současné době 22 specializovaných center zabývajících se léčbou dyslipidémie, kde je soustředěna léčba inhibitory PCSK9. Hypolipidemická léčba představuje jednu z nejjednodušších léčebných strategií v kardiologii. „Přesto zde přetrvá velký prostor pro zlepšení jak na straně lékařů, tak na straně pacientů,“ říká prof. Vrablík.
Ovlivnění dyslipidémie v primární prevenci
Dalším přednášejícím byla prof.
MUDr. Renata Cífková, CSc., vedoucí Centra kardiovaskulární prevence 1. LF UK a Fakultní Thomayerovy nemocnice v Praze. Ta se věnovala tématu ovlivnění dyslipidémie v primární prevenci aterosklerózy. I ona se zastavila u popisu příčin redukce úmrtnosti na ischemickou chorobu srdeční. Podle statistického modelu IMPACT lze odhadnout, že většina (více než 50 procent) tohoto poklesu nastala díky ovlivnění rizikových faktorů, zatímco léčba samotné ICHS se podílela na snížení mortality zhruba ze 40 procent.
Redukce zátěže dané rizikovými faktory podle prof. Cífkové připadá až ze 40 procent na pokles koncentrace cholesterolu, ke kterému v čase u české populace dochází.
Profesorka Cífková vycházela z unikátní longitudinální studie MONICA, na které po léta pracuje. V začátcích této studie v osmdesátých letech byla průměrná hodnota celkového cholesterolu u mužů 6,21 mmol/l a u žen 6,18 mmol/l, v roce 2017 to bylo 5,3 mmol/l u obou pohlaví. Jedná se tedy o pokles původní hodnoty cholesterolu o 0,9 mmol/l. „Platí však, že i relativně malá změna na úrovni populace má zásadní vliv na morbiditu a mortalitu,“ komentovala prof. Cífková.
Ze šetření MONICA též vyplývá, že v primární prevenci kardiovaskulárních onemocnění je léčeno zhruba 10 procent pacientů hypolipidemiky (jedná se často o starší nemocné, obézní, s diabetem, s hypertenzí, častěji muže). V medikaci osob bez manifestního kardiovaskulárního onemocnění převažují statiny. Kombinační terapie hypolipidemiky je používána velmi vzácně.
Jak upozornila prof. Cífková, až 2,4 procenta osob středního věku má závažnou dyslipidémii a nejsou přitom medikamentózně léčeni.
Sekundární prevence po infarktu myokardu
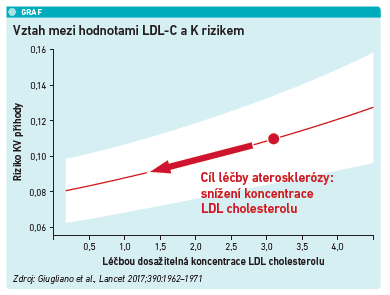
Posledním mluvčím byl prof. MUDr. Petr Ošťádal, Ph.D., z Kardiocentra Nemocnice Na Homolce, který se zabýval tématem léčby dyslipidémie v sekundární prevenci po infarktu myokardu. Pacienti po prodělání infarktu myokardu jsou zařazeni do kategorie velmi vysokého kardiovaskulárního rizika. Pro tuto kategorii byly v roce 2019 podle nových guidelines stanoveny nové léčebné cíle, které jsou poměrně přísné – pokles koncentrace LDL cholesterolu pod 1,4 mmol/l a současně jeho redukce o více než 50 procent původní hodnoty. Dalším cílem je u nemocných s opakovanými příhodami v průběhu dvou let na maximální tolerované dávce statinů dosažení koncentrace LDL cholesterolu pod 1,0 mmol/l. Tyto guidelines zohledňují vztah mezi léčbou dosaženými hodnotami LDL cholesterolu a rizikem kardiovaskulární příhody (viz graf).
K dosažení těchto cílů se nejčastěji užívá intenzivní statinová terapie, která vede ke snížení kardiovaskulárních příhod (prokázáno studiemi MIRACL, PROVE‑IT). Dalším hypolipidemickým lékem, který se využívá, je ezetimib, který se často přidává ke statinové léčbě. Léčba ezetimibem je levná a bezpečná. V poslední době pak do léčebných algoritmů razantně vstupují inhibitory PCSK9.
Jak prof. Ošťádal připomněl, všichni nemocní mají mít co nejdříve po infarktu myokardu nasazenou intenzivní statinovou léčbu, koncentrace lipidů by měla být zkontrolována zhruba za čtyři až šest týdnů. Pokud za tuto dobu nebylo dosaženo cílových hodnot cholesterolu (s maximální tolerovanou dávkou statinu), je doporučováno do léčby přidat ezetimib. Pokud ani při této léčbě není dosaženo léčebného cíle, je doporučeno přidat i inhibitor PCSK9.
K VĚCI...
Směřování moderní léčby dyslipidémií mimo centra je přirozený vývoj
„U hypolipidemik se pohybujeme v problému, který je masově rozšířený a nemohou ho zvládnout specialisté v několika málo centrech,“ říká prof. MUDr. Michal Vrablík, Ph.D., předseda České asociace preventivní kardiologie ČKS a předseda České společnosti pro aterosklerózu.
- Kde podle vás mají lékaři rezervy v ovlivňování kardiovaskulárního rizika?
Dobře víme, že rezervy existují a jsou obrovské. Co nevíme, je, jak přesvědčit sami sebe a kolegy, abychom využívali všech možností, které nám moderní medicína včetně farmakoterapie dává. Primárně můžeme hledat rezervy v identifikaci a kontrole těch hlavních ovlivnitelných rizikových faktorů – hypertenze, kouření, dyslipidémie.
- I prevence je spojena s moderní terapií, která se v oblasti dyslipidémií nyní dynamicky rozvíjí. Jakou máte vizi v přístupu k farmakoterapii dyslipidémií?
Je pravda, že jsme v poslední době dostali do ruky mocné nástroje, které nám vlastně poprvé umožňují dostat nemocné k ambiciózním cílovým hodnotám, které postulují doporučené postupy. To do nástupu inhibitorů PCSK9 možné nebylo. Máme data pro to, jak rychlý a dramatický může být efekt těchto monoklonálních protilátek na koncentraci aterogenních lipidů v séru. To se týká především pacientů po akutním koronárním syndromu, ale zdaleka ne jenom jich. O účinku těchto látek se můžeme přesvědčit i například prostřednictvím optické koherenční tomografie, kterou bychom mohli přirovnat k určité virtuální histologii. Krajina léčby dyslipidémie se díky terapii zacílené na PCSK9 naprosto zásadně mění, většinu těchto poruch budeme moci udržet pod kontrolou. Nemocné, kteří to budou potřebovat, dokážeme dostat k jejich cílové hodnotě a budeme se moci věnovat jiným, hůře ovlivnitelným rizikovým faktorům. Tyto přístupy však zatím nemůžeme využívat tak rutinně, jak bychom chtěli. Bariéry v přístupu k této terapii existují.
- Myslíte si, že s příchodem nových hypolipidemik bude snaha směřovat léčbu mimo centra?
Je to logické. U hypolipidemik se pohybujeme v problému, který je masově rozšířen, nemohou ho zvládnout specialisté v několika málo centrech. Terapie, které máme k dispozici, jsou velmi bezpečné a dobře tolerovatelné, v podstatě není medicínský důvod, proč by měla být léčba soustředěna jen na nějaká speciálně dedikovaná pracoviště. Zahraniční zkušenost ukazuje, že to jde. Například v Rakousku terapii PCSK9 provádějí i praktičtí lékaři a je to životaschopný model. Myslím, že až padnou ekonomické limity, dočkáme se toho i u nás.
- Je míra penetrace PCSK9 inhibitorů v České republice podle vás uspokojivá?
Není. Bariéra centrovosti je zcela zřetelná. Vůbec se nám nedaří na tuto terapii navést velkou část nemocných, kteří by ji potřebovali. Argument plátců je, že v centrech máme nevyužité kapacity, to je pravda. Pacienti ale nejsou zvyklí za léčbou cestovat. Budeme se muset domluvit, jak tuto modalitu přivést tam, kde nemocní skutečně jsou.
Podle platných podmínek jsou nyní inhibitory PCSK9 hrazeny u pacientů ve velmi vysokém kardiovaskulárním riziku v sekundární prevenci, pokud se u nich ani na maximální tolerované dávce statinu a ezetimibu nepodařilo dosáhnout koncentrace LDL cholesterolu pod 2,5 mmol/l.
Zlepšení výsledků péče o nemocné s akutním koronárním syndromem a s tím spojené důslednější užívání hypolipidemik závisí nejen na nemocnicích a ambulantních specialistech, ale také na pacientovi. Ten by měl mít dostatečné informace o závažnosti dyslipidémie a její léčbě. Z hlediska compliance pacientů k léčbě je výhodné podávání inhibitoru PCSK9 alirokumabu v dávce 300 mg, který se aplikuje jednou za čtyři týdny.
V závěru své prezentace prof. Ošťádal zdůraznil nutnost komunikace mezi nemocnicí a ambulantní sférou. V propouštěcí zprávě by mělo být vysvětleno, proč má či nemá pacient nasazenou maximální statinovou léčbu. Také by zde měla být informace o nutnosti kontroly koncentrace krevních lipidů za čtyři až šest týdnů a informace o centrech léčby inhibitory PCSK9. Jak prof. Ošťádal dodal, na stránkách České kardiologické společnosti je volně ke stažení vzorový text takové propouštěcí zprávy.
OTÁZKA PRO...
... prof. MUDr. Renatu Cífkovou, CSc.,
Centrum kardiovaskulární prevence 1. LF UK a FTN
- Co se na základě vašich longitudinálních průřezových studií dá říci o prevalenci dyslipidémie v primární prevenci v České republice?
Provedla jsem analýzu dat ze studie post‑MONICA, tedy z posledního průřezového šetření, kdy jsme vyšetřili 2 600 náhodně vybraných osob ve věku 25 až 64 let z devíti okresů České republiky. Šlo v drtivé většině o jedince v primární prevenci, jen 85 osob mělo v anamnéze kardiovaskulární onemocnění. Když se podíváme na ty, kteří mají dyslipidémii, léčena je jen malá část z nich. Cílových hodnot LDL cholesterolu 3 mmol/l dosahuje 62 procent léčených osob a jen 42 procent neléčených. To je z mého pohledu tristní. Co je obzvlášť významné, je vysoký podíl osob se závažnou dyslipidémií. Tu jsme definovali jako celkový cholesterol nad 8 mmol/l a/nebo LDL cholesterol nad 5 mmol/l. Tento nález se týkal 2,4 procenta souboru. To se může zdát jako malé číslo, když to ale vztáhneme na populaci, kterou vzorek reprezentuje, tak zde máme 125 000 osob ve velkém riziku – a tito jedinci jsou převážně neléčeni a zatím bez manifestního kardiovaskulárního onemocnění. Mě samotnou prevalence závažné dyslipidémie v populaci překvapila.