CVD – časté, ale stále podceňované onemocnění
Na letošní Konferenci praktických lékařů Společnosti všeobecného lékařství ČLS JEP (SVL), která se konala 26. a 27. 9. v Brně, zazněla v bloku Aktuality pro praktické lékaře i přednáška MUDr. Zuzany Navrátilové, DermAngio s. r. o., Brno, mapující problematiku chronického žilního onemocnění a současné možnosti jeho léčby.
Chronické žilní onemocnění (CVD, Chronic Venous Disease) patří mezi nejrozšířenější choroby dospělé populace, ale v časných stadiích bývá často přehlíženo. Jeho význam spočívá nejen v mimořádně vysoké prevalenci, ale také ve značných socioekonomických dopadech spojených s léčbou pokročilých forem [1]. Epidemiologické studie uvádějí, že určité projevy chronického žilního onemocnění lze nalézt až u 70 procent populace. Varixy postihují zhruba 20–30 procent dospělých, zatímco kožní změny a bércové vředy se objevují u menší části pacientů [2,3]. Včasná diagnostika a léčba již v časných stadiích je přitom klíčová, protože umožňuje zpomalit nebo zastavit progresi onemocnění, zlepšit kvalitu života pacientů a snížit ekonomickou zátěž zdravotního systému.
Rizikové faktory rozvoje CVD
Rozvoj chronického žilního onemocnění je podmíněn kombinací genetické dispozice a získaných rizikových faktorů. Mezi nejvýznamnější patří vyšší věk, ženské pohlaví, gravidita, úrazy dolních končetin, zánětlivá onemocnění žilního systému, dlouhodobá statická zátěž – tedy práce vestoje nebo vsedě – a zejména obezita [4]. Právě ta, jak zdůraznila MUDr. Navrátilová, má prokazatelný přímý vliv na závažnost symptomů CVD. Mechanismy, kterými nadváha přispívá k progresi onemocnění, zahrnují obstrukci žilního návratu a zvýšení ambulatorního žilního tlaku, zvýšené smykové napětí cévní stěny s prozánětlivým efektem, horší hojení bércových vředů a vyšší riziko celulitidy či postižení lymfatického systému [5,6]. U obézních pacientů bývá rovněž omezená možnost aplikace kompresních pomůcek, které jsou základem konzervativní terapie. Byla prokázána jednoznačná souvislost mezi indexem tělesné hmotnosti (BMI) a závažností symptomů chronického žilního onemocnění, přičemž redukce hmotnosti vede k významnému zlepšení klinických projevů [6].
Etiologie a patofyziologie
Etiologie CVD je komplexní. K nejčastějším příčinám patří primární insuficience chlopní povrchového i hlubokého žilního systému, posttrombotické změny chlopní hlubokého žilního systému, insuficience distálních perforátorů a nedostatečná funkce svalové pumpy bérce. K rozvoji žilní hypertenze může vést také zevní komprese žil (obstrukce tumorem, retroperitoneální fibróza, lipohypertrofie, gravidita), a rovněž pravostranná srdeční nedostatečnost [1]. Všechny tyto faktory vedou k přetrvávající žilní hypertenzi, která způsobuje poruchu mikrocirkulace, chronický zánět, zvýšenou permeabilitu kapilár, otok, trofické změny kůže a v pokročilých případech až ulcerace [7].
Diagnostika chronického žilního onemocnění
Diagnostika CVD se opírá o anamnézu a objektivní vyšetření (pohledem vestoje a pohmatem) a přístrojová vyšetření, která kombinují morfologické a funkční hodnocení. Zlatým standardem zůstává duplexní ultrazvuková sonografie, která umožňuje posoudit reflux, průchodnost i anatomii žilního systému [1]. Pro komplexní hodnocení by však mělo být doplněno i funkční vyšetření, mezi něž patří digitální fotopletysmografie (D‑PPG).
Digitální fotopletysmografie (D‑PPG) a její přínosy
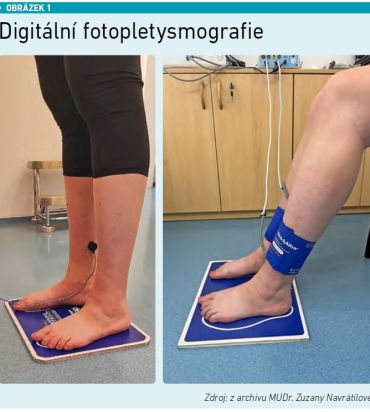 „Tato metoda je neinvazivní, založená na principu světelné reflexní reografie a umožňuje detekovat změny objemu krve v podkoží v závislosti na funkci žilně‑svalové pumpy dolních končetin. Vyšetření lze provádět vestoje i vsedě, přičemž ortodynamické měření vestoje poskytuje přesnější výsledky díky maximální hydrostatické zátěži žilního systému [8],“ vysvětlila MUDr. Navrátilová s tím, že při vyšetření se deset centimetrů nad kotník umístí sonda nebo manžeta přístroje, pacient vykoná sérii jednoduchých pohybů a přístroj následně zaznamená křivku objemových změn (viz obrázek 1).
„Tato metoda je neinvazivní, založená na principu světelné reflexní reografie a umožňuje detekovat změny objemu krve v podkoží v závislosti na funkci žilně‑svalové pumpy dolních končetin. Vyšetření lze provádět vestoje i vsedě, přičemž ortodynamické měření vestoje poskytuje přesnější výsledky díky maximální hydrostatické zátěži žilního systému [8],“ vysvětlila MUDr. Navrátilová s tím, že při vyšetření se deset centimetrů nad kotník umístí sonda nebo manžeta přístroje, pacient vykoná sérii jednoduchých pohybů a přístroj následně zaznamená křivku objemových změn (viz obrázek 1).
Hodnotí se dva parametry [9,10,11]:
- Venous Refilling Time (VRT) – zpětný plnicí čas, tj. doba návratu žilní náplně po cvičení. Normální hodnota VRT je 25 sekund a více; kratší čas značí různé stupně hemodynamické poruchy, přičemž hodnoty pod 10 sekund odpovídají těžkému žilnímu refluxu.
- Venous Pumping Capacity (VPC) – kapacita žilní pumpy, tedy objem krve vypumpovaný při kontrakci svalu. Normální hodnota VPC je 3 % a více, nižší hodnota značí insuficienci svalové pumpy bérce, která bývá často spojena s poruchou hlubokého žilního systému.
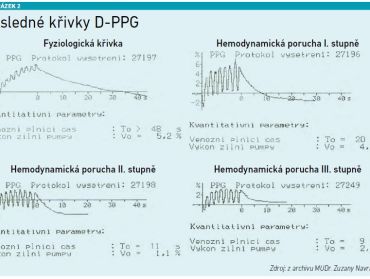 Vyšetření trvá jen několik minut, může je provádět vyškolená sestra a interpretaci pak provádí lékař. D‑PPG umožňuje objektivizovat potíže pacientů i v případech, kdy duplexní sonografie neodhalí významné anatomické změny, a je velmi vhodná pro hodnocení účinnosti konzervativní i chirurgické léčby (viz obrázek 2).
Vyšetření trvá jen několik minut, může je provádět vyškolená sestra a interpretaci pak provádí lékař. D‑PPG umožňuje objektivizovat potíže pacientů i v případech, kdy duplexní sonografie neodhalí významné anatomické změny, a je velmi vhodná pro hodnocení účinnosti konzervativní i chirurgické léčby (viz obrázek 2).
Jak MUDr. Navrátilová zdůraznila, v každodenní praxi má digitální fotopletysmografie významné místo především u pacientů s funkčními otoky dolních končetin nebo při diferenciální diagnostice chronických otoků, kdy pomáhá odhalit selhávání žilního systému způsobené poruchou svalové pumpy bérce. Metoda rovněž umožňuje sledovat efekt léčby v čase, například před chirurgickým zákrokem a po něm či v průběhu farmakologické terapie.
Účinek mikronizované purifikované flavonoidní frakce (MPFF®)
Metoda digitální fotopletysmografie byla využita i ve studii nedávno publikované v Annals of Vascular Surgery (Guven, 2024) [12]. Cílem této retrospektivní studie bylo zhodnotit hemodynamické účinky konzervativní léčby CVD pomocí MPFF® (Detralex®) v kombinaci s kompresní terapií u 721 ambulantních pacientů s chronickým žilním onemocněním ve stadiích C0–C4. Terapie probíhala po dobu šesti měsíců a účinek byl hodnocen právě metodou digitální fotopletysmografie.
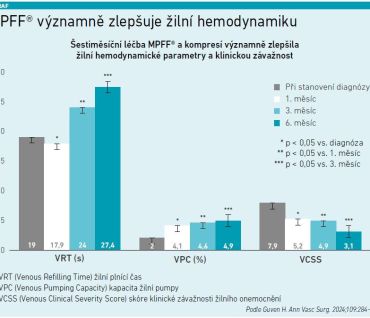 Výsledky prokázaly významné prodloužení VRT i zvýšení VPC s vysokou statistickou významností. Současně došlo ke snížení klinické závažnosti onemocnění podle skóre VCSS (Venous Clinical Severity Score), ke zmenšení průměrného obvodu lýtka (z 42,6 ± 9,1 cm na 37,1 ± 6,7 cm) a ke zlepšení kvality života podle dotazníku CIVIQ‑20 (z 20,1 ± 3,8 na 38,6 ± 10,2 bodu). Studie tak poprvé prokázala kvantitativní účinek MPFF® na kapacitu žilní pumpy, která je zásadní pro zachování mikrocirkulace a redukci edému. Současně potvrdila významné zlepšení žilní hemodynamiky, klinických příznaků i kvality života pacientů s CVD (viz graf).
Výsledky prokázaly významné prodloužení VRT i zvýšení VPC s vysokou statistickou významností. Současně došlo ke snížení klinické závažnosti onemocnění podle skóre VCSS (Venous Clinical Severity Score), ke zmenšení průměrného obvodu lýtka (z 42,6 ± 9,1 cm na 37,1 ± 6,7 cm) a ke zlepšení kvality života podle dotazníku CIVIQ‑20 (z 20,1 ± 3,8 na 38,6 ± 10,2 bodu). Studie tak poprvé prokázala kvantitativní účinek MPFF® na kapacitu žilní pumpy, která je zásadní pro zachování mikrocirkulace a redukci edému. Současně potvrdila významné zlepšení žilní hemodynamiky, klinických příznaků i kvality života pacientů s CVD (viz graf).
„Chronické žilní onemocnění zůstává významným, avšak stále podceňovaným zdravotním problémem. Zásadní roli v managementu hraje včasná diagnostika a komplexní léčba zahrnující režimová opatření, farmakoterapii a kompresní terapii. Digitální fotopletysmografie představuje jednoduchou, neinvazivní a standardizovanou diagnostickou metodu, která umožňuje odhalit časné funkční poruchy, objektivizovat potíže pacientů a přesně hodnotit efekt léčby v čase. V kombinaci s duplexní sonografií tvoří ideální diagnostické duo moderní flebologické praxe. Současné důkazy přitom ukazují, že léčba MPFF® může významně zlepšit žilní hemodynamiku, klinické projevy i kvalitu života pacientů s chronickým žilním onemocněním,“ shrnula MUDr. Navrátilová.
Reference
- Karetová D, Vlachovský R, Roztočil K, et al. Léčba chronického žilního onemocnění 2023. Doporučený postup České angiologické společnosti ČLS JEP. Praha: Česká lékařská společnost J. E. Purkyně, 2023.
- Musil D, Roztočil K, Karetová D, et al. Chronické onemocnění povrchových žil. In: Vaskulární medicína. Praha: Maxdorf, 2017:p.340–351.
- Rabe E, Guex JJ, Puskas A, et al.; VCP Coordinators. Epidemiology of chronic venous disorders in geographically diverse populations: results from the Vein Consult Program. Int Angiol. 2012;31(2):105–115.
- Eberhardt RT, Raffetto JD. Chronic venous insufficiency. Circulation. 2005;111(18):2398–2409.
- Danielsson G, Eklof B, Grandinetti A, et al. The influence of obesity on chronic venous disease. Vasc Endovascular Surg. 2002;36(4):271–276.
- Shaalan W, El Emam A, Lotfy H, et al. Clinical and hemodynamic outcome of morbidly obese patients with severe chronic venous insufficiency with and without bariatric surgery. J Vasc Surg Venous Lymphat Disord. 2021;9(5):1248–1256.e2.
- Attaran RR, Carr JG. Chronic Venous Disease of the Lower Extremities: A State‑of‑the Art Review. J Soc Cardiovasc Angiogr Interv. 2022;2(1):100538.
- Seyček J. Výhody orthodynamické fotopletysmografie. Prakt. Fleb. 2000;9(3):111–116.
- Strejček J. Kalibrovaný pletysmograf v klinické praxi. Prakt. Fleb. 1992;1:30–31.
- Strejček J. Vztah mezi některými parametry žilně‑svalové pumpy a velikostí lýtkového svalu. Prakt. Fleb. 1993;2:63–65.
- SOT Medical Systems. Venous Function Test: How to Differentiate Between Superficial and Deep Venous Insufficiency. [online]. [cit. 2025‑10‑15]. Dostupné z: https://www.sot‑medical.com/blog/venous‑function‑test‑how‑to‑differentiate‑between‑superficial‑and‑deep‑venous‑insufficiency/.
- Guven H. Effect of Micronized Purified Flavonoid Fraction on Venous Hemodynamics Evaluated Using Digital Photoplethysmography in Patients with Chronic Venous Disease. Ann Vasc Surg. 2024;109:284–290