Kam dále v léčbě nádorů GIT?

Především na to, zda a nakolik mohou data z běžné klinické praxe (RWE) posílit důkazy získané v randomizovaných klinických studiích (RCT) a přispět k léčbě pacientů s nádorovým onemocněním trávicího traktu (GIT), se zaměřilo sympozium pořádané společností Servier, které se 26. ledna 2023 konalo v rámci 14. kolokvia PragueONCO.
Přínosem RWE se ve své přednášce zabýval prof. MUDr. Tomáš Büchler, Ph.D., z Onkologické kliniky 2. LF UK a FN Motol. Hlavním důvodem používání RWE podle něho je, že se jedná o nejjednodušší zdroj dat, která jsou pro kliniky rychle dostupná, vhodná pro pilotní studie a většinou nevyžadují zvláštní informovaný souhlas. Nejčastějšími zdroji reálných dat mohou být nemocniční informační systémy (NIS), data zdravotních pojišťoven, NZIS a data z registrů, kterých však ubývá.
Konkrétním příkladem přínosu RWE je i česká práce hodnotící efektivitu léčby trifluridin/tipiracilem (FTD/TPI, Lonsurf) u pacientů s refrakterním metastatickým kolorektálním karcinomem (mCRC), kde byli pacienti řešeni v rámci hrazené indikace. Důvodem studie byla skutečnost, že neexistují žádné prediktivní biomarkery, které by poskytovaly obraz o tom, kdo by měl být trifluridin/tipiracilem léčen. Analyzováno bylo 180 pacientů léčených v reálné praxi a hodnoceny byly různé faktory spojené s přežitím bez progrese (PFS) a celkovým přežitím (OS). Ukázalo se, že v ČR je léčba 3. linie nasazována poměrně rychle (medián od předchozí léčby 1 měsíc) a předchozí léčba odpovídá statistickému rozložení pacientů s mutací KRAS v naší populaci. Většinou se jednalo o pacienty se synchronním metastatickým postižením, tedy pacienty s relativně horší prognózou. Multivariační analýza ukázala, že faktory spojené s prolongovaným PFS jsou ECOG, doba od diagnózy metastatického onemocnění do zahájení léčby, CRP a neutropenie ≥ G2 specifická pro trifluridin/tipiracil. Pacienti měli ve srovnání s registrační studií méně rozsáhlé onemocnění, přičemž přibližně 80 procent jich mělo pouze jedno nebo dvě metastatická místa (61 % ve studii RECOURSE). Medián PFS byl 3,3 měsíce a mOS 10,2 měsíce (RECOURSE 7,1 m).
Aktuálně se na evropské úrovni chystají dvě nové iniciativy. Jednou je ambiciózní rozsáhlý projekt DARWIN EU, který bude shromažďovat data pacientů v parametrizované formě. Druhou iniciativou je Oncovalue, která má za úkol vytvořit nástroje umělé inteligence, jež by v datech pátraly a získávaly potřebné výstupy.
Jak prof. Büchler uzavřel, problémem RWE je jejich časová náročnost, absence parametrizace NIS, potřeba statistického hodnocení a potřeba prospektivní, kontrolované validace. Za nejdůležitější považuje dobrý nápad a proveditelný design. „Cestu ke zlepšení vidím v poolování anonymních údajů, alokaci personálu a prostředků, parametrizaci dat (propojení NIZ), úpravě a důsledné aplikaci kódování a podpoře odborných auditů na úrovni pracoviště. Vědecká validita studií s reálnými daty je omezená a vždy je nutná prospektivní validace,“ zdůraznil.
Jak vypadá účinnost trifluridin/tipiracilu z pohledu RWE
CRC stále patří k nejčastějším solidním nádorům, nezávisle na pohlaví je spojen s vysokou mortalitou. Proto je podle prof. Dr. Geralda Pragera, Ph.D., z Comprehensive Cancer Centre a Medical University ve Vídni potřeba zlepšit léčbu pacientů s tímto onemocněním, a to i v jeho metastatické formě. „Nicméně přežití nemocných se v posledních letech dramaticky zlepšuje, a to zejména s příchodem nových molekul a cílených terapií rozšiřujících i možnosti léčby mCRC. Důležité je, že se to děje nejen v klinických studiích, ale i v klinické praxi,“ uvedl.
RWE z perspektivní kohortové studie managementu mCRC z klinické i pacientovy perspektivy (PROMETCO, 96 nemocnic z 18 zemí, n = 738) ukazují, že 81 procent pacientů s CRC dostává 3. linii léčby a 24 procent 4. linii. Ve 3. linii bylo 68 procent nemocných léčeno FTD/TPI. „Tato data jsou velmi povzbudivá a potvrzují, že máme pacientům co nabídnout, abychom zlepšili jejich prognózu a kvalitu života,“ uvedl prof. Prager s tím, že realistické cíle léčby se mění spolu s linií terapie:
- adjuvantní linie systémové léčby – vyléčení, snížení rizika rekurence;
- 1. linie léčby – dosažení maximální odpovědi nádoru, zajištění lokální ablace a/nebo dlouhé doby nízké nebo žádné nádorové zátěže;
- 2. linie léčby – trvalá kontrola nemoci, nádorová odpověď (je‑li potřeba);
- 3. linie léčby – trvající kontrola onemocnění, udržení kvality života (QoL) a performance status (PS);
- další linie léčby – kontrola onemocnění, udržení QoL a paliace.
Pro pacienty, kteří nejsou dostatečně zdrávi, aby mohli absolvovat 3. linii léčby (ECOG 3+), je nejlepší možností podpůrná péče. Pro nemocné s ECOG 0–1 a ECOG 2 je možností léčba FTD/TPI, což podporují data evidence 1. Jak potvrdily výsledky studie RECOURSE update, FTD/TPI ve srovnání s placebem signifikantně prodlužuje klinicky významné OS (medián 5,2 vs. 7,2 měsíce). Post hoc analýza studie, jež sledovala, která skupina pacientů měla z léčby největší užitek, ukázala, že pacienti s dobrou prognózou byli ti, kteří měli nižší nádorovou zátěž a méně agresivní onemocnění, což bylo 48 procent pacientů ve studii. Ti měli jedno nebo dvě metastatická ložiska, čas od diagnózy metastatického onemocnění do zahájení léčby trifluridin/tipiracilem byl delší než 18 měsíců. Nejlepší prognózu měli pacienti bez jaterních metastáz. Naopak horší prognózu měli nemocní s vysokou nádorovou zátěží a agresivním onemocněním. Jednalo se o 52 procent pacientů ze studie RECOURSE – měli tři a více metastatických lokací a čas od diagnózy metastatického onemocnění do zahájení léčby trifluridin/tipiracilem byl kratší než 18 měsíců. Jak prof. Prager zdůraznil, důležité je, že FTD/TPI měl pozitivní přínos u všech skupin pacientů. Nemocní s nejlepšími prognostickými parametry dosáhli OS 16,4 měsíce (placebo 8,6), ale i u pacientů s nejhorší prognózou došlo k prodloužení OS na 5,3 měsíce (placebo 4,4).
Další analýza byla provedena u nežádoucích účinků. Potvrdilo se, že neutropenie se jeví jako prediktor léčebné odpovědi FTD/TPI u pacientů s mCRC. Pacienti, kteří dosáhli neutropenie G3+ ve 3. a dalších cyklech léčby si vedli lépe, pokud jde o OS (16,4 vs 10,2 měsíce), u pacientů bez neutropenie to bylo v obou případech pět měsíců. Za důležitou označil prof. Prager skutečnost, že aktivní léčbou v pozdějších stadiích nemoci lze udržet PS – studie totiž potvrdila, že 84 procent pacientů léčených FTD/TPI si udrželo PS ECOG 0–1 i po ukončení terapie.
Pokud jde o RWE, je zde řada studií z různých zemí, např. Španělska, Portugalska, Německa nebo Řecka. První mezinárodní prací je studie PRECONNECT (n = 914) sledující bezpečnost, PFS a QoL. Subanalýza studie porovnávala tři skupiny pacientů podle délky trvání léčby trifluridin/tipiracilem (0–3 cykly, 4–7 cyklů a více než 7 cyklů). I výsledek této studie byl velmi povzbuzující (mPFS 2,8 měsíce, medián do ECOG zhoršení 8,9 měsíce, což je déle, než ukazují data z RCT). Pacienti s lepší odpovědí na léčbu po čtyřech a více cyklech byli ti s velmi dobrým PS, s menším počtem metastatických ohnisek a delší dobou od diagnózy metastatického onemocnění. Pacienti, kteří užívali FTD/TPI déle, dosáhli delšího mPFS a delšího udržení PS ECOG. Velmi důležité podle prof. Pragera je, že u pacientů léčených trifluridin/tipiracilem byla zachována (55,9 %) nebo zlepšena (20,4 %) kvalita života. RWE ukázala ještě lepší data než RCT, pokud jde o zachování PS (5,7 vs. 8,7 měsíce).
Další z prezentovaných RWE byla španělská studie ROS. Jednalo se o jednoramennou retrospektivní analýzu pacientů s mCRC léčených FTD/TPI (n = 379). Podskupiny pacientů byly také rozděleny podle prognostických kritérií, tedy počtu lokalizací metastáz a doby od diagnózy mCRC do zahájení léčby. I zde jednoznačně z léčby více benefitovali pacienti s dobrými prognostickými kritérii (6 měsíců vs. 9,1 měsíce), u skupiny bez jaterních metastáz dokonce 16,4 měsíce. „RWE ukazují, že existují kritéria, která mohou předpovědět výsledek terapie při léčbě FTD/TPI. Například francouzská multicentrická RWE studie QUALITAS, která se zaměřila i na sledování kvality života pacientů léčených trifluridin/tipiracilem, ukázala významnou souvislost mezi horší kvalitou života a kratším přežitím. Proto by měli lékaři právě QoL brát v úvahu při stanovování prognózy a léčebné strategie pro jednotlivé pacienty,“ uvedl prof. Prager.
Jak prof. Prager shrnul, RWE sledující účinnost léčby trifluridin/tipiracilem jsou přesvědčivá a potvrzují klinická data. „Účinnost a bezpečnost terapie uvedená v RCT byla potvrzena daty z praxe z celého světa. Trifluridin/tipiracil se stal možností vysoce efektivní léčby pro všechny pacienty ve 3. linii léčby, nezávisle na prognostických faktorech. Důležité je, že dokonce u některých pacientů se špatnou prognózou tento lék zlepšuje kvalitu života. Musíme ale identifikovat nemocné s dobrými prognostickými markery a je nutné vědět, že u všech podskupin pacientů je kvalita života udržována, jsou‑li léčeni FTD/TPI,“ uzavřel.
První klinické zkušenosti s přípravkem Onivyde v ČR v léčbě karcinomu pankreatu
Nové možnosti léčby, které mohou ovlivnit tak agresivní onemocnění, jakým je karcinom pankreatu, přiblížil MUDr. Stanislav Batko z Onkologické kliniky 2. LF UK a FN Motol. Prezentoval analýzu dat pacientů FN Motol z registru VILP Onivyde (n = 110) zpracovanou na bázi dat k 3. 1. 2023, kde pacienti FN Motol představovali necelých 20 procent registru.
Sedmdesát procent léčených tvořili muži, převážně starší, primární lokalizací tumoru byla většinou hlava pankreatu. Všichni pacienti byli předléčeni CHT (gemcitabin), většina z nich byla zachycena v primárním metastazujícím stadiu (jen 15 % jich podstoupilo resekci – diagnostikováni jako nemetastatičtí). Všichni pacienti byli v PS ECOG 0–1 (15 % v PS 0, 85 % v PS 1), 55 procent pacientů dostalo Onivyde do 2. linie léčby a 45 procent do 3. linie. Dávku bylo potřeba redukovat jen u 20 procent pacientů.
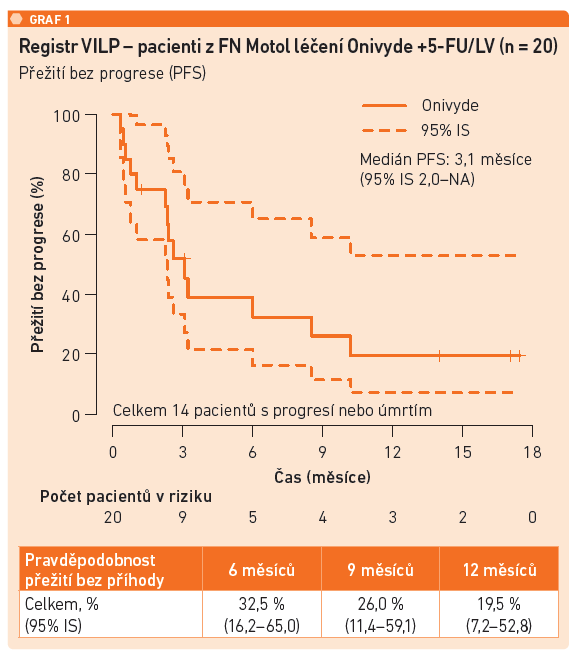
Dosavadní údaje pacientů z FN Motol ukazují medián celkového přežití mOS 4 měsíce a medián přežití bez progrese mPFS 3,1 měsíce (viz graf 1), doba do selhání léčby 2,4 měsíce. Nežádoucí účinky se vyskytly u 40 procent pacientů (průjem, únava). Léčebnou odpověď nebylo možné posoudit u 15 procent pacientů, kteří se nedostavili na restaging. Karcinom pankreatu je velmi agresivní onemocnění a deteriorace může přijít velmi brzy a náhle. Celkový benefit ve smyslu celkové remise, parciální remise a stabilizace nemoci nastal u 30 procent pacientů, k progresi došlo u 55 procent nemocných. Podle MUDr. Batka mají na motolském pracovišti v kontextu výsledků jiných déle trvajících RWE jeden z nejvyšších věkových průměrů, velké zastoupení 2. a 3. linie léčby a vyšší počet pacientů v ECOG 1. Jak MUDr. Batko připomněl, ač má výstup řadu limitací, například malý počet pacientů a často jen velmi krátkou dobu sledování, dosavadní výsledky jsou klinicky v souladu s výsledky studie NAPOLI‑1. Do doby zpracování finální analýzy celého počtu pacientů z registru VILP je potřeba tato data interpretovat s opatrností.
Agresivitu onemocnění podtrhují i data z dánské práce popisující výsledky léčby nově diagnostikovaných pacientů z Dánského národního registru pacientů s karcinomem pankreatu (n = 4 260). Celých 41 procent nemocných nedostalo vůbec žádnou léčbu, ani nebyli vyšetřeni onkologem z důvodu primárního zahájení symptomatické léčby. Ze 60 procent zbylých pacientů jich pouze 17 procent podstoupilo resekci, zbytek byl léčen paliativní CHT. Pacienti na primárně symptomatické péči měli mOS 1,6 měsíce, u léčených CHT v monoterapii byl mOS 5 měsíců. Ti s více liniemi léčby nebo agresivnější terapií měli mOS 10 měsíců, u resekovaných pacientů byl mOS téměř 22 měsíců.
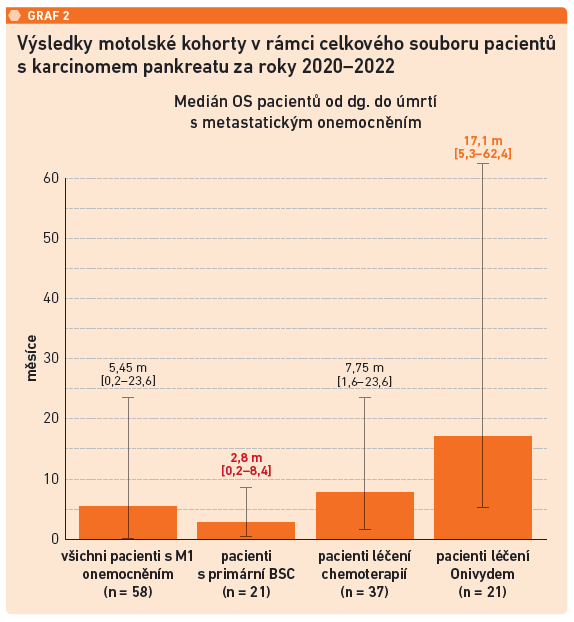
Analýza pacientů léčených ve FN Motol pro karcinom pankreatu v letech 2020–2022 (n = 185) potvrzuje rychlý vývoj onemocnění (viz graf 2). Do péče multidisciplinárního týmu (MDT) jich došlo jen 39 procent, stav ostatních pacientů, kteří byli v péči onkologů, se zhoršil příliš rychle a k multidisciplinární péči vůbec nedospěli. U pacientů s metastatickým karcinomem pankreatu léčených Onivyde došlo k prodloužení mOS (medián OS od doby diagnózy do úmrtí). Zatímco bez léčby byl mOS 2,8 měsíce, s CHT pokračující do 2. linie léčby dosáhl 7,7 měsíce a u pacientů léčených Onivyde činil mOS přes 17 měsíců. Ukázalo se, že šestiměsíční a delší přežití bylo u 35 procent pacientů, jeden rok jich přežilo 20 procent. Celkově žije v souboru pacientů léčených Onivyde 30 procent nemocných.
„Stále neumíme dobře odhadnout, kdo bude z léčby profitovat a kdo nikoli. Vidíme mladé pacienty ve vynikajícím stavu, kteří zemřou během několika měsíců, ačkoli jim poskytujeme maximální možnou péči, a máme třeba pacienty starší, křehčí, kteří jsou stále naživu a z léčby Onivyde profitují. Management toxicity tohoto léčebného režimu se zdá lepší než u standardního FOLFIRI,“ uzavřel MUDr. Batko.
Testování nádorů GIT v roce 2023
Pokud hovoříme o testování v případě nádorů GIT, jedná se zejména o chemoterapii, kde však podle prof. MUDr. Luboše Petruželky, CSc., z Onkologické kliniky 1. LF UK a VFN Praha bohužel žádné prediktivní markery nejsou. „V současnosti jsme ale v éře precizní onkologie a personalizované medicíny a ukazuje se, že již v tomto roce se neobejdeme bez sekvenování poslední generace, tzn. používání testování typu jeden lék/jeden genový test nahradí multiplexní genomické testování nové generace, což platí pro všechny tumory GIT,“ vysvětlil prof. Petruželka s tím, že masivní paralelní sekvenování (NGS) u všech pankreatobiliárních karcinomů před léčbou je cestou budoucnosti. Aktuálně nejčastěji používaný panel zahrnuje 271 genů. V případě CRC je aktuálně klíčovým imunobiomarkerem stanovení mikrosatelitové nestability (MSI), ale i ostatních biomarkerů, které mohou vést k další léčbě. „Co se týká chemoterapie, nejsme zatím schopni odhalit žádný biomarker, který by CHT upřednostňoval. A asi tudy ani cesta nepovede. Je tomu spíše opačně, u nemocných, u nichž biomarker neidentifikujeme, používáme CHT,“ dodal.
Prognosticko‑prediktivní genomika CRC se vyvíjela od KRAS, RAS, BRAF až po aplikované genomiky. Pokud je genových markerů víc než pět, nemá podle prof. Petruželky smysl zaměřit se na jednotlivé geny, ale použít NGS. Klinicky využitelné v léčbě mCRC jsou terčové struktury/molekulární prediktivní markery, avšak problémem je jejich relativně nízká frekvence. Nicméně v současnosti nejsme bez možností léčby na základě biomarkerů. U CRC v případě mutace BRAF můžeme použít kombinaci encorafenib + cetuximab, u HER2 pozitivních nádorů kombinaci trastuzumab + pertuzumab, do budoucna trastuzumab s deruxtecanem. V případě MSI/dMMR jde o inhibitory imunitního kontrolního bodu. U nádorů žaludku a jícnu v případě pozitivity PD‑L1 je léčbou imunoterapie, u HER2 pozitivity pak cílená léčba anti‑HER2. U karcinomu pankreatu se neobejdeme bez vyšetření mutace BRCA1/2, kde je zřejmá indikace olaparibu. U cholangiokarcinomu se na rozdíl od pankreatických karcinomů ukazují jednoznačně cílené mutace FGFR2 a IDH1. Pokud je nemocný schopen absolvovat ve 2. linii cílenou léčbu, je chybou mu neudělat vyšetření NGS.
„Ne každý pacient má prospěch z imunoterapie. I když je u některých nemocných dosaženo úplné regrese a dlouhodobého přežití, ne všichni na léčbu reagují a musíme brát v úvahu možnost závažných NÚ. Checkpoint inhibitory zlepšují přežití onkologických pacientů, avšak pouze 20–30 procent léčených vykazuje klinický přínos. Největší výzvou imunoterapie v současnosti je vytvořit výkonný prediktivní systém pro účinnost a pro zesílení a modulaci nádoru,“ uzavírá prof. Petruželka s tím, že virtuální algoritmus léčby mCRC se stává nevirtuálním a určitě do něj již patří i léčba FTD/TPI. kol