Léčba gliomů jako skládačka: klíčem bude správná kombinace

„Budoucnost léčby gliomů pravděpodobně spočívá v kombinování více přístupů, kdy se vedle chirurgie, radioterapie a chemoterapie uplatní i cílená léčba, terapie elektrickými poli i aktuálně studovaná imunoterapie. Klíčem bude přesná molekulární diagnostika a kombinace postupů šitá na míru konkrétnímu nádoru i pacientovi,“ zdůrazňuje u příležitosti nedávno proběhlé celosvětové kampaně Brain Awareness Week ředitel Národního ústavu pro výzkum rakoviny (NÚVR) prof. MUDr. Aleksi Šedo, DrSc., přednosta Ústavu biochemie a experimentální onkologie 1. LF UK. Současný výzkum se podle něj mj. soustředí na to, jak znovu aktivovat potlačené imunitní prostředí u glioblastomu, což by mohlo otevřít cestu k tomu, aby u tohoto nejagresivnějšího mozkového nádoru byla efektivnější – zatím ne příliš úspěšná – imunoterapie.
Jak připomíná A. Šedo, gliomy se vyvíjejí z gliových buněk, tedy podpůrných buněk nervové tkáně, jež za normálních podmínek zajišťují její výživu a ochranu. Existuje několik typů – od pomalu rostoucích nízce maligních gliomů až po glioblastomy, které jsou nejagresivnějšími a také bohužel nejčastějšími mozkovými nádory u dospělých. Jen přibližně čtvrtina pacientů s glioblastomem, kterým v ČR onemocní asi 250–300 lidí ročně, přežívá dva roky od diagnózy a jen pět až deset procent jich žije pět let a déle.
Od podzimu loňského roku je českým pacientům s glioblastomem, kteří splňují indikační kritéria, hrazena ze zdravotního pojištění léčba elektrickými poli (tumor treating field, TTF), a to ve čtyřech centrech – v Praze ve FN Motol a Homolka a v Ústřední vojenské nemocnici, dále v Masarykově onkologickém ústav v Brně a ve FN Olomouc. Pro jedince s nízkostupňovým gliomem s mutací IDH, kteří podstoupili chirurgický zákrok, se pak v klinických studiích i v praxi postupně prosazují inhibitory isocitrátdehydrogenázy (IDH). Proč je tato léčba efektivní jen u low‑grade mozkových nádorů? Existují nějaké další terapeutické cíle? A proč imunoterapie funguje u mozkových metastáz, ale u primárních nádorů nikoli? Na to Aleksi Šedo odpovídá v rozhovoru pro Medical Tribune.
- Liší se nějak molekulární podstata u nízkostupňových gliomů a u agresivních glioblastomů?
Jedná se v podstatě o „úplně jiná“ onemocnění, přičemž dramatická heterogenita existuje i uvnitř samotných glioblastomů. Obecně jsou low‑grade difuzní gliomy s mutací IDH charakterizovány časnou, linii určující metabolicko‑epigenetickou změnou, která formuje relativně stabilní nádorovou identitu a vede k pomalejší, spíše lineární evoluci. Naproti tomu glioblastomy IDH‑wildtype vznikají na podkladě časné aktivace více růstových a signálních drah, například EGFR a PI3K, jsou spojeny s vysokou genomovou nestabilitou, dramatickou intratumorovou heterogenitou a nepřehlednou klonální evolucí.
Tato rozdílná „molekulární architektura“ má pak důsledky pro terapeutickou odpověď – u gliomů s mutací IDH můžeme cílit konkrétní zakládající „driver událost“, u glioblastomu redundance signálních drah a klonální diverzita významně limitují účinnost jednotlivých cílených zásahů.
- Proč je mutace genů IDH1 a IDH2 motorem proliferace právě gliomů?
Mutace IDH1/2 patří mezi „driver události“ u difuzních gliomů nižších stupňů a sekundárních glioblastomů. Vtip je v tom, že enzym isocitrátdehydrogenáza, kterou tento gen kóduje, začne v důsledku mutace „vyrábět“ produkt s jinými biochemickými vlastnostmi. To nevede přímo ke klasické aktivaci proliferace, jako je tomu třeba u mutovaných kináz, ale k zásadní metabolicko‑epigenetické reprogramaci buněk. Ty přestanou diferencovat a získávají „kmenové“ chování, nicméně šířeji je ovlivněno i nádorové mikroprostředí, včetně lokální imunity.
- Inhibitory IDH se již standardně používají například v hematoonkologii, dají se tedy použít i pro léčbu low‑grade gliomů?
To je přesně ten bod, kde biologie svádí ke zkratce, ale klinika ji často nepotvrdí. Léky, v tomto případě inhibitory IDH, jsou podobné z hlediska své biochemické funkce, nikoli však jednoduše mechanicky „převzatelné“, protože mají poněkud odlišné vlastnosti a kontext účinku. Pro CNS jsou potřeba molekuly s dobrou penetrací do mozku. Low‑grade gliomy jsou totiž ve srovnání s krevními malignitami méně proliferativní. Léčba inhibitory odstraňuje epigenetický blok jejich diferenciace a oddaluje klinickou progresi a nutnost dalších zákroků. Ve svých důsledcích tedy představuje spíše kontrolu rozvoje onemocnění a prodloužení kvalitního života než navození remise.
Zjednodušeně řečeno, u akutní myeloidní leukémie vstoupily inhibitory IDH do klinické praxe dříve proto, že zde byl jednodušší a rychlejší vývojový koridor než u low‑grade gliomů. V případě leukémie bylo snazší prokázat účinek, léčivo nemuselo překonávat hematoencefalickou bariéru a klinické endpointy přicházely během týdnů až měsíců, nikoli let, což je venkoncem důležité i pro klinické studie a následné diskuse s regulátory.
- Zkoumají se nějaké další molekulární cíle, které by byly potenciálně využitelné pro cílenou léčbu?
V oblasti difuzních gliomů je cílů více, ale jen malou část z nich lze nazvat „klinicky využitelnými“. Nejlépe etablované cíle precizní léčby představují zmíněné mutace IDH1/2, doplněné u vybraných, spíše méně četných podskupin o mutace BRAF V600E, NTRK fúze a pravděpodobně i některé FGFR alterace, kde lze u molekulárně definovaných pacientů dosáhnout klinicky relevantního efektu.
U glioblastomu, navzdory intenzivnímu výzkumu, zůstává klinická využitelnost cílené léčby extrémně omezená. Hlavní pozornost se soustředí na dráhy EGFR, včetně EGFRvIII, dále PDGFRA, MET, osu PI3K–AKT–mTOR a regulaci buněčného cyklu (například CDK4/6), avšak bez jednoznačně průlomového přínosu. Současně se rozvíjejí přístupy zaměřené na nádorové povrchové antigeny, jako jsou B7‑H3, IL13Rα2, HER2, GD2 či EphA2, zejména v kontextu buněčných a konjugovaných terapií.
Celkově platí, že zatímco u nízkostupňových gliomů se precizní onkologie postupně prosazuje, u glioblastomu zůstává její efekt limitován biologickou heterogenitou nádoru, redundancí signálních drah i specifiky prostředí centrálního nervového systému a je dosud spíše experimentální než standardně klinicky užívaná.
- Co vše ještě zůstává ve výzkumu low‑grade gliomů neodhaleno? Existuje nějaká otázka, na kterou byste opravdu chtěli znát odpověď co nejdříve?
U nizkostupňových gliomů poměrně dobře chápeme základní „motor“ nádoru, typicky mutaci IDH, ale hodně důležitých věcí nám pořád uniká. Nevíme, z jaké buněčné populace nádor skutečně vzniká a proč se u některých pacientů chová dlouhá léta klidně, zatímco u jiných se rychle „zlomí“ a začne být agresivní. Stále jen omezeně rozumíme tomu, jak nádor komunikuje se svým okolím – s cévami, imunitními buňkami nebo podpůrnou tkání – a nakolik právě toto mikroprostředí rozhoduje o jeho růstu a odolnosti vůči léčbě.
Kdybych měl vybrat jednu otázku, na kterou bych opravdu chtěl znát odpověď co nejdříve, byla by velmi praktická: co přesně spouští přechod z relativně „klidného“ low‑grade gliomu do agresivnější fáze? Pokud bychom tento moment dokázali identifikovat, nebo dokonce předvídat a ovlivnit, otevřelo by to cestu k mnohem včasnější a cílenější léčbě.
Jak „probudit“ imunitu u glioblastomu? Nestačí ji jen odbrzdit
- U glioblastomu se velmi intenzivně studuje také imunoterapie, ale zatím je méně úspěšná než u jiných nádorů, včetně mozkových metastáz. Proč u primárního nádoru mozku funguje hůře?
Mozkové metastázy jsou „viditelnější“ pro imunitní systém pacienta a „zánětlivější“, zatímco glioblastom vytváří aktivně imunosupresivní mikroprostředí a má nízkou antigenicitu, což zásadně limituje účinnost imunoterapie. To, jak glioblastom sabotuje imunitní systém svého hostitele, mimochodem velmi zajímá i laboratoře našeho pracoviště.
- Které cesty se tedy ukazují být v povzbuzení imunity a nastartování imunitní reakce jako nejslibnější?
U glioblastomu samotné „odbrzdění“ imunity klasickou imunoterapií nestačí, protože nádor je imunologicky „chladný“ a imunitní reakci aktivně potlačuje. Největší naději mají koncepty, které kombinují několik kroků. Nejprve imunitu v nádoru nastartovat, například pomocí radioterapie, onkolytických virů nebo vakcinačních strategií, dále odstranit imunosupresi mikroprostředí, zejména vliv myeloidních buněk a signálních drah, jako je TGF‑β, a teprve poté posílit vlastní efektorovou fázi, například pomocí checkpoint inhibitorů nebo buněčných terapií typu CAR‑T či velmi nově CAR‑makrofágů. Kombinované přístupy, které propojují aktivaci imunity s cílením nádorového mikroprostředí, se dnes jeví jako nejperspektivnější cesta k účinnější imunoterapii glioblastomu.
- Čím konkrétně se v oblasti imunoterapie glioblastomu zabýváte ve vaší Laboratoři biologie nádorové buňky?
Zaměřujeme se na roli stromálních a perivaskulárních populací, zejména FAP+ pericyte‑like buněk, v utváření imunosupresivního mikroprostředí glioblastomu. Tyto buňky chápeme jako aktivní organizátory perivaskulární niky, která produkuje nádorově specifickou extracelulární matrix, remodeluje invazivní prostředí a zásadně ovlivňuje imunitní odpověď. Tato nika přeprogramuje monocyty a makrofágy směrem k imunosupresivnímu fenotypu, ovlivňuje infiltraci i funkci T lymfocytů a přispívá k rezistenci nádoru vůči terapii. Naše práce proto směřuje k terapeutickému narušení či diagnostickému využití těchto mechanismů, ať už cílením FAP+ stromálních buněk, modulací myeloidního kompartmentu, nebo využitím inovativních sond aktivovaných proteázami. S potěšením proto využíváme řadu národních i mezinárodních spoluprací.
- Co vám zapojení do velkých výzkumných sítí, jako je třeba European Association of Neuro‑Oncology (EANO), nebo do národních konsorcií typu NÚVR přináší?
Z mého pohledu je nutností být součástí těchto sítí a konsorcií. Gliomy jsou relativně vzácné, biologicky velmi heterogenní a vyžadují komplexní přístup – od chirurgie přes molekulární analýzy až po klinické studie. Jedno pracoviště obvykle nedisponuje dostatečným počtem pacientů ani celým spektrem technologií, aby mohlo odpovědět na zásadní otázky samo. Proto mají mezinárodní organizace a národní platformy zásadní roli. Umožňují sdílení klinických dat a materiálu, standardizaci postupů, klasifikací či designu klinických studií, ale i standard přípravy budoucích odborníků.
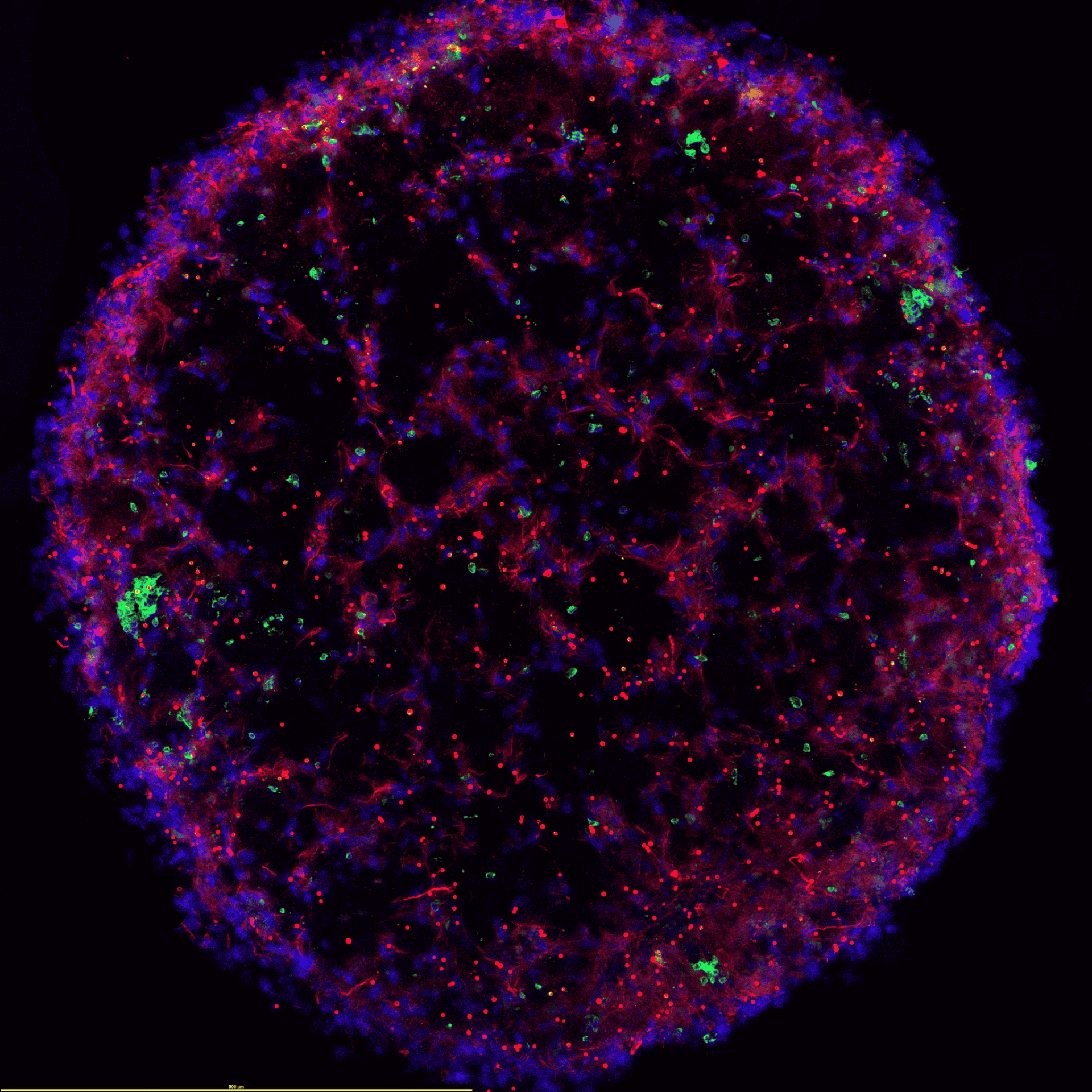 Další rozměr je technologický a infrastrukturní. Pokročilé metody, jako jsou single‑cell přístupy, prostorová transkriptomika nebo komplexní zobrazovací platformy, jsou nákladné a vyžadují sdílené kapacity a prostředí pro mezioborovou spolupráci – propojují kliniky, biology, bioinformatiky i průmyslové partnery.
Další rozměr je technologický a infrastrukturní. Pokročilé metody, jako jsou single‑cell přístupy, prostorová transkriptomika nebo komplexní zobrazovací platformy, jsou nákladné a vyžadují sdílené kapacity a prostředí pro mezioborovou spolupráci – propojují kliniky, biology, bioinformatiky i průmyslové partnery.
V neposlední řadě jde i o strategickou rovinu. Velké sítě pomáhají formulovat výzkumné priority, ovlivňují podobu grantových výzev a zajišťují, že výzkum má kontinuitu. A za nás říkáme: „Kdo chvíli stál, stojí opodál.“ Mimochodem nedávno jsem se s kolegy z EANO účastnil „masterclass“ setkání v Barceloně s široce mezinárodní účastí medicínských profesí z oblasti neuroonkologie s cílem nastavit vzájemnou komunikaci a výměnu zkušeností nezbytných pro racionální a efektivní nastavení rámce nové léčby.