Management akutních respiračních infekcí a kašle

Sezóna respiračních onemocnění přináší výrazný nárůst pacientů s akutními infekcemi dýchacích cest, které jsou ve většině případů virového původu a nevyžadují antibiotickou léčbu. Jak v přednášce podpořené společností Angelini, která zazněla na XLIV. výroční konferenci SVL ČLS JEP ve Zlíně, upozornil pneumolog a ftizeolog MUDr. Michal Švarc, Plicní klinika LF UK a FN Hradec Králové, Plicní ambulance Edumed s. r. o., Broumov, klíčem k racionální terapii je správná diagnostika, důsledné zvažování indikace antibiotik a důraz na podpůrnou léčbu, včetně mukolytik typu erdosteinu. Ten nejen usnadňuje vykašlávání a podporuje přirozenou obranu organismu, ale také snižuje riziko exacerbací u pacientů s CHOPN a omezuje potřebu antibiotik.
Sezóna respiračních onemocnění a chřipky je v plném proudu, což je spojeno s největším náporem pacientů, zejména v primární péči. Akutní respirační infekce mají až v 80 procentech virovou etiologii. Patří sem běžné nachlazení, chřipka, covid‑19, rinitidy, faryngitidy, bronchitidy, u dětí někdy i pneumonie. U pacientů s těmito infekty samozřejmě nemá smysl podávat antibiotika (ATB) a hlavní léčbou, zejména u akutních respiračních onemocnění, je podpůrná terapie.
„Tím, kde bychom měli zpozornět a případně ATB zvážit, jsou onemocnění, která mohou být i bakteriální, tedy otitidy, faryngitidy, rinosinusitidy, epiglotitidy a pneumonie. Zde může být podání ATB často nutné, a to i velice záhy, zejména u epiglotitidy u dětí,“ uvedl MUDr. Švarc. V případě faryngitidy pomáhají při rozhodování o nasazení ATB Centorova kritéria stratifikující riziko streptokokové infekce a vhodnost nasazení ATB.
U pneumonie je ve většině případů léčba ATB namístě, zvážit je ale potřeba, zda nemocného léčit ambulantně, nebo ho hospitalizovat. I zde pomohou různá škálovací kritéria, např. CURB‑65, která ukážou, kdy přemýšlet o akutní hospitalizaci. Nejpropracovanější systém Pneumonia Severity Index je sice propracovaný, ale pro použití v praxi velmi složitý. Různé systémy škálovacích kritérií jsou k dispozici na www.mdcalc.com.
Kdy jsou nejčastěji ATB užívána chybně?
V případě nerizikového pacienta doporučuje MUDr. Švarc začínat léčbu amoxicilinem, makrolidy, doxycyklinem nebo cefalosporiny II. generace, alternativně použít respirační fluorochinolony. U starších nebo multimorbidních pacientů je doporučena léčba amoxicilinem/kyselinou klavulanovou nebo kombinace výše uvedených léků.
Metaanalýza z roku 2018 u 14 987 pacientů ale ukazuje, že kromě skupin indikovaných k podávání ATB byla tato léčba velmi často nasazena i ve skupině, kdy indikována není, u dětí zejména u bronchitid, ale i u virových infekcí dýchacích cest a klasické chřipky [1].
„To potvrzuje, že ATB poměrně často podáváme nejen tam, kde je to nevyhnutelně potřeba. Důsledkem jejich nadužívání je antibiotická rezistence. Udává se, že v Evropě zemře ročně více než 35 000 lidí jen proto, že dostali bakterii rezistentní k ATB. V ČR se v roce 2024 jednalo o cca 500 lidí, což je více než počet zemřelých při autonehodách,“ uvedl MUDr. Švarc. K nejčastějším bakteriím rezistentním na ATB patří Staphylococcus aureus, Acinetobacter baumannii, Escherichia coli, Pseudominas aeruginosa a Streptococcus pnemoniae.
Nadužívání ATB a s tím spojená ATB rezistence vedly k založení iniciativy European antibiotic awareness day, která se snaží edukovat pacienty i lékaře k tomu, aby ATB nebyla první volbou a aby se jejich preskripce snížila. Podobná iniciativa vznikla i v ČR, na www.antibiotickarezistence.cz lze najít edukační materiály pro pacienty i příručky pro praxi s nejčastějšími příklady respiračních infekcí a evaluací léčby.
Jak na akutní respirační infekty
Nejlepší cestou, jak se vyhnout těmto onemocněním a podávání ATB, je očkování a další prevence (dodržování hygienických opatření, posilování imunity atd.) a včasná a správná diagnostika a léčba. V diferenciální diagnostice dnes pomáhají dobře dostupné a rychlé PCR testy. Nejzásadnější je zde podpůrná a symptomatická léčba.
„Podpůrná péče spočívá u respiračních infektů zejména v tom, že se pacientovi pokusíme pomoci s expektorací hlenu a se zlepšením mukociliární clearance čili s podporou přirozených mechanismů, kterými se tělo brání virové infekci,“ vysvětlil MUDr. Švarc s tím, že jednou z možností, jak pacientům pomoci, je lék erdostein, který je obecně velmi dobře snášen i při dlouhodobém užívání. Data dokonce potvrdila, že jeho gastrointestinální nežádoucí účinky se neliší od placeba [2,3].
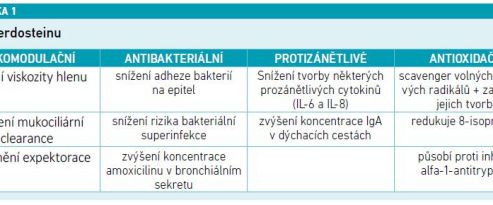 Erdostein je rychle absorbován z gastrointestinálního traktu a metabolizován na hepatální úrovni na nejvíce zastoupený metabolit 1 obsahující volné thiolové skupiny (SH). Jeho účinek na hlen spočívá v tom, že SH skupinou na konci řetězce metabolitu 1 je schopen rozrušovat disulfidické vazby, čímž se snižuje viskozita a elasticita hlenu a usnadňuje se jeho odstranění z dýchacích cest. Zároveň snižuje adhezi bakterie na sliznici dýchacích cest a zvyšuje průnik ATB do hlenu. Například u amoxicilinu, klaritromycinu a ciprofloxacinu existují data, že při kombinaci s endosteinem se výrazně zvyšuje jejich koncentrace v hlenu (viz tabulku).
Erdostein je rychle absorbován z gastrointestinálního traktu a metabolizován na hepatální úrovni na nejvíce zastoupený metabolit 1 obsahující volné thiolové skupiny (SH). Jeho účinek na hlen spočívá v tom, že SH skupinou na konci řetězce metabolitu 1 je schopen rozrušovat disulfidické vazby, čímž se snižuje viskozita a elasticita hlenu a usnadňuje se jeho odstranění z dýchacích cest. Zároveň snižuje adhezi bakterie na sliznici dýchacích cest a zvyšuje průnik ATB do hlenu. Například u amoxicilinu, klaritromycinu a ciprofloxacinu existují data, že při kombinaci s endosteinem se výrazně zvyšuje jejich koncentrace v hlenu (viz tabulku).
K dispozici jsou i recentnější data z roku 2022 z in vitro studie, kde byly zkoumány možnosti průniku do bakteriálního filmu vyskytujícího se především u chronických nemocí nebo u pacientů s cizím materiálem v těle, kde bakterie pokryjí povrch, vytvoří film a pokryjí se svojí vlastní ochrannou vrstvou hlenu, skrz kterou nemohou ATB pronikat. Tato studie prokázala, že u některých ATB (vankomycin, levofloxacin, amoxilicin‑klavulonát a linezolid) zvyšuje erdostein účinnost proti bakteriím, které jsou součástí biofilmu [4].
Studie dokládají také protizánětlivý a antioxidační účinek erdosteinu a ukazují, že tento lék je schopen ve vysoké míře snižovat koncentraci volných radikálů. „Při oxidačním a karbonylovém stresu se poškozují buňky, mitochondrie a nastává buněčná smrt, která spouští další imunogenní kaskádu, uvolňují se NF‑κB, TNFα nebo IL‑1β a aktivizuje se další zánět, který poškozuje i zdravou tkáň. Proto jsme rádi, že erdostein má právě antioxidační a protizánětlivé účinky a je to možná i jeden z důvodů, proč tak výborně funguje v plicním lékařství,“ uvedl MUDr. Švarc.
U pacientů s chronickou obstrukční plicní nemocí (CHOPN) jsou největší obavou lékařů exacerbace, kdy vždy dochází ke zhoršení plicních funkcí a stav se již nikdy neupraví do původního před exacerbací. Studie, která zkoumala pacienty s CHOPN bez exacerbací, s jednou až dvěma exacerbacemi a s třemi a více exacerbacemi, ukázala, že v kohortě bez exacerbací při pětiletém sledování tři čtvrtiny pacientů normálně přežívaly. Pokud měli pacienti jednu až dvě exacerbace, přežívala jich do pěti let pouhá polovina, pokud měli tři a více exacerbací, 66 procent nemocných do pěti let zemřelo [5].
„Proto se exacerbací obáváme. Víme, že výrazně ovlivňují rizika a prognózu našich pacientů. Exacerbace zvyšují mortalitu a jejich prevence je kritická. V tomto případě pomohla studie RESTORE, která prokázala, že pokud pacientům chronicky podáváme erdostein, jsme schopni výrazně snížit všechny exacerbace, které je postihnou, a jsme dokonce schopni snížit i délku, po kterou budou exacerbací trpět. Zajímavé také je, že u této studie – jako jedné z mála – bylo ve skupině s účinnou látkou zaznamenáno méně nežádoucích účinků než v placebové kohortě. Když si ale uvědomíme, že hlavními symptomy u CHOPN jsou problémy s dýcháním, kašel atd., a pokud máme látku, která nám je pomáhá tlumit, tak se samozřejmě pacient cítí lépe s účinnou látkou než s placebem,“ vysvětlil MUDr. Švarc. Jak dodal, v porovnání s dalšími léky, jako je karbocystein nebo NAC, je účinnost i bezpečnostní profil endosteinu superiorní.
Česká neintervenční studie ERICA (n = 342 dětí s historií rekurentních ARI léčených v předchozím roce ATB), v níž byl pacientům podáván buď erdostein, nebo byli ponecháni na klasické léčbě, potvrdila, že pokud dostávali pacienti erdostein, více než 95 procent z nich přečkalo respirační infekci bez antibiotik a uzdravili se stejně jako děti, které dostávaly ATB. Potvrdilo se, že včasné použití erdosteinu při počátečních příznacích ARI předpokládaného virového původu vedlo k významnému snížení potřeby ATB a nižšímu počtu respiračních infekcí u dětí s anamnézou opakovaných ARI. Léčba erdosteinem tedy může přispět ke zlepšení preskripční praxe a usnadnit racionální používání ATB u dětí s ARI [6].
„Respirační infekty jsou nejčastěji virové. Antibiotika by měla být používána jen v indikovaných případech. Základem u akutních infektů je vždy podpůrná léčba. V tomto případě je vhodné podávat mukolytika, kde bych doporučil zvažovat vzhledem k širokému spektru účinků erdostein. Tento lék také snižuje riziko exacerbací u pacientů s CHOPN, snižuje riziko nutnosti ATB léčby u dětí a obvykle je velmi dobře tolerován. Dostupný je ve formě tobolek i suspenze, což pomáhá tomu, abychom ho mohli předepsat i pacientům, kteří mají potíže s polykáním,“ uzavřel MUDr. Švarc. kol
Reference:
- Havers FP, Hicks LA, Chung JR, et al. Outpatient Antibiotic Prescribing for Acute Respiratory Infections During Influenza Seasons. JAMA Netw Open. 2018;1(2):e180243.
- SPC léku ERDOMED. [online]. Dostupné z: https://prehledy.sukl.cz/prehledy/v1/dokumenty/16261. [cit. 2025‑11‑15].
- Dal Negro RW, Wedzicha JA, Iversen M, et al.; RESTORE group; RESTORE study. Effect of erdosteine on the rate and duration of COPD exacerbations: the RESTORE study. Eur Respir J. 2017;50(4):1700711.
- Pani A, Lucini V, Dugnani S, et al. Erdosteine enhances antibiotic activity against bacteria within biofilm. Int J Antimicrob Agents. 2022;59(3):106529.
- Soler‑Cataluña JJ, Martínez‑García MA, Román Sánchez P, et al. Severe acute exacerbations and mortality in patients with chronic obstructive pulmonary disease. Thorax. 2005;60(11):925–931.
- Kopřiva F, Látalová V. Improving the Primary Care Management of Preschool Children with Recurrent Acute Respiratory Tract Infections in the Czech Republic: Prompt Use of Erdosteine Can Reduce Antibiotic Prescribing. Quality in Primary Care. 2019;27(4):36–42.