Maskovaná hypertenze versus hypertenze bílého pláště

Maskovaná hypertenze – normotenze během klinického měření, ale se zvýšenými hodnotami krevního tlaku (TK) během out‑of‑office měření – je protipólem více známé hypertenze bílého pláště. Oba stavy jsou relativně časté a oba mohou přejít v trvalou hypertenzi. Ovšem pouze maskovaná hypertenze je spojena se zvýšeným kardiovaskulárním (KV) rizikem (stejného významu jako trvalá hypertenze 1. stupně). Naopak hypertenze bílého pláště je spojena pouze s velmi mírným navýšením KV rizika. Tyto klinické stavy ukazují, že out‑of‑office metody měření TK (především 24hodinová monitorace TK, ale i domácí monitorace TK) by měly být standardní součástí managementu osob s hypertenzí a prehypertenzí.
Maskovaná hypertenze
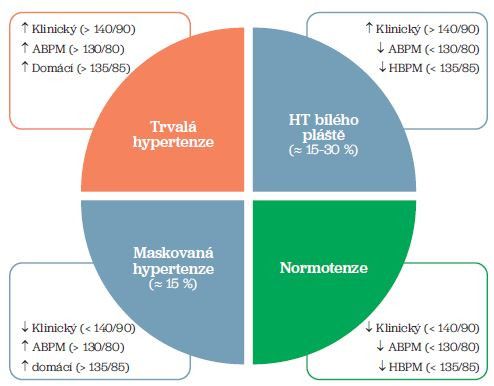 Maskovaná hypertenze (MH) (obr. 1) je definována jako normotenze během klinického měření, ale se zvýšenými hodnotami krevního tlaku (TK) během out‑of‑office měření, tedy 24hodinovou monitorací TK (ambulatory blood pressure monitoring, ABPM) či domácím měřením TK (home blood pressure monitoring, HBPM).
Maskovaná hypertenze (MH) (obr. 1) je definována jako normotenze během klinického měření, ale se zvýšenými hodnotami krevního tlaku (TK) během out‑of‑office měření, tedy 24hodinovou monitorací TK (ambulatory blood pressure monitoring, ABPM) či domácím měřením TK (home blood pressure monitoring, HBPM).
Terminologie:
- maskovaná hypertenze – termín vymezen pro pacienty dosud neužívající antihypertenzní léčbu;
- maskovaná nekontrolovaná hypertenze (masked uncontrolled hypertension, MUCH) – pro léčené hypertoniky se zvýšenými out‑of‑office hodnotami TK; tento termín má naznačovat potřebu další úpravy antihypertenzní léčby, aby bylo dosaženo cílových hodnot TK i mimo měření ve zdravotnických zařízeních.
Výskyt maskované hypertenze se liší dle charakteristik sledovaných populací a je vyšší u léčených hypertoniků (MUCH) než u neléčených nemocných. Vyšší výskyt MUCH byl pozorován u:
- pacientů s vysokým normálním klinickým TK nebo pacientů s normálním klinickým TK a zároveň vysokým KV rizikem;
- diabetiků (15 % u neléčených nediabetiků, 40 % u léčených diabetiků);
- pacientů s chronickým onemocněním ledvin (chronic kidney disease, CKD) – dle některých pramenů má MUCH až 60 % těchto nemocných;
- pacientů se spánkovou apnoí;
- obézních pacientů s nízkou pohybovou aktivitou – TK měřený v klidu v ordinaci je nižší, naopak u nich dochází k abnormálnímu zvýšení TK během běžné fyzické aktivity během dne
- a u černošské populace.
Příčin, proč je výskyt maskované hypertenze u léčených osob vyšší než u neléčených, je více:
- nedostatečná léčba (nedostatečné použití kombinační léčby, dávky léků);
- používání léků s krátkým poločasem (maximum účinku v dopoledních hodinách, kdy obvykle probíhá návštěva u lékaře);
- non‑compliance pacientů s léčbou (užití léků pouze před plánovanou návštěvou u lékaře).
Nicméně tento problém dále akcentuje potřebu standardně používat pro management arteriální hypertenze též out‑of‑office metody měření TK a nespoléhat se pouze na klinický TK a na jeho uspokojivé hodnoty naměřené během klinického vyšetření.
Maskovaná hypertenze je také často spojena s rozvojem poškození cílových orgánů, a to dříve, než dojde k přechodu do trvalé hypertenze (albuminurie, hypertrofie levé komory, zvýšená tuhost velkých tepen). Zatímco prehypertenze (hraniční hodnoty klinického TK) je spojena s 1,3krát vyšším rizikem KV příhod, maskovaná hypertenze zvyšuje toto riziko více než dvakrát.
Hypertenze bílého pláště
Hypertenze bílého pláště (white‑coat hypertension, WCH) je stav, kdy je TK zvýšen při měření v ordinaci, ale vykazuje normální hodnoty při měření mimo zdravotnické zařízení (obr. 1). Vzhledem k vysoké variabilitě TK u těchto osob je k potvrzení diagnózy nutné opakované měření TK při více klinických kontrolách. Termín white‑coat effect se používá pro situace, kdy dochází k vzestupům TK v reakci na nějakou stresovou situaci.
Prevalence WCH je poměrně vysoká, pohybuje se okolo 30 %, častěji u žen, u osob starších 50 let a nekuřáků, pacientů s hypertenzí (HT) 1. stupně dle klinického měření a pacientů s velmi vysokými hodnotami klinického TK, ale bez známek orgánového postižení. Naopak white‑coat effect je běžný u všech stupňů hypertenze.
Rizikem WCH je především vysoká možnost přechodu do trvalé hypertenze, celkové KV riziko je zvýšeno pouze mírně (méně než u maskované hypertenze). Tento stav je spojen s vyšší aktivitou sympatického nervového systému, častějším výskytem metabolických poruch a s asymptomatickým poškozením cílových orgánů.
Out‑of‑office měření TK
Mezi out‑of‑office metody měření TK řadíme 24hodinovou monitoraci TK (ABPM) a domácí monitoraci TK (HBPM). Používáme nejčastěji oscilometrické přístroje. Tzv. bezmanžetové metody měření TK – pomocí aplikací v chytrých hodinkách, fitness náramcích apod. – nejsou vzhledem k nedostatečné přesnosti vhodné a nejsou doporučovány.
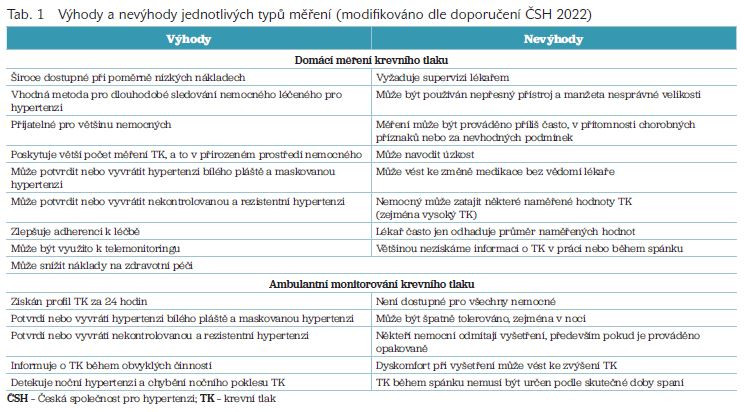 Výhody a nevýhody 24hodinové a domácí monitorace TK shrnuje tabulka 1; 24hodinová monitorace umožnuje měřit TK během spánku, a tedy získat údaje o nočním TK, který má největší prognostickou hodnotu. Nicméně tento způsob měření je některými pacienty hůře tolerován. Vhodné je tedy ABPM indikovat u nově diagnostikovaných hypertoniků, pro kontrolu účinnosti podávané terapie a ve speciálních klinických situacích, např. u těhotných žen. Naopak HBPM je vhodná pro dlouhodobý management péče o pacienta s arteriální hypertenzí. Je nutné upozornit na to, že HBPM má menší senzitivitu v diagnostice maskované hypertenze než ABPM, především kvůli chybějícím údajům o TK během spánku.
Výhody a nevýhody 24hodinové a domácí monitorace TK shrnuje tabulka 1; 24hodinová monitorace umožnuje měřit TK během spánku, a tedy získat údaje o nočním TK, který má největší prognostickou hodnotu. Nicméně tento způsob měření je některými pacienty hůře tolerován. Vhodné je tedy ABPM indikovat u nově diagnostikovaných hypertoniků, pro kontrolu účinnosti podávané terapie a ve speciálních klinických situacích, např. u těhotných žen. Naopak HBPM je vhodná pro dlouhodobý management péče o pacienta s arteriální hypertenzí. Je nutné upozornit na to, že HBPM má menší senzitivitu v diagnostice maskované hypertenze než ABPM, především kvůli chybějícím údajům o TK během spánku.
Možné indikace:
- diagnostika maskované nebo maskované nekontrolované hypertenze – a následné zahájení/úprava antihypertenzní léčby;
- diagnostika hypertenze bílého pláště – ta je spojena s relativně nízkým KV rizikem a její výskyt je vyšší hlavně u starších osob – zabránění nadbytečné léčbě a zvýšenému riziku pádů u křehkých osob;
- diagnostika noční hypertenze;
- diagnostika kolapsových stavů – především ortostatických a postprandiálních propadů TK.
Provedení ABPM
Základní principy:
- Naplánujte ABPM preferenčně na běžný pracovní den – cílem je získat hodnoty TK v režimu, ve kterém nemocný tráví nejvíce času.
- Pro instruktáž nemocného a nasazení manžety je obvykle potřeba asi 15 minut času.
Nastavení přístroje:
- Frekvence měření – 15–20 minut během dne, 30 minut během noci.
- Adekvátní šířka manžety dle obvodu paže nemocného.
- Manžetu přiložte na nedominantní paži, střed vaku umístěte na brachiální tepnu, je vhodné střed paže označit fixem.
- Proveďte testovací měření.
- Instruujte pacienta.
 Sundání přístroje a vyhodnocení:
Sundání přístroje a vyhodnocení:
- Po 24 hodinách sundejte monitor.
- Zaznamenejte období bdění a spánku podle údajů poskytnutých nemocným.
- Opakujte měření, pokud je k dispozici méně než 20 validních denních a méně než 7 validních nočních měření.
- Interpretace výsledků – 24hodinový průměr, denní a noční průměr, pokles nočního tlaku, propady či výrazné vzestupy TK.
Provedení HBPM
Základní principy:
- Vhodné je použití validovaných přístrojů pro domácí měření TK (www.bpstride.org), preferovány jsou pažní manžety. Výjimkou jsou nemocní s velmi silnými pažemi nebo ti, u kterých není použití pažní manžety možné.
- Preference přístrojů s automatickým ukládáním naměřených hodnot a automatickým zprůměrováním hodnot s možným přenosem do mobilu nebo počítače.
- Adekvátní šíře manžety dle velikosti obvodu paže nemocného.
Vlastní provedení:
- Před každou klinickou návštěvou – monitorace po dobu 7 dnů (minimálně 3 dny – tedy minimálně 12 měření) ráno a večer vždy 2× po sobě s 1minutovým intervalem mezi každým měřením, před užitím léků. Před měřením 5minutový klidový režim vsedě, během měření nemluvit.
- Pro dlouhodobé sledování – dvojí měření (2× po sobě) 1× týdně až 1× za měsíc.
- Interpretace výsledků:
- Průměrné hodnoty (po vynechání první den v případě sedmidenního měření).
- Individuální hodnoty TK mají velmi nízkou diagnostickou přesnost.
- Průměrné hodnoty ≥ 135/85 mmHg svědčí pro hypertenzi.
Management maskované hypertenze a hypertenze bílého pláště
V současné době nemáme k dispozici randomizovanou studii speciálně u nemocných s maskovanou hypertenzí či hypertenzí bílého pláště. Proto je náš přístup empirický.
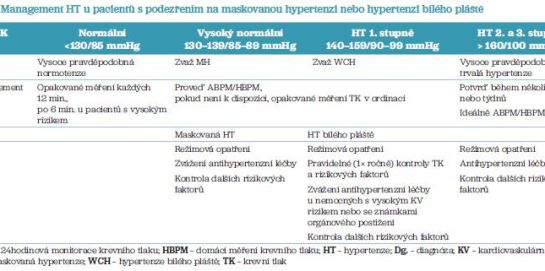 U pacientů s WCH je nutné především jejich pečlivé sledování, pravidelné kontroly TK a pátrání po rozvoji orgánového postižení. K léčbě se přikláníme u pacientů s vysokým KV rizikem a se známkami orgánového poškození (tab. 2).
U pacientů s WCH je nutné především jejich pečlivé sledování, pravidelné kontroly TK a pátrání po rozvoji orgánového postižení. K léčbě se přikláníme u pacientů s vysokým KV rizikem a se známkami orgánového poškození (tab. 2).
U pacientů s MH postupujeme důrazněji. U pacientů s MUCH je nutné posílení léčby, ev. náhrada krátkodobě působících preparátů léky s dlouhým poločasem. Vždy pátráme po známkách orgánového poškození a přidružených rizikových faktorech a zahájíme účinnou intervenci.
Prof. MUDr. Jitka Mlíková Seidlerová, Ph.D.
II. interní klinika FN a LF v Plzni
E‑mail: seidlerovaji@fnplzen.cz