Méně obvyklé projevy akutního infarktu myokardu
Akutní infarkt myokardu (AIM) má řadu typických projevů, které vedou k dalším vyšetřením nutným k jeho potvrzení či vyloučení. Ve znalosti těchto projevů je vzdělávána i laická populace. Velmi často ale projevy AIM nejsou typické. Správné a časné diagnostice by však neměli, pokud možno, uniknout ani nemocní bez charakteristické bolesti. Na AIM je proto třeba myslet i při atypické bolesti, samotné dušnosti, nauzei až zvracení, atace pocení, palpitací, náhle vzniklé celkové slabosti až synkopě, nejasné úzkosti a neklidu, cévní mozkové příhodě nebo tranzitorní ischemická atace, při náhlé zmatenosti až delirantním stavu, projevech periferní arteriální embolizace, vzácně i při průjmu.
Akutní infarkt myokardu (AIM) je závažné onemocnění s rizikem časného úmrtí i nepříjemných chronických následků. Typicky se AIM projevuje klidovou palčivou nebo tupou retrosternální bolestí s propagací do ulnární hrany levé paže, často s průvodní dušností, pocením, nauzeou a slabostí. AIM je následně diagnostikován na základě změn na elektrokardiogramu (EKG), rychlého vzestupu a celkem rychlého poklesu hodnoty srdečního troponinu, ev. zjištění nové poruchy kontraktility myokardu nebo uzávěru koronární tepny pomocí zobrazovací metody. V České republice je za rok podle údajů z různých zdrojů (registr CZECH, data z ÚZIS) diagnostikováno více než 30 000 AIM za rok. Kolik AIM diagnostice unikne kvůli netypickému obrazu, není vůbec jednoduché zodpovědět. Bolest může být netypického charakteru. Nemocný nemusí mít bolesti a mohou být přítomny jen další obtíže (bezbolestný AIM). Nemusejí být ale přítomny žádné obtíže nebo lehčí obtíže nemocný přehlíží, přechází, a někdy proto na ně možná záhy i zapomíná.
Atypická bolest
U každé bolesti hodnotíme lokalizaci, charakter, propagaci, trvání a úlevové, respektive provokační manévry. Pokud jde o charakter, bývá bolest často tupá, neurčitá. Nemocný není schopen bolest charakterizovat. Dokonce obtíž nenazývá bolestí a při dotazu bolest neguje. Hodně zrádná je lokalizace a propagace bolesti. Bolest v epigastriu je častá při diafragmatickém AIM. Bolest v zádech mezi lopatkami budí obavu z disekce hrudní aorty. Bolest jen vpravo na hrudi je vzácnější. Někdy je patrná bolest jen v místě propagace. Nemocný může mít bolest jen do levé paže, do obou paží, anebo dokonce jen do pravé paže. Velmi zrádná je bolest jen do dolní čelisti budící dojem jasně stomatologické problematiky. Bývá ve spojení s diafragmatickým AIM. Při AIM většinou začíná bolest v klidu. U některých nemocných s námahovou anginou pectoris (AP) však nemocný vůbec nezaznamená klidovou obtíž ani zhoršení obvyklé AP. U nemocných s chronickou AP se považuje za charakteristické vymizení obvyklé reakce na nitrát. Začátek zmírňování bolesti po sublinguálně podaném nitrátu do 2 minut znamená s vyšší pravděpodobností AP. Nelze však říct, zda se jedná, nebo nejedná o AIM. Efekt nitrátu s větším odstupem od podání nemá žádnou diagnostickou hodnotu. Nemocní s AIM často popisují zmírnění obtíží po nitrátu, ale i po nesteroidním antirevmatiku. Uplatňuje se zde buď určitý placebo efekt, nebo může jít o náhodnou koincidenci zmírňování bolesti. Po nitrátu často regredují i jasně vertebrogenní obtíže nebo biliární kolika. V diagnostice AIM proto není doporučováno hodnocení efektu nitrátu ani nesteroidního antirevmatika. Tato informace má jen pomocnou hodnotu.
Další obtíže, které se mohou vyskytovat současně s bolestí i samostatně
- Dušnost může provázet bolest nebo se vyskytuje samostatně. Může, ale nemusí být projevem srdečního selhání. Dušnost se může objevit až jako pozdější projev srdečního selhání v důsledku rozsáhlého AIM.
- Nauzea až zvracení, vzácně nucení na stolici nebo průjem jsou častější při diafragmatickém AIM.
- Výrazné pocení je častým časným vegetativním projevem AIM.
- Palpitace v důsledku arytmií nejsou příliš výrazným symptomem.
- Náhle vzniklá celková slabost až pocit na omdlení může být také projevem vegetativní reakce s vagově podmíněnou bradykardií, ale může být rovněž projevem hypotenze při rozsáhlejším AIM nebo při komorové tachyarytmii. Může ústit do bezvědomí až srdeční zástavy.
- Krátkodobé bezvědomí charakteru synkopy je podle některých publikací časté, podle zkušenosti autora je méně časté.
- Běžným projevem je úzkost a neklid. Odlišení od neurotických stesků až panické ataky není vždy jednoduché.
- Vzácněji je projevem AIM cévní mozková příhoda (CMP) nebo tranzitorní ischemická ataka (TIA) v důsledku hypoperfuze mozku na podkladě hypotenze, bradyarytmie nebo kardioembolizace. Problémem je skutečnost, že až pětina CMP je provázena vzestupem koncentrace srdečních troponinů. Odlišení nemocných s AIM na podkladě jeho dalších projevů včetně dynamiky troponinu, EKG a echokardiografie (ECHO) není vždy jednoduché.
- Náhlá zmatenost, dezorientace až delirantní stav mohou mít podobné příčiny jako CMP. U starších nemocných někdy dochází k rychlé progresi příznaků mozkové arteriosklerózy.
- Při tvorbě trombu ve vznikajícím aneuryzmatu levé komory může dojít k periferní arteriální embolizaci s průvodními projevy.
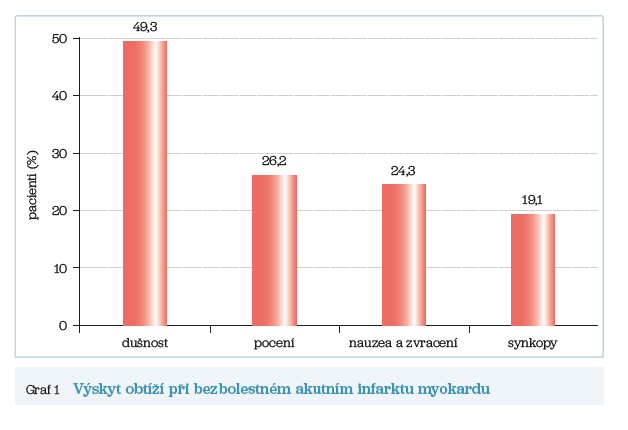
Nejčastějším projevem AIM je kromě bolesti dušnost, respektive srdeční selhání. Výskyt dalších obtíží je velmi proměnlivý. Mění se s věkem i etnickým zastoupením nemocných. S přibývajícím věkem přibývá neuropsychiatrických obtíží (graf 1), (podle registru GRACE).
Bezbolestný AIM
AIM bez bolestí je jistě častější u starších osob, u nemocných s diabetes mellitus, u žen, ale i nemocných s hypertenzí a srdečním selháním. U nemocných s diabetem se předpokládá diabetická polyneuropatie jakožto příčina bezbolestného AIM. V populaci nemocných bez bolesti je asi třetina diabetiků. Příčina častějších bezbolestných AIM u žen není jasná ani po adjustaci na věk. Podle některých prací jsou bezbolestné AIM častější i u kuřáků, nemocných s poruchami lipidového metabolismu, známou hypertenzí, u nemocných léčených v minulosti perkutánní koronární angioplastikou (PCI) a s pokročilým renálním selháním. Nemocní s AIM bez bolestí mají méně často elevace ST úseku. Tento fakt přispívá k dalšímu zpomalení diagnostiky a léčby.
Němý AIM
AIM může být zcela bez příznaků. Ten je buď zjištěn dodatečně zcela náhodně na podkladě laboratorního vyšetření, EKG, echokardiografie, scintigrafie myokardu, magnetické rezonance nebo pitvy, anebo se infarkt myokardu (IM) manifestuje teprve komplikacemi, jako jsou srdeční selhání, perikarditida, arytmie a další. EKG obraz typických Q kmitů však nemusí být vždy důsledkem prodělaného IM. Q kmity mohou být patrné například v rámci levého předního hemibloku, hypertrofické kardiomyopatie, deformit hrudníku, myokarditidy, Wolffova–Parkinsonova–Whiteova syndromu, infiltrativního postižení srdce či kontuze srdce. Ale naopak i Q kmity po velkém IM mohou vymizet. Řada AIM není provázena žádnými EKG změnami nebo se jedná o změny nespecifické (stacionární ST elevace či deprese, symetrické negativity T vln, blok levého či pravého Tawarova raménka nejasného stáří, patologické Q v jednom svodu – typicky tzv. polohové Q ve svodu III). Echokardiografie má diagnostickou hodnotu pro AIM jen při jasné ložiskové poruše kontraktility, která ale často není patrná. Ani scintigrafie a magnetická rezonance srdce nejsou stoprocentně senzitivní a specifické.
AIM u žen
U žen je především výskyt AIM o 5–15 let pozdější než u mužů. Ženy mají častěji atypické projevy AIM (bolest zad, čelisti, břicha, palpitace, dušnost) nebo prodělají častěji klinicky zcela němý AIM. Příčinou odlišností mohou být i častější méně obvyklé příčiny AIM, jako je spontánní disekce koronární tepny, Takayasuova arteriitida, embolizace do koronární tepny, systémový lupus erythematodes či disekce stěny hrudní aorty. Na atypické příčiny je vhodné myslet především u žen postižených AIM v mladším věku.
Prevalence projevů AIM
Stanovení prevalence je složité i pro AIM s typickými obtížemi, natož u nemocných bez bolesti na hrudi nebo zcela bez obtíží. Zdrojem informací jsou např. nemocniční registry, relativně podrobné registry diabetiků, některé studie, a nakonec i pitevní zprávy. Stanovení prevalence ztěžuje skutečnost, že se v průběhu posledních desetiletí měnila definice AIM a diagnostika je čím dál tím citlivější. Současné diagnostické možnosti, především vysoce senzitivní stanovení hodnot srdečních troponinů, dávají předpoklad pro diagnostiku řady drobných AIM, které mohou být oligosymptomatické. V klinické West of Scotland Coronary Prevention Study byl sledován soubor 6 595 mužů ve věku 45–65 let po dobu 4,9 roku. Vyšetření EKG bylo prováděno jedenkrát ročně. IM byl diagnostikován u 5,4 % sledovaných, z toho v polovině případů jen na základě dodatečného EKG, tedy bez akutních obtíží nebo s jejich bagatelizací, a to přesto, že nemocní byli pečlivě sledováni. Ve Framinghamské studii bylo sledováno přes pět tisíc dobrovolníků ve věku 30–62 let. Incidence IM byla hodnocena podle vyšetření EKG prováděného jedenkrát za rok. Za dobu 30 let sledování mělo 12,5 % sledovaných mužů AIM bez bolestí, ale s jinými obtížemi a dalších 12,5 % sledovaných mělo AIM zcela bez obtíží nebo nebyly obtíže dost závažné, aby nemocného přivedly k lékaři. Diagnostika němě proběhlých IM se opírala jen o EKG. Přitom větší část IM nezanechává chronické EKG změny. IM u nemocných bez obtíží a bez EKG změn tedy unikly evidenci. Ani pitvy nepřinášejí lepší odpověď. Podle některých současnějších registrů je v éře citlivější diagnostiky pětina až třetina AIM zcela asymptomatických. U starších osob bývá zcela němých AIM více než pětina. Mikroinfarktů s malými projevy nebo bez projevů je zřejmě mnoho, stejně jako drobných cévních mozkových příhod. Nemocní, kteří prodělali asymptomatický IM, se zřejmě do značné míry kryjí s osobami s vysokým rizikem ischemické choroby srdeční a v péči o ně mají být stejně maximálně využita preventivní opatření.
Závěry
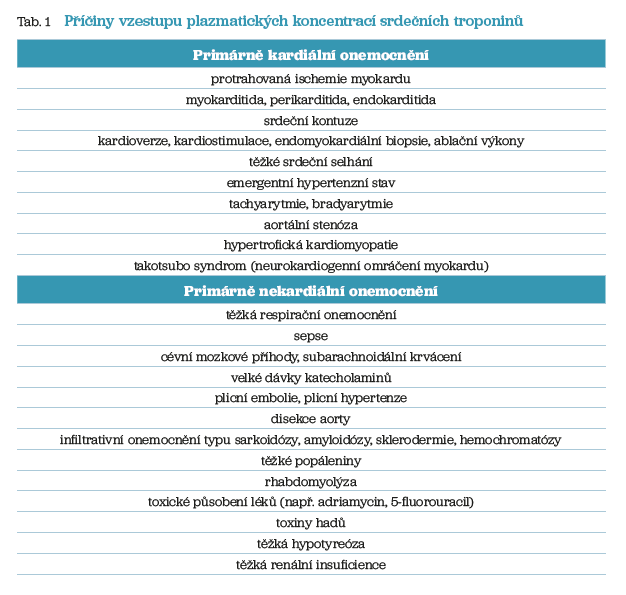
Akutní infarkt myokardu bez typických obtíží nebo zcela bez obtíží je velmi častý. Diagnostika AIM je v takové situaci pomalejší, pokud k rozeznání AIM vůbec dojde. To má samozřejmě nepříznivý prognostický dopad. Pro zlepšení prognózy je nutné edukovat zdravotníky i laickou veřejnost upozorněními na možnost atypické manifestace AIM. Pro rozpoznání myokardiálního poškození i v první linii je vedle EKG, eventuálně ECHO stále více dostupné „point of care“ vyšetření srdečního troponinu I nebo T. V případě zvýšených hodnot je pak ovšem nutné kvalifikované dořešení příčiny zvýšení hodnot troponinu, když k jejich vzestupu vede řada primárně nekardiálních onemocnění (tab. 1). Většinou je vyšetření troponinu potřeba opakovat.