Na léčbu rizikových faktorů nelze rezignovat ani kvůli pandemii
Kardiovaskulární příhody představují v českém prostředí dlouhodobě nejčastější příčinu úmrtí. Jejich incidenci lze přitom podstatně snížit účinnou primární i sekundární prevencí. Mezi nejlépe ovlivnitelné rizikové faktory patří především vysoký krevní tlak a dyslipidémie, nejčastěji zvýšená koncentrace LDL cholesterolu (LDL‑C). „Bohužel pandemie onemocnění covid‑19 ovlivnila kardiovaskulární zdraví naší populace silně negativně. V pandemickém období došlo k nadúmrtí oproti předchozím rokům o asi 15 procent, přičemž ne všechna lze vysvětlit přímo koronavirovou infekcí. Vzhledem k upření pozornosti na covid‑19 docházelo k zanedbání jiné péče, jak kvůli snížené kapacitě zdravotního systému, tak i na straně pacientů. Do budoucna je proto třeba se na modifikovatelné rizikové faktory zaměřit ještě úporněji,“ sdělil koncem loňského roku na 25. kongresu o ateroskleróze prof. MUDr. Aleš Linhart, DrSc., z 1. LF UK a VFN v Praze. Tuto část programu podpořila společnost Servier.
Stoupající výskyt onemocnění srdce a cév je globálním problémem, což obecně souvisí se stárnutím populace. S pokroky v diagnostice a léčbě sice na věk korelovaná mortalita spíše klesá, v reálné klinické praxi je ale podle prof. Linharta třeba počítat spíše s absolutními počty nemocných. „V posledních třech dekádách jsme byli díky lepší péči svědky kontinuálního poklesu dopadu kardiovaskulárních chorob na morbiditu a mortalitu populace v produktivním věku 35–74 let. Bohužel v poslední době došlo zejména ve vyspělých zemích k otočení tohoto trendu, který ještě zvýraznila pandemie covidu‑19. Data z České republiky ukazují, že bohužel ani před pandemií nebyla naše pozice v rámci Evropy silná, výskyt kardiovaskulárních chorob je u nás v evropském kontextu velmi vysoký a s příchodem koronaviru došlo k jeho prohloubení. Poprvé v moderní historii byl pozorován dokonce pokles očekávané doby dožití. K této situaci přispěl i fakt, že se paradoxně během pandemických vln snížila zachycená incidence infarktu myokardu (IM) a cévních mozkových příhod (CMP) o asi pětinu až čtvrtinu. Podle dat kanadských autorů se navíc ukázalo, že průměrné prodlení mezi začátkem příznaků a příjmem do nemocnice se prodloužilo o asi 40 minut. Je přitom zcela zřejmé, že pacienti nepřestali na tyto závažné příhody trpět, častěji je ale kvůli strachu přečkali doma bez účinné léčby, respektive byly diagnosticky přehlédnuty s dlouhodobými následky z toho vyplývajícími. To se samozřejmě promítlo také do zdravotního stavu populace. V USA došlo v pandemickém období k nárůstu mortality oproti běžnému stavu asi o 20 procent, jen 60 procent z toho lze ale přímo vysvětlit infekcí virem SARS‑CoV‑2. Za značnou část reziduálních nadúmrtí byly zodpovědné právě komplikace kardiovaskulárních chorob, jako je IM, CMP nebo dekompenzace srdečního selhání.“
V českém prostředí jsou komplikace chronické ischemické choroby srdeční (ICHS) dlouhodobě nejčastější příčinou úmrtí. V roce 2019 na ně zemřelo 18 049 osob, v roce 2020 to bylo osob 19 171. Celkově zemřelo oproti předpandemickým rokům navíc asi 17 000 osob, z toho přímo na covid ale jen asi 10 000. Kardiovaskulární nadúmrtí se týkala asi 3 100 pacientů především s dekompenzací hypertenze, srdečního selhání nebo chronické ICHS. „Toto dělení je ale do jisté míry umělé, v reálné praxi se příčiny úmrtí často překrývají, nebo dokonce potencují. Velká část zemřelých na covid‑19 měla kardiovaskulární komorbidity a ICHS byla jedním z hnacích mechanismů úmrtnosti na toto infekční onemocnění. V předchorobí na ni trpělo asi 19 procent zemřelých nakažených,“ zamyslel se prof. Linhart.
I vzhledem k vysoké populační zátěži je podle prof. Linharta namístě zaměřit se na jednodušší a levnější preventivní intervence, jako je léčba hypertenze a dyslipidémie. Ta by se podle recentních doporučení měla v první době opírat o nefarmakologické intervence a změnu životního stylu, tento přístup je ale spíše optimistický a v reálné praxi je u většiny pacientů ke kontrole těchto parametrů nutná medikace. „Prevalence hypertenze v české populaci je značná a roste s věkem, ve věkové skupině 55–64 let se týká asi 70 procent mužů a 55 procent žen. Podle dat ze studie post‑MONICA je zřejmé, že ze 2 621 vyšetřených Čechů bylo hypertoniků asi 40 procent, o svém onemocnění věděly tři čtvrtiny z nich, léčených bylo asi 60 procent a dlouhodobé kontroly dosahovala přibližně třetina. Ačkoliv je i v mezinárodním srovnání léčba hypertenze svízelná a uvedená data mohou představovat relativně uspokojivý výsledek, existuje zde značný prostor pro zlepšení. Za neúspěchem stojí na jedné straně compliance nemocných k dlouhodobému užívání tablet na onemocnění, které není vidět a často nemá ani výrazné příznaky, na druhé straně potom terapeutická inercie některých lékařů, kteří mají tendenci ‚prostou‘ hypertenzi bagatelizovat. Ukazuje se přitom, že úmyslné rozhodnutí pacienta nebrat medikaci nebo upravovat její dávku je spíše méně časté, chyba nastává většinou neúmyslně, kdy nemocní na léčbu zapomenou nebo je pro ně režim příliš složitý. I zde navíc komplikuje situaci pandemie onemocnění covid‑19 a s tím spojené omezení dostupnosti nejenom nemocniční, ale i ambulantní péče,“ upozornil prof. Linhart.
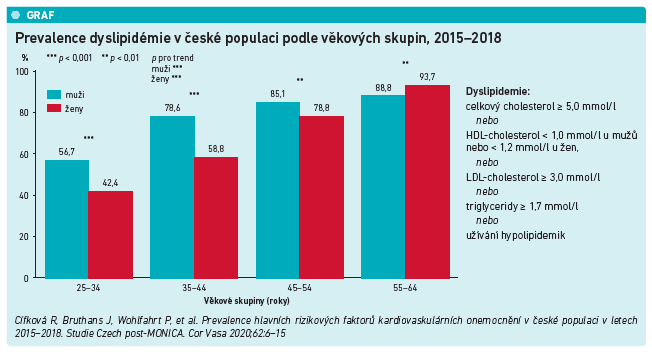
Kromě hypertenze je častým problémem české populace dyslipidémie, nejčastěji zvýšená koncentrace LDL‑C. „Nějaký typ dyslipidémie je v naší populaci spíše pravidlem než výjimkou, u osob ve věkové skupině 35–44 let se týká již 78,6 procenta mužů a 58,8 procenta žen (viz graf). Bohužel zatímco zvýšený krevní tlak je většinou důvodem k časnému zahájení léčby v agilním kombinačním režimu, u dyslipidémie přetrvává tendence spíše vyčkávat, což je opět ještě zvýrazněno v období pandemických vln. Během nich totiž objektivně klesá počet měření koncentrace cholesterolu, podle amerických dat až o 40 procent. Po odeznění vlny se počet testů sice vrací na původní hodnotu, nicméně aby se situace dohnala, tak by bylo nutné, aby po poklesu následovalo dočasné navýšení, ke kterému nedochází. Toto zanedbání se bohužel dlouhodobě projeví na incidenci kardiovaskulárních příhod se všemi zdravotními a ekonomickými důsledky z toho vyplývajícími. To je o to důležitější, že střední věk mužů při prodělání infarktu myokardu byl v roce 2020 u nás 66 let, asi polovina pacientů tak příhodu prodělala v produktivním věku. To vede k dlouhodobé invalidizaci, v roce 2014 nebyla v této věkové skupině běžných denních aktivit schopna z důvodu zdravotního handicapu asi třetina mužů,“ upozornil prof. Linhart a dodal: „Do budoucna je tak namístě nerezignovat na léčbu rizikových faktorů, a to ani z důvodu pandemie covid‑19, s tím, že je třeba v klidnějších obdobích aktivně dohánět zanedbanou péči během pandemických vln. Intervence v oblasti vysokého krevního tlaku, dyslipidémie, diabetu nebo arytmií v čele s fibrilací síní nemá smysl odkládat na dobu po pandemii. Zároveň je nutné naplánovat i osobní návštěvy, pouhé telefonické konzultace jsou pro primární i sekundární prevenci nedostačující.“