Při léčbě hypertenze nestačí jen měřit tlak

Dlouhodobé působení vysokého krevního tlaku patří mezi hlavní rizikové faktory rozvoje aterosklerózy a s ní spojených kardiovaskulárních příhod. „Pokud zůstane arteriální hypertenze bez adekvátní kompenzace, nebo dokonce zcela bez povšimnutí po řadu let, pak se u většiny pacientů rozvine hypertenzí mediované orgánové poškození (HMOD), které postihuje zejména ledviny, srdce nebo oči, negativní vliv má ale na prakticky všechny tkáně. Screeningovým nástrojem pro vyhledávání HMOD je ACR (poměr albumin : kreatinin), bohužel se ale v našich podmínkách používá suboptimálně a ani mezi širší odbornou veřejností není úplně všeobecně znám. Hypertenze by měla být adekvátně léčena vždy, ale pokud se HMOD již rozvine, je dosažení kontroly ještě naléhavější,“ uvedla na výročním kongresu Společnosti všeobecného lékařství ČLS JEP MUDr. Eva Kociánová z I. interní kliniky – kardiologické LF UP a FN Olomouc.
MUDr. Kociánová zahájila své sdělení dvěma krátkými kazuistikami. První popisovala 70letého muže, diabetika druhého typu na PAD s hypertenzí léčenou kombinací perindoprilu a amlodipinu, který si ale doma krevní tlak (TK) příliš neměřil. Na kardiologickou kliniku byl odeslán k provedení radiofrekvenční ablace pro fibrilaci síní. „Před tímto zákrokem se všem pacientům z bezpečnostních důvodů provádí jícnové echo k vyloučení trombózy ouška. U tohoto pacienta jsme na něm ale odhalili hypertrofii levé komory, dilataci levé síně a zhoršenou diastolickou funkci levé síně se zvýšenými plnicími tlaky. Během vyšetření mu byl naměřen TK 178/100 mm Hg, ráno ovšem neměl léky. I bez ranní medikace se ale jedná o velmi vysokou hodnotu a ve spojitosti s echokardiografickým nálezem jsme ihned pojali podezření na dlouhodobou nedostatečnou kompenzaci hypertenze. Proto bylo doplněno ambulantní měření TK mimo ordinaci, průměrná hodnota za 24 hodin dosáhla 145/86 mm Hg, a byla tedy značně zvýšená oproti cílové s maximálním průměrným systolickým TK (STK) 130 mm Hg. Takto vysoký tlak je přitom u modelového pacienta nutno kontrolovat nejenom jako rizikový faktor kardiovaskulární morbidity a mortality, ale také proto, že kontrola TK je integrální součástí léčby fibrilace síní pomocí radiofrekvenční ablace. Pokud totiž budou po zákroku přetrvávat vysoké plnicí tlaky a dilatace levé síně, velmi pravděpodobně dojde navzdory použití sofistikované a drahé moderní technologie k rekurenci arytmie. Vzhledem k tomu, že pacient již užívá perindopril a amlodipin, ovšem ve volné kombinaci, nabízí se intenzifikace na perindopril, amlodipin a indapamid, v souladu s doporučenými postupy ideálně v kombinaci fixní,“ komentovala a pokračovala: „Podobně ilustrativní kazuistikou byl případ 62leté ženy, která po nástupu do důchodu začala více chodit do přírody. Záhy ale zjistila, že svým vrstevnicím nestačí, je už asi půl roku námahově dušná, na stenokardie nebo palpitace si nestěžovala. V osobní anamnéze měla deset let trvající arteriální hypertenzi a poruchu glukózové tolerance, užívala perindopril, amlodipin a praktický lékař jí již nasadil furosemid. Během kardiologického vyšetření byl změřen TK 145/90 mm Hg, který pacientka bagatelizovala tím, že spěchala. Zároveň již byly k dispozici výsledky z odběru krve, ze kterých bylo z hodnot kreatininu a albuminu vypočítáno zvýšené ACR 11 mg/mmol. Taková známka HMOD je indikací pro měření TK mimo ordinaci, provedena tak byla 24hodinová monitorace. Průměrný TK za 24 hodin dosáhl 155/79 mm Hg. Kardiolog poté doplnil NT‑proBNP a echokardiografické vyšetření, které opět ukázalo hypertrofii levé komory, pokročilou diastolickou dysfunkci a zvýšené plnicí tlaky levé síně, stanovena byla diagnóza srdečního selhání se zachovanou ejekční frakcí levé komory (HFpEF). To bylo u této pacientky velmi pravděpodobně důsledkem dlouhodobého působení dekompenzovaného krevního tlaku. I u ní byla kombinace perindoprilu a amlodipinu doplněna o indapamid, následně ve formě fixní kombinace v přípravku Triplixam, což vedlo k dobré kompenzaci s průměrem domácích měření 132/82 mm Hg a zároveň ústupu námahové dušnosti. Přinejmenším částečnou reverzibilitu jejího HMOD potvrdilo také kontrolní měření ACR s výsledkem 4,6 mg/mmol.“
Obrázek 1
Obrázek 2

Orgánové postižení jako důsledek terapeutické inercie
MUDr. Kociánová se aktivnímu vyhledávání pacientů s HMOD věnovala podrobněji. Připomněla, že rozvoj hypertenzí způsobeného srdečního selhání, ischemické choroby srdeční nebo i fibrilace síní je důsledkem zanedbání časné diagnostiky a primární prevence. Naopak časné zachycení HMOD může vést k opatřením, která poškození zamezí v jeho ještě reverzibilní fázi, přičemž bohužel není známo, kde se nachází bod zvratu, od kterého již plná, nebo alespoň klinicky významná reverzibilita není možná. Nález hypertrofie levé komory by potom měl být vyloženě alarmující a jedná se rovněž o negativní prognostický znak. Klinici včetně praktických lékařů by si ale měli na výsledku echokardiografického vyšetření všímat nejenom známek hypertrofie levé komory, zajímat by se měli také o přítomnost zvýšených plnicích tlaků. Zároveň by se také podle MUDr. Kociánové mělo více uplatňovat měření ACR a v případě jeho pozitivity nebo nálezu ranní albuminurie je namístě doplnit měření TK mimo ordinaci a případně reagovat intenzifikací léčby. „Změření TK jednorázově v ordinaci je sice vhodné pro populační screening hypertenze, v diagnostice ale nedostačuje. Je to jako se podívat z okna a zjistit, že neprší – z toho také nelze usoudit na dlouhodobý vývoj počasí. Pro vlastní stanovení diagnózy arteriální hypertenze je nejvhodnější 24hodinová monitorace, pro dlouhodobé sledování potom domácí měření TK, jedná‑li se o spolehlivého pacienta. Měření v ordinaci může mít pro zhodnocení dlouhodobé kontroly význam, ale pouze pokud vyjde normální (pod 130 mm Hg) nebo naopak vysoká hodnota (nad 160 mm Hg), mezi nimi je široká šedá zóna, kde si klinik nemůže být jist, zda pacient nemá maskovanou nekontrolovanou hypertenzi nebo naopak syndrom bílého pláště. Častou chybou, která není v souladu s odbornými doporučeními, je titrace terapie na základě jednoho stanovení TK v ordinaci, byť třeba správně provedeného a průměrovaného ze dvou po sobě následujících měření. Titrace by vždy měla být opřena o domácí nebo 24hodinové měření,“ upozornila MUDr. Kociánová.
HMOD vždy znamená vysoké riziko
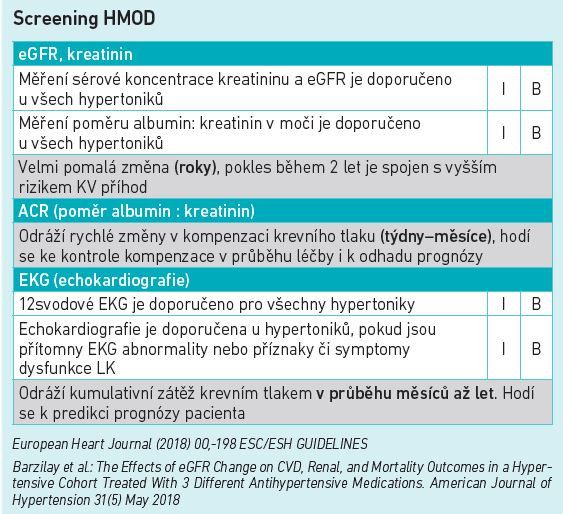
HMOD zdaleka nezatěžuje jen nemocné se závažnou hypertenzí, a jeho screening by se tak měl týkat všech osob s podezřením na arteriální hypertenzi, a to i mladších. Diagnostická kritéria HMOD zahrnují zvýšenou arteriální tuhost s pulsním tlakem nad 60 mm Hg nebo rychlostí karotido‑femorální pulsové vlny nad 10 m/s, dále potom hypertrofii levé komory (spolehlivější je stanovení pomocí echokardiografie než pomocí EKG), renální poškození s eGFR pod 59 ml/min/1,73 m2, albuminurií nad 30 mg za 24 hodin a/nebo ACR z ranního vzorku moči nad 3,4 mmol/l, známky ischemické choroby dolních končetin s kotníkobrachiálním indexem pod 0,9 a nakonec pokročilou retinopatii s krvácením, exsudáty a edémem papily. Přítomnost HMOD je silnějším prognostickým faktorem kardiovaskulární morbidity a mortality než absolutní výše TK změřená jakýmkoli způsobem. Pacient s HMOD se při výběru terapie dle doporučení ESC/ESH z roku 2018 posouvá do vysokého rizika bez ohledu na hodnotu TK, i kdyby byl jen vyšší normální. „Když se rozvine HMOD, dokazuje to, že ať už má pacient TK jakýkoli, poškozuje mu tkáně. Absolutní hodnota TK vlastně obecně není až tak důležitá, za prvé hypertenzi snášejí různí lidé různě, ale hlavně je z literatury zřejmé, že spíše než výše TK má význam délka působení takové zátěže. Vůbec nejhorší prognózu tak mají pacienti, u kterých se hypertenze rozvinula do 45 let věku, a ti by také měli být úzce monitorováni a časná eskalace terapie při nedostatečné kompenzaci by u nich měla být zejména rázná,“ doporučila MUDr. Kociánová.
Všímejme si více ACR
Pro relevantní zhodnocení funkce ledvin je třeba stanovit nejenom eGFR, ale také albuminurii a naopak. U části pacientů s renálním poškozením totiž může být jedno z toho zatím ve fyziologickém rozmezí, zatímco to druhé je již mimo normu, záleží na typu patologie. „Jen se znalostí obou hodnot je možné stanovit kardiorenální riziko dle tabulky a diagnostikovat tíži chronického onemocnění ledvin (CKD). Zároveň platí, že pokles eGFR je asociován se zvýšeným kardiovaskulárním rizikem bez ohledu na jeho výchozí hodnotu,“ popsala MUDr. Kociánová a pokračovala: „Fyziologická hodnota ACR je u mužů do 2,5 mg/mmol, u žen do 3,5 mg/mmol, ideální je pro diagnózu albuminurie zachytit alespoň dva pozitivní výsledky – intraindividuální variabilita ve vylučování albuminu je totiž celkem značná. Vyšetření nelze provádět při uroinfekci nebo po větší fyzické aktivitě. U diabetiků zároveň nelze soudit na hypertenzní etiologii proteinurie, stále se ale jedná o zásadní prognostický marker. Stanovení ACR z ranní moči a jeho zhodnocení se obecně v klinické praxi používá spíše méně, než by si zasluhovalo. Ve studii Oh et al. z roku 2020 se ukázalo, že na vzorku celkem 35 000 veteránů z války ve Vietnamu korelovala proteinurie ze známek HMOD s kardiovaskulární prognózou a celkovou mortalitou vůbec nejtěsněji, následovala hypertrofie levé komory. Co nejvýtěžnější screening HMOD by se tak měl opírat o měření eGFR a kreatininu a z nich vypočítanou hodnotu ACR, doplněna by měla být ideálně echokardiografie, nebo alespoň EKG se zaměřením na známky hypertrofie levé komory. ACR má přitom zcela unikátní význam a do jisté míry se jedná o „glykovaný hemoglobin“ krevního tlaku. ACR totiž změny v TK odráží rychle, v řádu jednotek týdnů až měsíců, a jeho úprava tak potvrzuje úspěšnost léčby, naopak dekompenzace by měla klinika upozornit na fakt, že s léčbou není něco v pořádku a měl by ji velmi pravděpodobně eskalovat. U pacientů s pozitivním ACR by měření mělo být opakováno alespoň jednou ročně, u těch s negativním výsledkem jednou za dva roky. Naopak hypertrofie levé komory se k řízení léčby nehodí – objem masy srdeční svaloviny se mění mnohem pomaleji, echokardiografii nemá smysl provádět častěji než jednou ročně,“ upozornila MUDr. Kociánová.