Proč Češi tráví až čtvrtinu svého života v nemoci?
Na tuto otázku hledal na semináři odpověď prof. MUDr. Michal Vrablík, Ph.D., předseda České společnosti pro aterosklerózu. V délce života v nemoci je totiž Česká republika v rámci zemí zapojených do Evropské kardiologické společnosti na druhém nejhorším místě u žen a čtvrtém u mužů.1 „Češi s chronickou nemocí žijí v průměru osmnáct až dvacet let, to je něco, co bychom se všichni společně měli snažit změnit,“ uvedl prof. Vrablík.
Na kardiovaskulární choroby umírá 43 procent českých mužů a přes 55 procent žen.2,3 Z velké části za těmito úmrtími stojí životní styl spojený s nedostatkem fyzické aktivity, nadměrným pitím alkoholu a kouřením. Klíčovou roli však hraje také nedůsledná kontrola hypertenze a dyslipidémie. Studie LIPIcontrol 2 ukázala, že LDL cholesterol (LDL‑C) < 3 mmol/l i krevní tlak < 140/90 mm Hg má necelých 29 procent pacientů a 24 procent pacientů má LDL‑C < 3 mmol/l a tlak
> 140/90 mm Hg. LDL‑C > 3 mmol/l a krevní tlak < 140/90 mm Hg má 19,6 procenta a LDL‑C > 3 mmol/l a krevní tlak > 140/90 mm Hg 27 procent pacientů. Nedostatečná kontrola obou rizikových faktorů je zvláště varující u diabetiků.4 Srovnání s průřezovým šetřením LIPIcontrol 1 navíc ukazuje, že průměrné hodnoty krevního tlaku a LDL cholesterolu se v čase nezlepšují – data publikovaná v roce 2019 jsou velmi podobná datům z roku 2016.
Za dlouhé období s nemocí podle prof. Vrablíka může i určitá váhavost lékařů, kdy příliš dlouho trvá, než začnou proti významným rizikovým faktorům skutečně intervenovat. V praxi je větší pozornost věnována hypertenzi a ta je také diagnostikována mnohem dříve. „Je přitom málo pravděpodobné, že by hypertonici měli v okamžiku diagnózy vysokého krevního tlaku optimální hodnoty krevních lipidů. Diagnózu dyslipidémie jim přitom přiznáváme až o deset let později,“ uvedl prof. Vrablík s tím, že dyslipidémie je vzhledem k existenci několika cílových hodnot hůře definovatelná, a i proto se komunikuje s pacienty obtížněji než hypertenze. Diagnózu dyslipidémie má přitom až 90 procent hypertoniků.5
Tato situace se pravděpodobně v nejbližší době nezlepší. Naznačují to data, podle nichž během pandemie COVID‑19 klesl objem testování cholesterolu o 39 procent.6 Pandemie vedla k redukci ambulantní lékařské péče a rutinního preventivního screeningu kardiovaskulárních nemocí a diabetu. Nedůsledná kontrola rizikových faktorů v době pandemie se v příštích letech projeví ve formě vyššího výskytu kardiovaskulárních příhod.
Proč ale má dnes tolik pacientů hypertenzi, dyslipidémii nebo diabetes? „Konstrukce naší genetické výbavy je desítky tisíc let stará a odpovídá tomu, jak žily ještě naše prababičky. Pro ně bylo běžné, že se například maso jedlo jednou týdně. Naše životní podmínky jsou zcela jiné. Nechceme přitom umírat ve 45 letech, ale žít do 90. Pokud toho chceme dosáhnout, musíme buď přizpůsobit svůj životní styl tomu, který měli lovci a sběrači, nebo musíme připustit, že pokud strávíme celý pracovní den u PC a pak nemáme vůli se pohybovat a stravovat se především rostlinnou stravou, budeme potřebovat farmakologickou léčbu,“ vysvětlil prof. Vrablík. I mladí lidé mají přitom z hlediska rozvoje kardiovaskulárních onemocnění nepříznivý rizikový profil.
Vždy je třeba mít na paměti, že riziko je kumulativní a rozvíjí se pod tlakem rizikových faktorů různě rychle po celý život. „Čím déle rizikový faktor působí, tím větší jeho tlak se naakumuluje, na grafu zobrazujícím mortalitu či morbiditu to pak vidíme jako větší plochu pod křivkou. Právě dlouhodobost je na druhou stranu také to, co násobí efekt intervence. Pokud budeme léčit dyslipidémii a hypertenzi brzy, tak stačí relativně malá změna těchto hodnot, aby se prognóza pacienta významně zlepšila“ (viz graf 1).
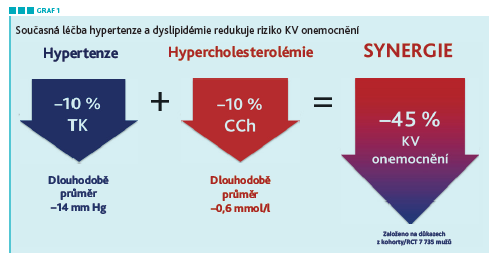
K vysvětlení rizika pacientům je dobré používat koncept cévního věku, který zlepšuje úspěšnost intervence a prospěšně se odráží na kontrole rizikových faktorů. „Když intervenujeme časně a intenzivně a dosahujeme terapeutických cílů, máme v zásadě možnost, a to i u skupin tak ohrožených nemocných, jako jsou diabetici, zásadně ovlivnit hodnoty LDL‑C a krevního tlaku,“ zdůraznil prof. Vrablík s tím, že správně kontrolovaný diabetik po stránce hypertenze a dyslipidémie má podobnou prognózu jako nediabetik.7
Dosahování cílových hodnot ale limituje řada faktorů, jedním z nejdůležitějších je špatná adherence k léčbě, přičemž – jak ukazují data ze studie postMONICA8 – ti nejhůře spolupracující jsou právě ti, kteří by měli spolupracovat nejvíce. Zvláště výrazně na non‑adherenci naráží léčba dyslipidémie. Současné zahájení léčby dyslipidémie a hypertenze je přitom cestou, která spolupráci nemocných zlepšuje (viz graf 2).
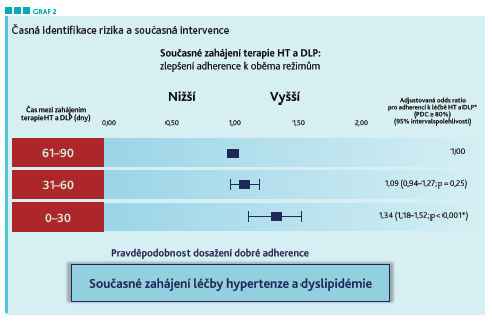
V této souvislostí prof. Vrablík zdůraznil aspekt jednoduchosti léčebného režimu. „Složitá titrační schémata situaci obvykle jen komplikují. Hypertenzi druhého stupně bychom měli začít léčit v souladu s doporučeními kombinací. Velmi se přimlouvám za to, abychom již při zahájení antihypertenzní terapie vyhodnotili lipidogram a na jeho základě zvážili nasazení statinu. Nemá příliš smysl čekat na efekt režimových opatření. Nečekejme na zázrak, ten většinou nepřijde,“ řekl prof. Vrablík s tím, že lze s výhodou využít fixních kombinací antihypertenziv se statiny, a tím zvýšit adherenci nemocných k léčbě.
Literatura
1. IHME 2018.
2. ÚZIS ČR. Zdravotnická ročenka České republiky 2018. Praha: ÚZIS ČR, 2019.
3. ÚZIS ČR. Střední délka života prožitá ve zdraví v České republice v roce 2006. Aktuální informace č. 12/2009.
4. Šatný M, Vrablík M. LIPIcontrol 2 aneb co se změnilo po 3 letech. AtheroReview 2020;5(5):185–190.
5. Gupta A et al. Long‑term mortality after blood pressure‑lowering and lipid‑lowering treatment in patients with hypertension in the Anglo‑Scandinavian Cardiac Outcomes Trial (ASCOT) Legacy study: 16‑year follow‑up results of a randomised factorial trial. Lancet 2018 Sep 29;392(10153):1127–1137.
6. Gumuser ED et al. Trends in cholesterol testing during the COVID‑19 pandemic: COVID‑19 and cholesterol testing. Am J Prev Cardiol. 2021 Jun;6:100152.
7. Rawshani A et al. Risk Factors, Mortality, and Cardiovascular Outcomes in Patients with Type 2 Diabetes. N Engl J Med 2018 Aug 16;379(7):633–644.
8. Mayer O Jr. et al. Adherence k principům kardiovaskulární prevence u osob s vysokým rizikem. Vnitr Lek 2020;66(3):e5–e12.