Proč jsou inhibitory PCSK9 v Česku pod svým potenciálem?
Součástí programu letošních Českých kardiologických dní byl blok podpořený společností Sanofi. Hovořilo se zde mimo jiné o tom, do jaké míry systém center pro léčbu inhibitory PCSK9 vyhovuje potřebám pacientů, kteří potřebují vysoce účinnou hypolipidemickou terapii.
V úvodu bloku se prof. MUDr. Miloš Táborský, CSc., přednosta I. interní kliniky – kardiologické LF UP a FN Olomouc, zaměřil na možnosti a limity centralizace péče o nemocné se závažnými dyslipidémiemi. Zlom v léčbě těchto rizikových pacientů znamenal nástup lékové skupiny inhibitorů PCSK9 (PCSK9i). Tyto léky ve velkých klinických studiích potvrdily svůj efekt na skokovou redukci koncentrace LDL cholesterolu (LDL‑C). Toto snížení dosahuje desítek procent, výskyt nežádoucích účinků je přitom srovnatelný s placebem.
Profesor Táborský nejprve nastínil tuzemskou realitu léčby PCSK9i. Při srovnání se zeměmi Evropské unie má Česká republika velmi vstřícné úhradové podmínky (poté co došlo recentně k úpravě indikačních kritérií). V současné době je podání těchto léků soustředěno do specializovaných center, kterých je celkem 26. Existují však již kardiologické ambulance, které mají dohodu s některými zdravotními pojišťovnami, aby mohly začít preskribovat PCSK9i také.
Je však zřejmé, že PCSK9i nyní dostává jen zlomek indikovaných nemocných. Nyní je takto léčeno něco málo přes 2 100 pacientů. Z tohoto počtu je zhruba 30 procent léčeno pro diagnózu familiární hypercholesterolémie a 70 procent léčeno v sekundární prevenci po infarktu myokardu. Tento malý počet léčených ani zdaleka nedosahuje původního stropu maximálních nákladů stanoveného mezi držitelem molekuly a plátcem zdravotní péče.
Nové pohledy na indikace PCSK9i
Léčba PCSK9i je přitom pro pacienty relativně komfortní. Navíc od letošního roku je možnost podávat 300 mg alirokumabu (lék Praluent 300 mg) v předplněném jednorázovém peru. Tato aplikace je velmi jednoduchá, provádí se 1× měsíčně. Na základě farmakokinetických a farmakodynamických studií, které sledovaly redukci LDL‑C, je evidentní, že podáním alirokumabu dochází k velmi rychlému poklesu LDL‑C (zhruba kolem 3. dne od podání) a pokles je trvající. U dávky 300 mg je maximální snížení viděno 22. den a ještě 30. den je 70% pokles oproti výchozí hodnotě. To prokazuje, že terapie PCSK9i je spolehlivá i dlouhodobě. Má‑li pacient již nasazenou nižší dávku alirokumabu (75 mg), na které nedosahuje cílových hodnot cholesterolu, lze uptitrovat dávku na 150 mg každých 14 dní či 300 mg jednou měsíčně. Dále je‑li pacientovi podávána léčba alirokumabem v lékové síle 150 mg, je možné tuto léčbu vyměnit za alirokumab v síle 300 mg jednou za měsíc. Zahájení terapie nevyžaduje žádnou wash‑out periodu. Jde‑li o pacienta nového, bez podávání léčby PCSK9i, který vyžaduje redukci LDL‑C o více než 60 procent, lze rovnou nasadit alirokumab 300 mg.
Časné nasazení PCSK9i u velmi rizikových pacientů
Mezi velmi vysoce rizikové pacienty se řadí nemocní, kteří mají jasně definované aterosklerotické onemocnění, diabetici s orgánovým postižením nebo se třemi a více rizikovými faktory či trváním diabetu 1. typu déle než 20 let, nemocní s chronickým onemocněním ledvin (s glomerulární filtrací nižší než 30 ml/min/1,73 m2), nemocní se SCORE více než 10 procent, nemocní s familiární hypercholesterolémií. U všech vysoce rizikových pacientů je snaha o dosažení co největšího snížení hodnot LDL‑C, non‑HDL‑C, apoB lipoproteinů. Cílové hodnoty jsou nízké (viz tabulku), avšak díky moderní hypolipidemické léčbě nejsou nedosažitelné.
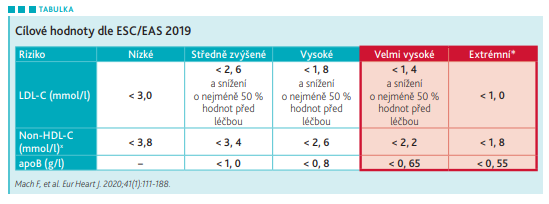
Jako optimální postup u vysoce rizikových pacientů se uvádí okamžité zahájení terapie dvojkombinací ezetimibu a statinu, poté postupovat dle zvyklostí. U velmi vysoce až extrémně rizikových pacientů je doporučeno hned začít s trojkombinací ezetimib + statin + PCSK9i, ideálně ještě za hospitalizace nemocného.
Riziko časných komplikací po infarktu myokardu je závislé na koncentraci LDL‑C. Při srovnání nemocných s jasnou redukcí LDL‑C s nemocnými s nejnižší redukcí LDL‑C z hlediska komplikací mají pacienti s nejnižší hodnotou LDL‑C jednoznačně největší profit – jak z hlediska celkové mortality, tak i z hlediska recidivy infarktu myokardu.
Možné klinické scénáře a terapie odpovídající současným standardům
První možný klinický scénář je vytvořen pro pacienty po akutním koronárním syndromu (AKS). Začíná se zde zcela klasicky jedním lékem a dále se navyšuje dle potřeby na duální až triple terapii. Další scénář je vytvořen pro pacienty s extrémním kardiovaskulárním rizikem (recidiva AKS v průběhu 12 měsíců od poslední epizody). Zde experti doporučují začít hned s duální lipid‑lowering terapií a při nedosažení vyhovujících hodnot se přidá do trojkombinace PCSK9i. Třetím scénářem je doporučení pro pacienty, kteří mají kompletní statinovou intoleranci. Začíná se podáváním ezetimibu, který však často nefunguje, a přechází se k přidání PCSK9i.
Speciální pozornost je věnována pacientům, kteří již před přijetím k hospitalizaci užívají statinovou terapii v kombinaci s ezetimibem, a to po dobu minimálně osmi týdnů před přijetím pro AKS. Zde se přistupuje k intenzifikaci či maximalizaci statinové léčby, poté dle zvážení se přistupuje k přidání PCSK9i.
I tento přístup k terapii však naráží na několik problémů. Jedním z nich je opakovaně diskutovaná terapeutická inercie (neschopnost zahájit či zintenzifikovat léčbu i přesto, že k tomu existují objektivní důvody a léčebné prostředky jsou k dispozici). Dalším problémem se ukazuje tzv. statinová válka, kdy je léčba pomocí statinů negativně reportována nejen v médiích, ale také na sociálních sítích, ačkoli tato tvrzení nejsou podložena fakty. V neposlední řadě je velkým problémem špatná dlouhodobá adherence pacientů k léčbě – po prvním roce v léčbě kontinuálně pokračuje pouze zhruba 60 až 70 procent pacientů.
Co přinesla studie ODYSSEY Outcomes pro klinickou praxi
Druhou přednášku v rámci bloku přednesl prof. MUDr. Petr Ošťádal, Ph.D., předseda České asociace akutní kardiologie. Toto sdělení se blíže zaměřilo na přínos moderní hypolipidemické léčby u pacientů po akutním koronárním syndromu. Profesor Ošťádal připomněl dramatický pokles hospitalizační mortality u akutního infarktu myokardu. Ta se v současné době pohybuje kolem šesti procent. I přes tento pokrok zůstávají pacienti po prodělaném IM ve velmi vysokém riziku vzniku následné kardiovaskulární příhody. Do jednoho roku zemře zhruba deset procent z nich, do dvou let je to zhruba 13 procent. To vše zohledňují guidelines ESC a EAS, které řadí nemocné po AKS do nejvyšší rizikové kategorie. Cílem hypolipidemické léčby je zde hodnota LDL‑C pod 1,4 mmol/l a současně jeho redukce o více než 50 procent oproti vstupní hodnotě; u nemocných s opakovanou příhodou v průběhu posledních dvou let, kteří jsou na maximální tolerované dávce statinu, je cílem léčby LDL‑C nižší než 1 mmol/l.
K reálné dosažitelnosti těchto hodnot výrazně přispěla studie ODYSSEY Outcomes.
Do této studie byli zařazeni výhradně pacienti po AKS, kteří měli nasazenou intenzivní či maximálně tolerovanou dávku statinu a u kterých i přes tuto optimální statinovou terapii zůstala koncentrace aterogenních lipidů vyšší. Tito nemocní (více než 18 000 participujících) byli randomizováni a rozděleni do dvou větví. Pacientům v první větvi byl podáván alirokumab, pacienti v druhé dostávali placebo. Medián času sledování byl 2,8 roku, studie byla dvojitě zaslepená.
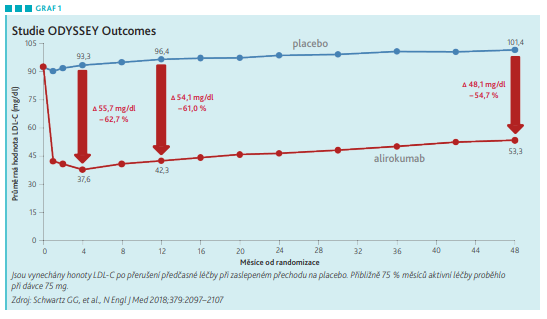
I přes intenzivní statinovou léčbu vedlo přidání alirokumabu k dalšímu dramatickému poklesu LDL‑C o více než 50 procent (viz graf). Toto snížení LDL‑C bylo taktéž spojeno s ovlivněním výskytu dalších kardiovaskulárních příhod. Ve skupině léčené alirokumabem bylo o 15 procent méně kardiovaskulárních příhod oproti skupině, kde bylo podáváno placebo. Léčba alirokumabem byla dokonce spojena se sníženou celkovou mortalitou – opět snížení o zhruba 15 procent.
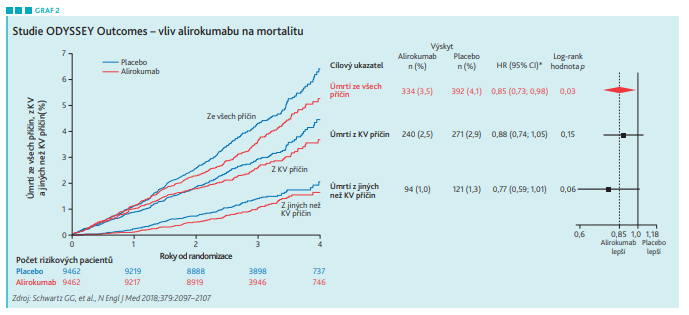
Profit z inhibice PCSK9 závisí na vstupní koncentraci LDL cholesterolu
Pacienti byli v této analýze rozděleni do tří podskupin dle vstupních hodnot LDL‑C. První skupina měla koncentraci LDL‑C nižší než 2 mmol/l, skupinu druhou tvořili nemocní s LDL‑C v rozmezí 2,0–2,6 mmol/l a ve třetí skupině byli pacienti s koncentrací LDL‑C vyšší než 2,6 mmol/l. Účinek alirokumabu byl nejvyšší u skupiny s nejvyšší vstupní koncentrací LDL‑C – alirokumab zde snížil riziko kardiovaskulární příhody o zhruba 24 procent. Analýza celkové mortality ve stejných skupinách ukázala podobné výsledky – největší účinek byl zaznamenán ve skupině s nejvyšší vstupní koncentrací, snížení celkové mortality bylo až o 24 procent. Tato analýza tedy ukázala, že čím vyšší vstupní koncentrace LDL‑C po AKS, tím větší profit mají pacienti z alirokumabu.
Další analýza se zaměřila na hodnocení efektu léčby podle rozsahu aterosklerózy.
Pro účel tohoto hodnocení byli pacienti rozděleni do tří poskupin podle postižení jednotlivých povodí aterosklerózou. První podskupinu tvořili nemocní s postižením pouze koronárního řečiště, do druhé byli zařazeni nemocní s postižením koronárního řečiště a zároveň s postižením povodí dolních končetin či mozkových tepen. Pacienti ve třetí podskupině měli postižení všech tří povodí. Účinek alirokumabu byl nejvyšší právě v podskupině s postižením všech tří povodí. Znamená to tedy, že čím větší rozsah aterosklerotického postižení, tím větší profit z alirokumabu.
Analýza podskupin dle věku
Dle věku byli účastníci rozděleni do dvou skupin – mladší 65 let a starší 65 let. Ve skupině starších účastníků byl pozorován větší účinek alirokumabu i pro celkovou mortalitu. Proto lze zjednodušeně tvrdit, že čím vyšší věk, tím větší profit z léčby alirokumabem.
Analýza podskupin dle přítomnosti diabetu
Nemocní s diabetem mají výrazně vyšší riziko vzniku kardiovaskulárních příhod (zhruba dvakrát), více než dvakrát zvýšené riziko úmrtí z koronárních příčin, taktéž zhruba dvakrát vyšší riziko nefatálního IM, téměř dvakrát vyšší riziko vzniku ischemické cévní mozkové příhody a hraničně zvýšené riziko nestabilní anginy pectoris. Pacienti v této analýze byli uspořádáni do tří podskupin – pacienti s diabetem, prediabetem a normální glykémií. I zde se potvrdilo, že nemocní s diabetem mají větší profit z užívání alirokumabu.
Analýza dle anamnézy srdečního selhání
U pacientů bez anamnézy srdečního selhání alirokumab dramaticky snižuje riziko další kardiovaskulární příhody, avšak u pacientů se srdečním selháním neovlivnil výskyt kardiovaskulárních příhod. Z toho vyplývá, že nemocní s AKS a anamnézou srdečního selhání pravděpodobně neprofitují z léčby alirokumabem.
V následné diskusi se přednášející shodli na tom, že je nutné doplnit stávající systém center o kardiologické ambulance, aby se rozšířila dostupnost léčby PCSK9i. Tato léčba je velmi bezpečná. Nejčastějším nežádoucím účinkem je lokální reakce po aplikaci. V odpovědi na otázku, zda je ateroskleróza léčitelné onemocnění, se taktéž oba shodli a zdůraznili, že je nutné využít všechny dostupné možnosti léčby a účinnou léčbu nasadit včas.