Vakcinace dospělých: Kdyby v době profesora Rašky existoval internet, stále ještě umíráme na pravé neštovice
Česko je v Evropě jednou z posledních zemí, kde chybí elektronický registr očkování, jenž by byl propojen s daty o výskytu infekcí. Také systém úhrad pro dospělé, na rozdíl od dětské vakcinace, je nepřehledný a diskriminující. Nejen o těchto tématech se debatovalo v panelové diskusi, kterou 27. dubna uspořádala v Praze v rámci Světového imunizačního týdne Asociace inovativního farmaceutického průmyslu (AIFP). Pozvání přijali přední čeští vakcinologové, zástupci Ústavu zdravotnických informací a statistiky (ÚZIS), Státního zdravotního ústavu (SZÚ), Státního ústavu pro kontrolu léčiv (SÚKL), praktických lékařů, výboru pro zdravotnictví Poslanecké sněmovny Parlamentu ČR i zdravotních pojišťoven. Bohužel, Ministerstvo zdravotnictví ČR pozvání k diskusi nepřijalo.
Několik dat z registru
 „V tuto chvíli je naším klíčovým zdrojem dat Národní registr hrazených zdravotních služeb,“ řekl MUDr. Miroslav Zvolský (ÚZIS). Do Národního registru hrazených zdravotních služeb (NRHZS) se data transferují ze zdravotních pojišťoven (ZP), takže zde prezentovaná data se vztahují jen na hrazené vakcíny, tedy péči vykázanou ZP. Další limitací je dostupnost dat pouze z let 2010–2022. Dále se MUDr. Zvolský věnoval proočkovanosti jednotlivými vakcínami v dospělé populaci.
„V tuto chvíli je naším klíčovým zdrojem dat Národní registr hrazených zdravotních služeb,“ řekl MUDr. Miroslav Zvolský (ÚZIS). Do Národního registru hrazených zdravotních služeb (NRHZS) se data transferují ze zdravotních pojišťoven (ZP), takže zde prezentovaná data se vztahují jen na hrazené vakcíny, tedy péči vykázanou ZP. Další limitací je dostupnost dat pouze z let 2010–2022. Dále se MUDr. Zvolský věnoval proočkovanosti jednotlivými vakcínami v dospělé populaci.
U klíšťové encefalitidy jsou dostupná data za rok 2022, protože od 1. ledna toho roku byla schválena úhrada pro pojištěnce ve věku nad 50 let. „Vidíme zde velké rozdíly napříč republikou. Nejvíce očkovaných (10 % cílové populace) má Jihočeský kraj, nejméně Zlínský, přičemž průměrná proočkovanost celé ČR činí 6,6 %,“ sdělil doktor Zvolský.
V případě očkování proti pneumokokům u pacientů starších 65 let došlo k vzestupu vakcinace po zavedení úhrady v roce 2015. Nejvíce vakcín (primovakcinace) u této populace bylo aplikováno v roce 2019 – celkem 134 295 (tj. 636,82 na 10 000 obyvatel starších 65 let). Jakoukoli vakcínou proti pneumokokům bylo ke konci roku 2021 očkováno 25 % jedinců ve věku nad 65 let. Vyšší čísla (za rok 2022) vykazují specifické populace lidí nad 65 let, kteří mají další rizikové faktory (imunodeficity – 25,4 %; stav po invazivní meningokokové infekci – 28,5 %; stav po invazivní pneumokokové infekci – 36,1 %; asplenie/funkční asplenie – 67,6 %, stav po transplantaci kmenových hematopoetických buněk – 25,9 %). Zde došlo ke značnému pozitivnímu vývoji, protože v roce 2012 byla u těchto rizikových skupin očkována proti pneumokokům jednotlivá procenta nemocných.
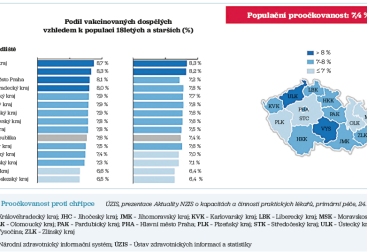 V proočkovanosti proti chřipce Česko tradičně zaostává za západními zeměmi Evropské unie (EU). V České republice je očkováno průměrně 7,4 % celé dospělé populace (s krajovým rozptylem od 6,4 % v Plzeňském kraji až po 8,3 % v Ústeckém kraji, obr. 1). „V rizikové populaci nad 65 let je ve srovnání regionů opět zase premiantem Ústecký kraj, kde proočkovanost proti chřipce přesahuje 26 %, přičemž průměr v této věkové kategorii v ČR je 24,2 %,“ upozornil MUDr. Zvolský. U pojištěnců seniorního věku se sledovanými chronickými chorobami – s kardiovaskulárními onemocněními, chronickou obstrukční plicní nemocí, s bronchiálním astmatem, onemocněním ledvin a diabetem – je vyšší proočkovanost jen o jednotlivá procenta.
V proočkovanosti proti chřipce Česko tradičně zaostává za západními zeměmi Evropské unie (EU). V České republice je očkováno průměrně 7,4 % celé dospělé populace (s krajovým rozptylem od 6,4 % v Plzeňském kraji až po 8,3 % v Ústeckém kraji, obr. 1). „V rizikové populaci nad 65 let je ve srovnání regionů opět zase premiantem Ústecký kraj, kde proočkovanost proti chřipce přesahuje 26 %, přičemž průměr v této věkové kategorii v ČR je 24,2 %,“ upozornil MUDr. Zvolský. U pojištěnců seniorního věku se sledovanými chronickými chorobami – s kardiovaskulárními onemocněními, chronickou obstrukční plicní nemocí, s bronchiálním astmatem, onemocněním ledvin a diabetem – je vyšší proočkovanost jen o jednotlivá procenta.
„Nová centrální evidence očkování umožní tzv. realtime reporting o průběhu očkování a o úrovni proočkovanosti a bude sloužit jak poskytovatelům, tak samosprávám a pojišťovnám. Systém je postaven na elektronizaci hlášení a předpokládá optimalizaci procesů s minimalizací hlášených dat, respektive půjde o automatizované hlášení,“ uzavřel MUDr. Zvolský.
Plány a strategie z pohledu SZÚ
„Očkování je základním prvkem primární prevence, to znamená, že jeho úkolem je předcházet onemocnění. Bude‑li proočkována významná část populace, bude tím chráněna i ta část, která být očkována nemůže. Naším cílem je zvýšení zdravotní gramotnosti, a to především v oblasti vakcinace,“ uvedla svou prezentaci MUDr. Barbora Macková, ředitelka SZÚ.
Státní zdravotní ústav realizuje řadu aktivit v rámci provakcinační politiky, a to nejen pro odbornou veřejnost, ale zejména pro laickou veřejnost, spolupracuje s mezinárodními institucemi, ať už s Evropským střediskem pro kontrolu a prevenci nemocí, či se Světovou zdravotnickou organizací a dalšími. Připravuje i edukační materiály pro laiky, například o očkovacím postupu proti pertusi či o vakcinaci pro cestovatele.
Bez dat není možné plánovat nebo řešit epidemiologickou situaci, proto vzniká elektronický registr očkování. ČR je jednou z posledních evropských zemí, které ještě chybí registr očkování, jenž by byl propojen s daty o výskytu infekcí.
„Zdraví nevzniká v nemocnicích, ale zdraví vzniká všude tam, kde žijeme. Zdraví vzniká tím, že se o sebe staráme, že předcházíme úrazům i infekcím. V České republice bohužel není zatím dostatečně využíván ekonomický benefit prevence nemocí, včetně očkování. Pro ekonomiku státu je přínosem nejenom úspora za léčbu, ale také udržení práceschopnosti jedince,“ upozornila MUDr. Macková. „Významným faktem je, že vakcinací se snižuje spotřeba antibiotik, a tím se stává vakcinace součástí boje proti antibiotické rezistenci na evropské i světové úrovni,“ uzavřela ředitelka SZÚ.
Diskriminace v přístupu k vakcinaci
Předseda České vakcinologické společnosti ČLS JEP prof. MUDr. Roman Chlíbek, Ph.D., tvrdí, že Česká republika v proočkovanosti dospělých stále zaostává v porovnání se západní Evropou i s doporučeními Světové zdravotnické organizace.
„Omlouvám se, ale musím být kritický k fungování Národní imunizační komise (NIKA). Ta by měla vydávat odborná doporučení o plánu zařazení jednotlivých vakcín do očkovacího schématu a do systému úhrad. Česká NIKA se už několik let nedokázala shodnout na jednotném stanovisku,“ řekl profesor Chlíbek. Chybějí nám cost/benefit analýzy na základě QALY, DALY, let ztraceného života v důsledku absence vakcinace. V ČR máme dostatek kvalitních doporučených postupů, problémem je jejich implementace. Když v západních zemích navrhne imunizační komise zavedení některého očkování, tak je implementováno do imunizačního programu, pak nastoupí stanovení úhrady. V některých zemích EU tento proces proběhne do dvou let. V České republice však doba do schválení úhrady trvá více než šest let.
Obecné podcenění významu vakcinace je zmařená příležitost, protože tehdejší Československo začínalo na velice dobrých pozicích. Ke světové eradikaci pravých neštovic došlo na základě projektu, který navrhl profesor Karel Raška. Tehdejší Československo bylo jednou z prvních pěti zemí na světě, která vyrobila poliovakcínu. Ústav sér a očkovacích látek (ÚSOL) se podílel na vývoji třetí nejúčinnější vakcíny na světě proti pravým neštovicím a pokračoval ve vývoji vakcín proti vzteklině, proti spalničkám, příušnicím atd. V rámci privatizace však ÚSOL zanikl a v Česku se přestaly vakcíny vyrábět. „Máme se i čím chlubit. Česká republika počátkem roku 2022 jako první na světě schválila očkování proti meningokokům pro adolescenty ve věku 14–15 let jako plně hrazené. Podílíme se prací celé řady autorů na klinických studiích, které přinesly určité průlomové informace v oblasti očkování, například u preventivního podávání antipyretik před očkováním. Podíleli jsme se jako součást mezinárodních týmů na vývoji vakcín proti meningokokům skupiny B nebo i nové rekombinantní vakcíny proti pásovému oparu,“ uvedl profesor Chlíbek.
Systém úhrad pro dospělé, na rozdíl od dětské vakcinace, je nepřehledný a diskriminující. U seniorů dochází k imunosenescenci, vyvanutí imunity, v této populaci je vyšší podíl pacientů s vážnými a chronickými onemocněními, nádorovými chorobami, na imunosupresivní léčbě. U těchto pacientů může mít infekce fatální průběh a vakcinace má vliv na snížení morbidity i mortality. Příkladem zcela nestandardního a nepřehledného systému úhrad jsou pneumokokové vakcíny. „Řada zemí přeočkovává proti záškrtu a tetanu současně každých 10 let. My přeočkováváme jenom proti tetanu a dospělý pacient, který by vakcinaci proti tetanu chtěl spojit třeba s očkováním proti pertusi či difterii, si musí toto očkování hradit sám,“ komentoval profesor Chlíbek.
Stanovisko AIFP i WHO
Zvýšit proočkovanost přitom doporučuje i celoevropská platforma Vaccines Europe. „Ze závěrů Rady EU z loňského prosince vyplývá, že očkování je jedním z nejúčinnějších nástrojů prevence nemocí a zlepšování veřejného zdraví. Rada EU vyzvala členské státy EU, aby posílily spolupráci v boji proti nemocem, kterým lze předcházet očkováním, a to právě na základě poznatků získaných během pandemie covidu‑19,“ připomněl ředitel Asociace inovativního farmaceutického průmyslu Mgr. David Kolář. Vaccines Europe doporučuje například začlenit očkování dospělých do národních imunizačních plánů, zajistit dostatečné financování pro zlepšení přístupu ke stávajícím vakcínám, jejich využívání, zrychlit dostupnost nových vakcín či vytvořit digitální registry očkování s cílem zlepšit míru proočkovanosti (v průběhu celého života) či umožnit aktivní výzvy a upomínky k očkování.
Z panelové diskuse
PharmDr. Petr Fifka, místopředseda výboru pro zdravotnictví PSP ČR, uvedl, že v Programovém prohlášení vlády je pro oblast zdravotnictví klíčová prevence, kam patří také očkování. „Vakcinace jako taková prošla v uplynulých letech velkou zkouškou. V pandemii covidu‑19 zesílila poměrně militantní skupina takzvaných antivaxerů, která u mnoha laiků význam vakcinace dočasně zpochybnila, a odborníkům dá velkou práci, aby tento trend cílenou a srozumitelnou edukací zvrátili,“ řekl Petr Fifka.
Mgr. Irena Storová, MHA, ředitelka SÚKL, představila data z pilotního projektu evidence očkování v systému lékového záznamu (e‑recept), který trval od začátku roku 2022 až do konce listopadu téhož roku. Za období 10 měsíců se shromáždilo téměř 2 miliony záznamů u 1,3 milionu pacientů, záznamy vkládalo zhruba 7 500 lékařů z téměř 5 000 zdravotnických zařízení. Bylo sledováno 30 nejpoužívanějších vakcín a jako číslo jedna vyšla vakcína proti klíšťové encefalitidě, druhé místo zaujala chřipka. Od 1. 12. 2022 se očkování sleduje v rámci ISIN (Informační systém infekčních nemocí, ÚZIS). Na SÚKL je však otestováno prostředí pro transfer dat, aby bylo očkování v lékovém záznamu a klienti dostali notifikaci o vakcinaci jako v pilotním projektu.
„Domnívala jsem se, že v době covidu dojde ke zlepšení hlášení nežádoucích účinků. Za rok 2022 bylo hlášeno 2 260 nežádoucích účinků vakcín proti covidu‑19, u ostatních vakcín bylo 403 hlášení, z toho 183 závažných, což je podle mne málo a svědčí to o podhlášenosti,“ řekla Mgr. Storová.
Slova ředitelky SÚKL potvrdil Mgr. Jakub Kubát za ISIN, v němž se doposud shromáždil asi milion záznamů. Je připraveno testovací rozhraní a čeká se jen na pokyn ministerstva zdravotnictví, aby došlo k transferu dat.
Zástupci zdravotních pojišťoven Ing. Vojtěch Žabka (VZP) a Mgr. Martin Balada (SZP ČR) vakcinační programy podporují, přestože stanovení cost/benefit analýzy není snadné a data o ekonomickém přínosu vakcinace nejsou. Zařazování nových vakcín do plošného očkování je nutné pečlivě zvažovat s ohledem na možnosti rozpočtu zdravotních pojišťoven. Přivítali by plán postupného zavádění nových vakcín do systému úhrad.
„Vakcinace je nedílná součást naší práce jako součást primární prevence. Jde nám o zdraví naší klientely, ale myslíme i na sebe. Čím více očkovaných máme, tím méně pacientů k nám v době epidemie chodí,“ sdělil MUDr. Michal Bábíček, místopředseda SPL. Dále uvedl, že postrádá cíle, jaké proočkovanosti chceme v ČR dosáhnout. Z praktických problémů jmenoval časté změny metodiky očkování, podmínek a výše úhrad ze strany zdravotních pojišťoven, protože lékaři vakcíny nakupují ze svého a po aplikaci a správném vykázání jim je vakcína proplacena. Problém nastává u sezonního očkování, jako je vakcinace proti chřipce, kdy lékař musí odhadnout, kolik dávek vyočkuje. Plánování často probíhá v době, kdy třeba ještě není známa výše úhrady.
K výrazným překážkám zvýšení proočkovanosti patří odmítači vakcinace. Pediatři už mají dokonce kód pro výkon přesvědčení matky k očkování dítěte. Ale i mezi dospělými narostla skupina obyvatel, kteří očkování odmítají. Uváděným důvodem bývá negativní zkušenost po předchozí vakcinaci, početná skupina lidí odmítnutím vyjadřuje svůj politický názor proti establishmentu, další zase podlehli dezinformacím na internetu. „Kdyby v době profesora Rašky existoval internet, tak dodnes umíráme na pravé neštovice,“ uzavřel MUDr. Bábíček.
Podle profesora MUDr. Romana Prymuly, CSc., Ph.D., člena výboru České vakcinologické společnosti ČLS JEP, chybí Česku v prosazování vakcinace systém. Zařazování nových vakcín probíhá živelně. Je nutné vypracovat dlouhodobý program, který by se realizoval postupně. Ministerstvo zdravotnictví tu má rozhodující roli a mělo by naslouchat všem zúčastněným stranám, reagoval profesor Prymula na absenci zástupců ministerstva zdravotnictví. „Náš systém je nevýhodný a složitý. Snažili jsme se etablovat očkování v povinném režimu a bojovali s odpůrci. Přitom se ukázalo, že pro ukotvení vakcinace nestačí vyhláška, ale musí být dána zákonem, což proces zařazení vakcíny do schématu komplikuje a zdržuje,“ komentoval profesor Prymula. Přimlouvá se též za zintenzivnění a zjednodušení komunikace směrem k široké veřejnosti.