Vitamin D a jeho účinek na kostní metabolismus a imunitu
Pravidelný webinář Společnosti všeobecného lékařství ČLS JEP se ve své odborné části zaměřil na problematiku spojenou s vitaminem D a jeho účinkem nejen na kostní metabolismus, ale i na imunitu. Tímto tématem účastníky provedl místopředseda České revmatologické společnosti ČLS JEP prof. MUDr. Pavel Horák, CSc., přednosta III. interní kliniky LF UP a FN Olomouc.
Metabolismus vitaminu D
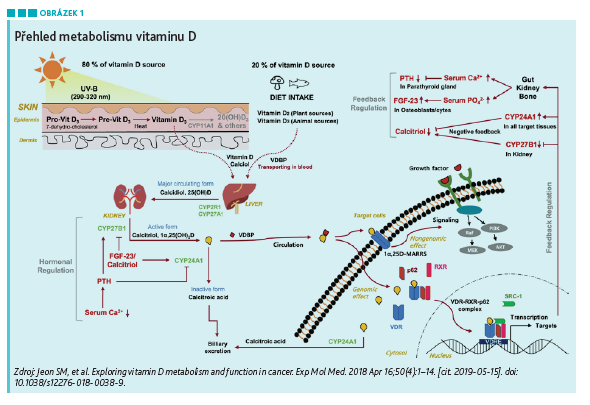
Hlavním zdrojem (z 80 %) vitaminu D pro lidské tělo je jeho syntéza z prekursoru 7‑dehydrocholesterolu v kůži pomocí slunečního záření (jeho UVB složky). Druhým zdrojem je příjem v potravě (zbylých 20 %). Zejména v zimním období nastává problém v podobě nedostatku slunečního záření, a tím i nedostatku vitaminu D v těle. Vitamin D prochází v těle podstatným metabolismem, nejdříve probíhá hydroxylace na pozici 25 v játrech a poté, převážně v ledvinách, ale i v jiných tkáních, metabolizace na pozici 1, čímž vzniká aktivní metabolit kalcitriol, což je vlastní aktivní forma vitaminu, de facto se jedná o hormon, který ovlivňuje celou řadu metabolických procesů v lidském těle. Tento hormon má dvojí možnost fungování. První z nich je tzv. genomické fungování, kdy na povrchu některých buněk nacházíme jeho receptory, na které se vitamin D naváže a dochází k jeho internalizaci a přenosu genetické informace, jež jsou přímo ovlivněny přítomností vazby vitaminu D na jeho receptory. Druhou možností je negenomické fungování, které je mnohem rychlejší, dochází při něm k interakci vitaminu D přímo s některými cytokiny – inhibitory kináz v buněčném jádře.
Funkce vitaminu D v těle
Vitamin D má zásadní roli v metabolismu vápníku v těle. Tento metabolismus je ovládán několika hormony – základním hormonem je parathormon, který zajišťuje dostatečnou koncentraci vápníku v séru tím, že zvyšuje jeho resorpci z kostí (aktivací osteoklastů) a udržuje ji ve fyziologických hodnotách, zároveň stimuluje resorpci vápníku ve střevě a ledvinách, kde též stimuluje syntézu vitaminu D. Vlastní vitamin D se stará o zpětnou resorpci vápníku ze střeva a v ledvinách z moči, čímž pomáhá k udržení fyziologických hodnot koncentrace vápníku v séru.
Syntéza a metabolismus kalcitriolu kůží
Kožní syntéza a metabolismus vitaminu D jsou ovlivněny několika faktory, mezi něž patří zeměpisná šířka, oblečení, kožní protekce, barva kůže, doba expozice slunečnímu záření, denní doba a také věk. Za jeden den je naše kůže schopna syntetizovat maximálně 10 000–25 000 IU.
Status vitaminu D v lidském těle a jeho hodnocení
K hodnocení statusu vitaminu D v lidském těle se používá stanovení koncentrace 25(OH)D3. Vlastní kalcitriol je k hodnocení nevhodný, neboť jeho koncentrace je organismem přísně regulována, takže jsou zachovány normální hodnoty i při hypokalcémii. Kalcitriol má také krátký biologický poločas (6 hodin) a je pro něj typické cirkadiánní kolísání. Vyšetřovat jeho koncentraci má cenu pouze ve specifických situacích, např. při vyšetřování některých forem hypofosfatémie. Oproti tomu 25(OH)D3 je nejstabilnější metabolit s delším poločasem (15 hodin). Díky těmto vlastnostem je využíván k hodnocení statusu vitaminu D. Jeho koncentrace se vyjadřuje v nmol/l, případně v ng/l.
Nedostatek vitaminu D
Hlavní důsledky nedostatku vitaminu D jsou dobře známy a popsány. Dlouhodobý deficit se projevuje jako metabolické onemocnění kostí známé pod názvem křivice neboli osteomalacie. Touto chorobou se již ve 20. letech minulého století zabývala pediatrie, kdy toto onemocnění u dětí označovali jako „anglickou nemoc“, neboť se poměrně často vyskytovala v Anglii, zejména kvůli akumulaci lidí ve velkých městech, smogu a nízké expozici slunečnímu záření v nově vznikající městské aglomeraci. Mírnější nedostatek vitaminu D a jeho inadekvátní koncentrace v těle má vliv na kostní metabolismus, a může tedy docházet ke vzniku sekundární hyperparatyreózy, která má vliv na vznik osteoporózy, svalové slabosti, sarkopenie. I u dospělých má tedy význam sledovat nedostatek vitaminu D.
Osteoporóza je nejčastější choroba skeletu, která je spojena se zvýšeným rizikem zlomeniny. Při osteoporóze dochází ke ztrátě kostní hmoty – zúžení trámčiny a porušení kontinuity trámců, ztenčení kortiky a nárůstu kortikální porozity. Mechanická odolnost kosti je výrazně snížena, tím pádem může docházet ke vzniku porotických zlomenin. Osteoporóza je jednou z nejčastějších chronických chorob vedoucích k nemohoucnosti a má důsledky nejen fyzické, ale také finanční a psychosociální. Všechny tyto důsledky ovlivňují nejen postiženou osobu, ale i její rodinu a celou společnost.
Léčba osteoporózy
Na osteoporózu se lze dívat za dvou úhlů pohledu, a to buď jako na skutečnou chorobu, nebo jako na přirozený důsledek stárnutí lidské populace. S tím také vyvstává otázka, proč vůbec tuto chorobu léčit. Osteoporotickou zlomeninu utrpí během svého života každá třetí žena a každý šestý muž a jen v Evropské unii vznikne každou minutu osm nových osteoporotických fraktur. V počtu úmrtí spojených se zlomeninou či její komplikací je Česká republika vysoko nad evropským průměrem. Po prodělané zlomenině proximálního femuru umírá do jednoho měsíce zhruba pět procent pacientů a v průběhu 12 měsíců od zlomeniny umírá dalších až 25 procent pacientů i přes dostupnou péči. Přibližně 30 procent úmrtí při klinické zlomenině obratle lze přičíst na vrub přímo zlomenině. Prevalence nedostatku vitaminu D je vysoká – v Evropě nacházíme hodnotu koncentrace vitaminu D < 30 nmol/l až u 13 procent populace a hodnotu < 50 nmol/l u zhruba 40 procent populace. V zemích USA a Kanadě je prevalence nedostatku všeobecně nižší díky fortifikaci mléčných výrobků vitaminem D, čímž se dostává vitamin D do těla potravou ve vyšší míře.
Osteoporotická zlomenina je také spojena se zvýšeným rizikem následné zlomeniny, kdy např. zlomenina proximálního femuru zvyšuje riziko vzniku kompresní zlomeniny obratlových těl. Dochází tedy k takzvané kaskádě zlomenin, kdy u seniorů dochází ke kumulaci zlomenin. Tato kaskáda může začínat zlomeninou distálního předloktí, následují zlomeniny obratlových těl, až dojde ke zlomenině femuru. Každá tato zlomenina významným způsobem ovlivňuje morbiditu pacientů, snižuje kvalitu jejich života, zvyšuje jejich dependenci na zdravotním a sociálním systému a může vést až k předčasnému úmrtí.
Cílové skupiny léčby a prevence
V primární prevenci je doporučováno podávat léčbu vitaminem D u všech pacientů starších 50 let a všech pacientů, kteří mají zvýšené riziko vzniku zlomeniny nebo pádu. Sekundární prevence se týká pacientů s osteoporotickými zlomeninami a pacientů se zlomeninou proximálního femuru či obratlů. Jak bylo zmíněno výše, právě tito pacienti jsou zatíženi zvýšeným rizikem vzniku dalších zlomenin. K určení rizik napomáhá denzitometrie, jakožto vyšetření, které je schopno identifikovat nízkou kostní hmotu, a tím identifikovat pacienty se zvýšeným rizikem vzniku osteoporotické zlomeniny. Dalším nástrojem, který můžeme využít, je tzv. FRAX index, což je výpočet desetiletého rizika vzniku závažných osteoporotických zlomenin nebo zlomenin proximálního femuru. Tento index se vypočítá dle zadaných hodnot, jako je věk, pohlaví, prodělaná zlomenina atp. Výsledná hodnota ukazuje míru rizika, jakému je daný pacient vystaven. Laboratorním ukazatelem je měření koncentrace vitaminu D v lidském těle. Optimální koncentrace 25(OH)D3 je předmětem diskusí, ale nejčastěji se uvádí hodnota v rozmezí 75–125 nmol/l. Jako insuficience se označuje koncentrace < 50 nmol/l, deficitem je označována koncentrace < 30 nmol/l a jako těžký deficit je brána koncentrace < 12,5 nmol/l; jedná se o pacienty ve vysokém riziku vzniku osteomalacie.
Současná doporučení pro suplementaci
Množství obsaženého vitaminu D se na výrobcích udává v mezinárodních jednotkách IU. 1 IU se rovná 0,025 µg krystalického vitaminu D. Doporučené dávkování se liší dle věku, rizikovosti a u pacientů s chorobami jater či ledvin. Děti do 1 roku (případně do 3 let) mají doporučenou denní dávku 400 IU/den, u dospělých je tato dávka stanovena na 400–600 IU/den, starší osoby mají doporučeno 800 IU/den. U rizikových osob, u kterých je těžké dosáhnout normalizace koncentrace vitaminu D, se přistupuje k podávání dvakrát až třikrát větších dávek. U pacientů s chorobami jater a ledvin je nutno použít aktivní metabolity vitaminu D. Všeobecným doporučením je nepřekračovat dávku 4 000 IU denně a bezdůvodně; při potřebě vyšších dávek je nutné u těchto pacientů kontrolovat kalcémii, kalciurii a koncentraci 25(OH)D3.
Kromě vitaminu D je pro kostní zdraví též důležité udržovat dostatečnou koncentraci vápníku v těle. Pro suplementaci je doporučen denní příjem v rozmezí 1 000–1 200 µg/den. Důraz je kladen na to, aby bylo přijato co největší množství vápníku potravou, neboť se jedná o nejpřirozenější formu.
Pro léčbu osteoporózy je registrováno několik léčiv, mezi něž patří bisfosfonáty, denosumab a deriváty parathormonu (teriparatid).
Pleiotropní efekt vitaminu D
Kromě efektu genomického a negenomického, jak bylo zmíněno již zpočátku, můžeme efekty vitaminu D na lidský organismus ještě rozdělit na efekty kalcemické (klasické) a non‑kalcemické – pleiotropní, které působí na řadu tkání (imunitní systém, buňky pankreatu, střevní buňky, kardiovaskulární systém atd.). Lze tedy říct, že kromě efektu na kostní metabolické procesy je vitamin D spojen s ovlivněním a zpomalením růstu nádorů, snižuje riziko vzniku nádoru, roztroušené sklerózy, infekčních chorob, diabetu 1. i 2. typu, plicních chorob (CHOPN, TBC, sarkoidóza, ARDS), revmatoidní artritidy, důležitý je též pro fetální vývoj mozku a další důležité procesy.
U seniorní populace se jeho nedostatek zásadním způsobem podílí na vzniku takzvaného frailty syndromu, který je spojen se svalovou slabostí, váhovým úbytkem, vyčerpaností, malou schopností fyzické aktivity, pomalou chůzí, zvýšenou náchylností k nejrůznějším chorobám. Sarkopenie spojená s tímto syndromem se rozvíjí často spolu s osteoporózou a je spojena s až třikrát zvýšeným rizikem pádu. Prevalence sarkopenie v populaci nad 80 let je zhruba 25 procent. Jak frailty syndrom, tak sarkopenie mohou být ovlivněny substitucí vitaminu D.
V imunitním systému napomáhá vitamin D k obraně proti infekci – eliminací patogenu, tlumením excesivní zánětlivé reakce organismu, snižováním rizika autoimunitních chorob. Působí na přirozenou i získanou imunitu, má antiproliferační efekt a pomáhá v regulaci apoptózy a angiogeneze.
Vitamin D a COVID‑19
Ve vztahu k aktuální situaci pandemie COVID‑19 se ukázala spojitost zvýšeného výskytu COVID‑19 v oblastech s nízkými hodnotami vitaminu D v populaci. Hospitalizovaní pacienti s infekcí mají často signifikantně nižší koncentrace vitaminu D než v kontrolních skupinách. U těchto pacientů tak může být suplementace vitaminu D k prospěchu, ale pro toto tvrzení stále ještě chybějí přímé důkazy a randomizované kontrolované studie. Různorodá doporučení k masivní substituci (až desetitisícové dávky vitaminu D) jsou tedy pouze spekulativní a bez vědecké evidence. Pokud se však jedná o pacienty, kteří deficitem trpí, je u nich suplementace v normálních dávkách racionálním postupem.
Stejně jako u jiných látek, i vitaminem D se lze při perorálním příjmu předávkovat. Intoxikace se může projevovat nevolností, anorexií, zvracením, bolestí kostí, břicha, dehydratací, mentálními projevy, nefrolitiázou, poškozením funkce ledvin, hyperkalcémií, hyperkalciurií, hyperparatyreózou, změnami v srdečním rytmu až rizikem úmrtí.
Data z posledních pěti let v České republice ukazují, že ročně dojde ke zhruba 71 000 zlomeninám u populace starší 50 let, z čehož je pravděpodobně 65 000 zlomenin osteoporotických. Úmrtnost pacientů do 12 měsíců od zlomeniny proximálního femuru je zhruba 30 procent, u fraktur hrudního či bederního obratle je tato úmrtnost 14 procent, u zlomenin proximálního humeru deset procent. Následná péče po zlomeninách je u nás nedostatečná, až 84 procent pacientů po zlomenině obratle a až 95 procent pacientů po zlomenině proximálního femuru nemá nasazenu následnou léčbu.
Závěrem prof. Horák zdůraznil, že deficit vitaminu D má vysokou prevalenci i přesto, že se jedná o důležitou, levnou a bezpečnou adjuvantní terapii pro mnoho chorob ve všech fázích lidského života od dětství do stáří. Hlavní indikací zůstává kostní zdraví, ale existuje řada experimentálních a observačních důkazů o pleiotropních efektech vitaminu D