Vysokodávková vakcína jako nový standard prevence chřipky a jejích komplikací u seniorů
Letošní chřipková sezóna trvá déle než obvykle, začala již v listopadu 2022 a ordinace praktických lékařů plní ještě v únoru. Navíc ji provází řada dalších respiračních infektů. Právě chřipce a její prevenci se v průběhu webináře praktickylekar.online, který se konal 2. února 2023, věnovala primářka Kliniky infekčních nemocí FN Bulovka MUDr. Hana Roháčová, Ph.D.
Chřipka, která je stále často podceňována, je velmi závažným a nebezpečným onemocněním s četnými riziky. Patří mezi nemoci infekčního charakteru, tudíž s sebou nese i velké biologické riziko. Chřipková infekce začíná přilnutím viru chřipky na povrch buněk respiračního epitelu. Právě respirační trakt je hlavním místem virové infekce a replikace chřipkových virů. Uvolňování viru do prostředí dýchacích cest umožňují především virové neuraminidázy patřící k hlavním antigenům, které se shiftem (skokově) nebo driftem mění.
Pozornost je potřeba věnovat zejména starším dospělým, kteří jsou náchylnější k celé řadě chorob nejen infekčních, jako jsou respirační onemocnění a chřipka, ale i k řadě dalších nemocí. „Jedná se o velmi zranitelnou populaci lidí, kteří jsou již v tzv. imunosenescenci, tedy jejich imunitní systém již nedokáže tak rychle, pružně a dobře reagovat na řadu podnětů, včetně infekčních onemocnění. Zde nejde jen o onemocnění chřipkou, ale i o zhoršení základních onemocnění a o geriatrickou křehkost. To vše vede k četnějším problémům při nákaze a častějším hospitalizacím,“ vysvětlila MUDr. Roháčová. Jak zdůraznila, podíl úmrtí v souvislosti s chřipkou je mnohem vyšší, než se dříve předpokládalo, a dnes to dokládá již celá řada studií. Chřipkový virus způsobuje nejen onemocnění respiračního traktu, ale vede ke zhoršení např. diabetu nebo kardiovaskulárních chorob a ke vzniku respiračních, renálních a neurologických komplikací.
Imunosenescence znamená postupné zhoršování imunitního systému s přibývajícím věkem, a to v imunitě jak protilátkové, tak buněčné (v oblasti B a T lymfocytů). S rostoucím věkem tudíž dochází ke zvyšování náchylnosti k infekcím, ale také ke slabší protilátkové odpovědi po očkování. Jedná se o běžnou fyziologickou záležitost, k níž dochází cca po 60. roce věku.
Spolu s věkem však narůstá počet komorbidit. Skotská průřezová studie, která zpracovávala údaje o 40 morbiditách z databáze 1 751 841 jedinců registrovaných v 314 lékařských praxích k roku 2007, ukázala, že do věku 50 let měla polovina populace alespoň jednu morbiditu, avšak v 65 letech již byla polovina populace polymorbidní. Jednalo se převážně o kardiovaskulární (KV) nemoci, onkologická nebo neurologická onemocnění a nemoci respiračního nebo zažívacího traktu.
Zásadní význam očkování na snížení úmrtnosti
Analýza zkoumající dopad chřipky na deset hlavních příčin úmrtí ve světě z roku 2016 jasně ukazuje, že jednou z hlavních příčin, které se podílejí na této statistice, jsou právě úmrtí spojená s chřipkou. Podle odhadů se jedná o 290 000–650 000 úmrtí každý rok. Na prvním místě v příčinách úmrtí jednoznačně figuruje ischemická choroba srdeční (ICHS) následovaná cévní mozkovou příhodou (CMP). Infekce dolních cest dýchacích byly v roce 2016 celosvětově třetí nejčastější příčinou úmrtí.
„Přestože víme, že chřipka může vyvolat i akutní kardiovaskulární příhodu a rovněž zhoršit základní chronické onemocnění, jako jsou ICHS, CMP, CHOPN nebo diabetes, je vliv chřipky na úmrtí, která jsou přisuzována těmto chorobám, stále podceňován,“ zdůraznila MUDr. Roháčová s tím, že data také potvrzují, že u osob s onemocněním srdce je riziko úmrtí při chřipce až pětkrát vyšší, u osob s onemocněním plic dokonce dvanáctkrát vyšší a ti, kteří mají zároveň onemocnění srdce a plic, jsou při onemocnění chřipkou vystaveni až dvacetinásobně vyššímu riziku úmrtí.
Očkování proti chřipce může být vysoce efektivní intervencí v sekundární prevenci infarktu myokardu. Proto by stejně jako ukončení kouření či léčba statiny nebo antihypertenzivy mělo být považováno za integrální součást léčby a prevence ICHS.
Velmi závažným onemocněním zvyšujícím morbiditu i mortalitu je diabetes. Anglická retrospektivní kohortová analýza účinnosti očkování proti chřipce u pacientů s diabetem 2. typu (n = 124 503) potvrdila snížení celkové mortality v průběhu chřipkové sezóny o 24 procent oproti skupině neočkovaných diabetiků. Počet hospitalizací klesl u vakcinovaných o 22 procent, výskyt CMP o 30 procent a výskyt KV příhod o 19 procent. Další práce z roku 2007 ukazuje, nakolik je očkování proti chřipce spojeno se snížením specifické mortality na řadu doprovodných onemocnění. V případě CMP je snížení rizika mortality o 65 procent, při onemocnění ledvin 60 procent, u diabetu klesá riziko o 55 procent, u pneumonie o 53 procent a u CHOPN o 45 procent.
Nástup vysokodávkových (HD) vakcín do praxe
První vysokodávková vakcína Fluzone High‑Dose byla schválena úřadem FDA v roce 2009 na základě zrychleného schvalovacího procesu s cílem pomoci zlepšit neuspokojivou situaci v ochraně osob ve věku 65 a více let proti chřipce. Cílem HD vakcín je dosažení vyšší imunitní odpovědi, především u seniorů. HD se brzy v USA stala nejrozšířenější vakcínou proti chřipce u starší populace. Jen v sezóně 2017/2018 ji dostalo cca 70 procent očkovaných dospělých starších 65 let.
V Evropě byla první HD vakcína uvedena na trh v roce 2020, a to zejména v kontextu s covidovou situací, kdy se pro sezónu 2020/2021 očekávala dvojitá epidemie, a tudíž panovala zvýšená obava o zranitelnou populaci. Je nutné připomenout, že kombinace onemocnění covid‑19 s chřipkou je stále považována za vysoce rizikovou. Nová kvadrivalentní HD vakcína proti chřipce Efluelda (QIV‑HD), která je registrována i v ČR, byla v USA schválena v listopadu 2019. V Evropě je indikována k prevenci chřipky osob ve věku 60 let a starších (v USA od 65 let).
V sezóně 2021/2022 bylo distribuováno 202 milionů dávek této očkovací látky.
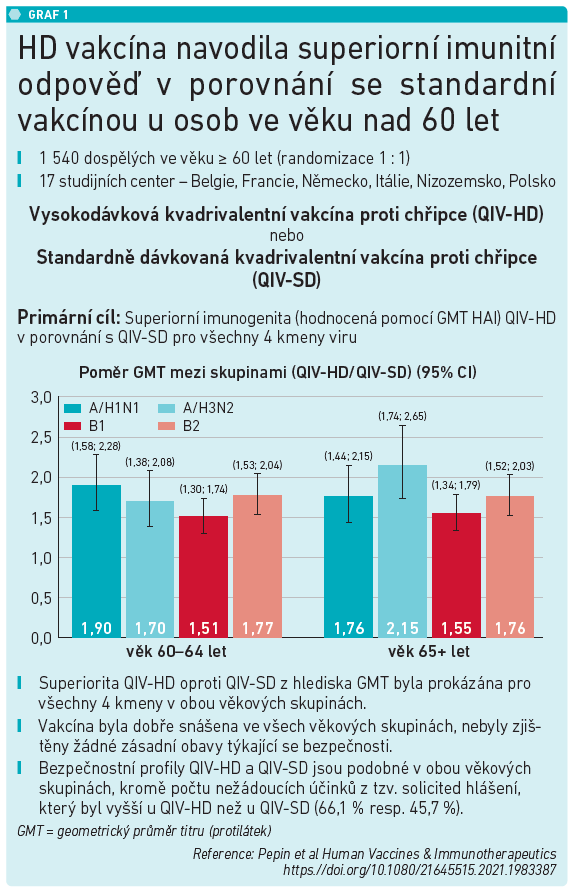
Důležité je, že tato vakcína obsahuje čtyřikrát větší množství antigenu, a to v každém kmenu, takže imunogenita u pacientů v imunosenescenci je významně vyšší. To dokládá i studie (n = 1 540, 17 center), která potvrdila superioritu této vakcíny oproti standardní čtyřvalentní vakcíně pro všechny čtyři kmeny v obou věkových skupinách (60+, 65+). „Průměr titru hladiny protilátek u HD vakcíny je významně vyšší, což potvrzují i výsledky další studie (FIM12), podle nichž je HD vakcína aktuálně jedinou vakcínou proti chřipce, u které je prokázána superiorní účinnost oproti standardně dávkované vakcíně proti chřipce v randomizovaném klinickém hodnocení u dospělých ve věku nad 65 let,“ uvedla MUDr. Roháčová. Výsledky studie FIM12 (n = 31 989, 126 pracovišť, dvě chřipkové sezóny) potvrdily vyšší účinnost, a to o více než 24 procent. „U pacientů očkovaných vysokodávkovou vakcínou je zaznamenán téměř o čtvrtinu nižší výskyt chřipky v porovnání s očkovanými standardními vakcínami,“ zdůraznila MUDr. Roháčová s tím, že HD vakcínu lze považovat za „novou laťku“ pro ochranu nad rámec profylaxe chřipky.
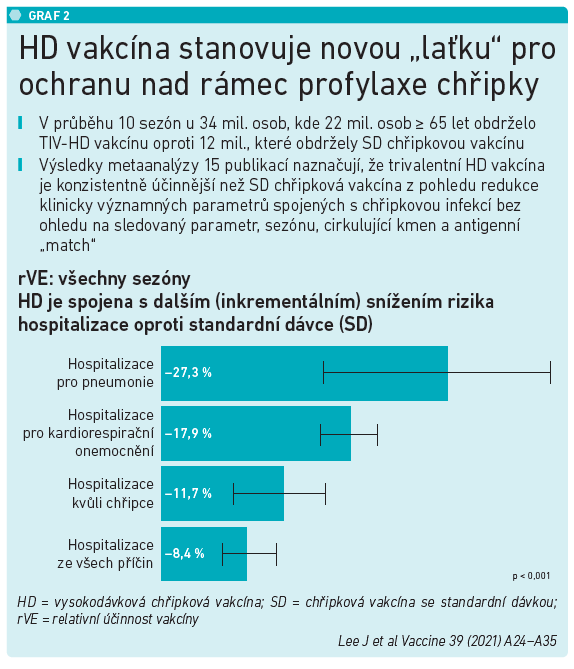
Ukázalo se také, že u pacientů s vysokodávkovou vakcínou došlo k dalšímu poklesu hospitalizací oproti standardní dávce – v případě hospitalizace pro pneumonie o 27 procent, u hospitalizace pro kardiorespirační onemocnění o téměř 18 procent a u hospitalizace kvůli chřipce o 11,7 procenta. Jednoznačně z toho vyplývá, že HD vakcína je účinnější než vakcína standardní a pro uvedené věkové skupiny je určitě doporučována. Navíc u ní nebyla zjištěna žádná neočekávaná bezpečnostní rizika. Ta se shodují s běžnými vakcínami – nejčastěji jde o reakci v místě vpichu, zarudnutí, otoky nebo flu-like symptomy.
Výsledky řady studií s HD vakcínou u starší populace jednoznačně dokládají ochranu nad rámec dosavadní profylaxe chřipky. Jedná se o jedinou vakcínu s průkazem superiority v randomizovaných kontrolovaných studiích (RCT) oproti standardním vakcínám, lepší ochrana byla potvrzena v řadě RCT studií za účasti celkem 22 milionů osob. Tato vakcína vykazuje konzistentní data ukazující benefit očkování proti chřipkové infekci a jejím komplikacím v deseti po sobě jdoucích chřipkových sezónách. Je již registrována v mnoha zemích a její společné podávání s jinými vakcínami, včetně vakcín proti covidu‑19, je hodnoceno jako bezpečné a imunogenní.
Jak však MUDr. Roháčová varuje, nízká proočkovanost v ČR proti chřipce je alarmující. Relativně nejlépe jsou na tom osoby starší 65 let, kde dosahuje 26,6 procenta, avšak ve věkové skupině 40–64 let je proočkovanost pouze 2,5procentní a u mladších věkových kategorií dosahuje maximálně 0,5 procenta. Zdá se tedy, že dosažení odborníky doporučené hranice proočkovanosti, která je u osob nad 65 let a rizikových skupin stanovena na 75 procent, je v nedohlednu.
Zde vakcinologové vidí obrovský a nelehký úkol pro praktické lékaře, kteří by svým pacientům měli očkování proti chřipce neustále připomínat a přesvědčovat je o jeho nezbytnosti. Je zřejmé, že situaci zkomplikovalo covidové období, kdy došlo ke značnému rozšíření protivakcinačních aktivit. I proto je potřeba připomínat, že obecně u očkování jsou kontraindikace velmi omezené, pacienty uváděné důvody k jeho odmítání jsou často jen zástupné a vyjadřují spíše nechuť k vakcinaci podpořenou zejména některými médii.
To, že očkování proti chřipce má význam, a to v kterémkoli věku (nejen u seniorů či rizikových skupin), doložila MUDr. Roháčová recentní kazuistikou ze svého pracoviště.
Kazuistika, leden 2023
Žena, 36 let, jinak zdravá, t.č. na mateřské dovolené, proti chřipce ani covidu‑19 očkována nebyla, kuřačka, abúzus alkoholu 1 l vína denně. Dítě mělo respirační infekt.
14. 1. žena volala ZZS pro 4 dny trvající kašel a horečku 39 °C, kde se přidala dušnost, zvracení a řidší stolice. Ve voze ZZS naměřen TK 80/50 mm Hg, při příjmu po zavodnění již 101/74 mm Hg, TF 126/min, DF 34/min, saturace již na O2 96 %. Po příjmu byla provedena laboratoř: leukocyty 2,1 × 109/l, seg 89 %, CRP 315 mg/l, metabolická acidóza.
Objektivně byla pacientka dušná, dehydratovaná. Provedené angio CT neprokázalo embolii, zjištěna byla bilaterální pneumonie. Pacientka byla okamžitě převezena na JIP, kde byla několik hodin na neinvazivní ventilaci, poté bylo nutné zahájit UPV. Po intubaci došlo k srdeční zástavě, ale pacientku se podařilo úspěšně resuscitovat. Následovala podpora katecholaminy, došlo ale také k selhání ledvin s nutností hemodiafiltrace. Vzhledem k vysokým zánětlivým parametrům byla žena zajištěna i antibiotiky, nicméně přes veškerou péči její stav progredoval. Další den, cca 16 hodin od příjmu, dostala další srdeční zástavu, kdy již byla resuscitace neúspěšná.
PCR z nosohltanu byl pozitivní na chřipku A, z hemokultury G+ koky v řetězcích (dourčeno jako Streptococcus pyogenes skupiny A). Jak prim. Roháčová uzavřela, jednalo se o úmrtí mladé, dosud zdravé ženy na streptokokovou sepsi komplikující chřipku A. Šlo tedy o syndrom toxického šoku, který je uváděn jako jedna z možných komplikací průběhu chřipky.
Jen za období od prosince 2022 do ledna 2023 bylo ve FNB hospitalizováno 107 pacientů s těžkým průběhem chřipky, většinou s komorbiditami. Naprostá většina z nich vyžadovala oxygenoterapii a další podpůrnou léčbu. I když se na tomto pracovišti již několik let snaží o vakcinaci zaměstnanců, stále je proočkovanost nízká. Letos zde bylo očkováno jen 23,7 procenta zaměstnanců všech věkových kategorií (726, z toho 60 dostalo HD vakcínu).