Známá a neznámá fakta o jaterních enzymech
V průběhu letošních Májových hepatologických dnů v Olomouci, které se konaly od 11. do 13. května 2022, zaznělo i satelitní sympozium podpořené společností PRO.MED.CS na téma Co všechno víme či nevíme o jaterních enzymech.
Téměř třetina mužů a 10 procent dospělých žen v České republice má zvýšené jaterní testy minimálně v jednom parametru. Proto je namístě, aby jejich interpretace byla precizní, správná a aby této problematice byla věnována pozornost nejen hepatologů, ale i lékařů jiných oborů.
Jaterní enzymy, jak je pravděpodobně známe
Jak v úvodu vysvětlil MUDr. Václav Šmíd, Ph.D., ze IV. interní kliniky gastroenterologie a hepatologie 1. LF UK a VFN v Praze, jaterní testy nejčastěji rozdělujeme na funkční, v anglické literatuře „liver function test“ (LFT), které jsou zaměřeny na diagnostiku hepatocelulárního poškození a cholestázy. K posouzení syntetické funkce jater bychom měli rutinně stanovovat albumin a protrombinový čas (tzv. Quick). K přesné diagnostice příčiny jaterního poškození je často zapotřebí používat také řadu dalších analytů, mezi něž patří mj. autoprotilátky, sérologické testy a také genetické vyšetření. V poslední době s rostoucí incidencí NAFLD vzrůstá potřeba neinvazivní diagnostiky histopatologických změn, které se odehrávají v jaterním parenchymu (steatóza, fibróza), kde se jako velmi účinné ukázaly tzv. skórovací indexy, které kombinují několik laboratorních a klinických parametrů a mají velmi dobrou výpovědní hodnotu.
Zatímco do základního panelu patří bilirubin, ALT (alanin aminotransferáza), AST (aspartát aminotransferáza), GGT (gama glutamyltransferáza) a ALP (alkalická fosfatáza), do komplexního panelu jaterních testů je potřeba zařadit také albumin, prealbumin, protrombinový čas a trombocyty. V klinické praxi se v rámci širší diferenciální diagnostiky opíráme také o stanovení laktát dehydrogenázy, imunoglobulinů, žlučových kyselin či metod k průkaz abúzu alkoholu (např. ethylglukuronid v moči).
„Na jaterní testy se musíme dívat odděleně, nelze je hodnotit jako soubor parametrů a uzavřít, že pacient má, či nemá zvýšené jaterní testy. Musíme se na každý parametr dívat odděleně a jak ALT, tak AST vnímat jako markery hepatocelulárního poškození. GGT není jen markerem pro cholestázu, ale její koncentrace je zvýšena i u nealkoholové a alkoholové choroby jater, je to jakýsi marker oxidačního stresu v organismu a velmi dobrý prediktor jaterní mortality,“ vysvětlil MUDr. Šmíd s tím, že albumin bývá dobrým markerem syntetické funkce jater (i když je potřeba myslet na specifické situace, kdy jeho koncentrace klesají).
Velmi dobrým markerem syntetické funkce jater je i prealbumin, který je také negativním reaktantem akutní fáze. Nezastupitelným markerem v diagnostice akutního jaterního selhání je protrombinový čas. Často se také zapomíná na to, že pacienti s pokročilým jaterním onemocněním mají často trombocytopenii, která je nejčastější hematologickou abnormalitou u pacientů s chronickým jaterním onemocněním. Z dalších parametrů zmiňme 5’nukleotidazu, která je charakteristická pro hepatobiliární/cholestatické onemocnění – zejména při současné elevaci ALP a/nebo GGT. Při podezření na některou jaterní chorobu je potřeba se zaměřit na rozšířený panel pro screening jaterních chorob (viz tabulku)
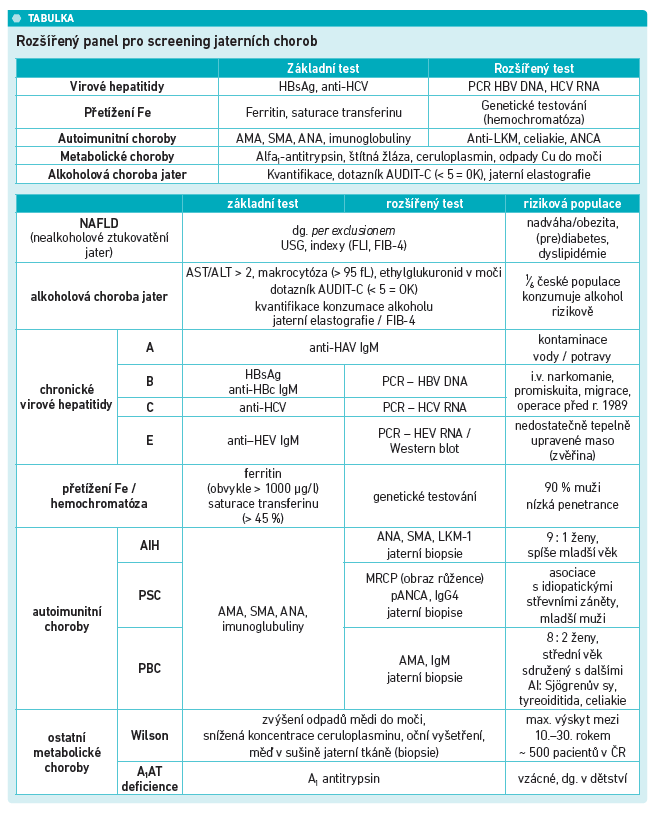
Jak správně postupovat v rámci diferenciální diagnostiky zvýšených jaterních testů, popisují např. nejnovější britské doporučené postupy z roku 2018, které i přes svoji přehlednost ukazují, že stanovit zcela jasná doporučení v této oblasti je značně problematické. K vyloučení jaterní choroby podle nich do základního panelu patří: bilirubin, ALT, GGT, ALP + albumin a krevní obraz (pokud nebyl v posledních 12 měsících), vhodné je i stanovení AST (je‑li poměr AST : ALT > 3, je 96procentní pravděpodobnost alkoholové choroby jater, poměr > 1 ukazuje na možnost pokročilé fibrózy/cirhózy, a to i při fyziologických aktivitách obou enzymů). Důležitým faktorem je i genetické pozadí. Dosud bylo objeveno přes 300 genetických variant asociovaných s cirkulujícími JT.
Při pátrání po specifické jaterní chorobě, např, virové hepatitidě, je potřeba využít rozšířený panel dle klinické úvahy, do níž patří jak osobní, tak i rodinná anamnéza a rizikové faktory. „Při odběru jaterních testů je potřeba nabírat vždy kompletní panel JT a je namístě ‚zvýšené‘ jaterní testy, tedy testy mimo referenční mez, nabírat opakovaně, abychom viděli jejich dynamiku. Měli bychom vědět, jak správně na zvýšené jaterní testy reagovat, i to, že výše a trvání abnormálních jaterních testů neimplikuje následná vyšetření – ta mají být provedena ihned,“ zdůraznil MUDr. Šmíd.
JT jsou velmi dobrými prediktory komplikací:
- zvýšené aktivity AST a ALT jsou spojeny se zvýšenou mortalitou v budoucnosti,
- zvýšené aktivity GGT a ALP jsou spojeny s rizikem vzniku diabetu 2. typu (DM2) a kardiovaskulárních onemocnění (KVO),
- zvýšené aktivity GGT a ALT predikují rozvoj metabolického syndromu v budoucnosti,
- zvýšená aktivita GGT je spojena se vznikem KVO, ischemické choroby srdeční, arteriální hypertenze, srdečního selhání, arytmií a mortalitou související s KVO,
- zvýšení aktivity GGT také významně zasahuje do neurologie, je spojeno se zvýšeným rizikem cévní mozkové příhody, přičemž toto riziko není závislé na konzumaci alkoholu,
- zvýšená aktivita i kolísání aktivity GGT jsou nezávislými rizikovými faktory pro rozvoj vaskulární demence i Alzheimerovy choroby, bylo prokázáno, že diabetici s polyneuropatií mají signifikantně vyšší GGT oproti diabetikům bez polyneuropatie
Ze skórovacích indexů patří k těm nejdůležitějším Fatty Liver Index (FLI) využívající snadno dostupné parametry: obvod pasu, BMI, triacylglyceroly a GGT, kde výsledek ≥ 60 upozorňuje na velmi pravděpodobnou přítomnost jaterní steatózy (fatty liver). Obdobně tak Hepatic Steatosis Index a hodnota ≥ 36.
Jak ukazuje recentní španělská práce s téměř 17 000 osobami, FLI nezávisle predikuje konverzi do DM2 u pacientů s prediabetem. To by měl být jednoznačný výstup pro pacienta, kterého vysoká hodnota FLI varuje před rizikem DM2, ukazuje na možnost oddálení vzniku DM2 a motivuje ke změně životního stylu. FLI je také nezávisle asociován s jaterní mortalitou, KVO a onkologickými onemocněními. Navíc každý decil FLI zvyšuje riziko infarktu myokardu (IM) a cévní mozkové příhody (CMP). V případě jaterní fibrózy je užíváno FIB‑4 score (věk, ALT, AST, trombocyty), kde výsledek nad 2,67 znamená přítomnost významné fibrózy (F3–F4). Dalším indexem je NAFLD Fibrosis Score (věk, hmotnost, DM2, ALT, AST, trombocyty, albumin), prediktorem přítomnosti významné fibrózy je v tomto případě výsledem nad 0,675. Americká diabetologická asociace (ADA) nově ve svých guidelines z roku 2020 zmiňuje právě NAFLD a upozorňuje, že diabetolog by se měl zaměřit i na toto onemocnění. Návod na zjištění NAFLD Fibrosis Score lze dnes již také stáhnout jako aplikaci do telefonu či PC, skórovací systémy jsou zde registrovány jako zdravotnický prostředek. Výsledek je možno uchovat v kartě pacienta v tištěné nebo elektronické podobě.
Jak MUDr. Šmíd upozornil, v oblasti JT stále existují kontroverze. Až čtyři procenta zdravých jedinců mají JT mimo referenční meze, téměř dvacet procent dospělých má zvýšený alespoň jeden parametr. Navíc ani normální JT nevylučují pokročilé jaterní onemocnění. Je potřeba myslet na to, že skórovací systémy nezahrnují všechny JT, nebo např. na to, že u cirhotiků prodloužené INR nevypovídá o skutečném stavu koagulace.
„Je potřeba vždy nabírat kompletní panel jaterních testů, neopomínat albumin, INR a trombocyty, a hodnotit jednotlivé analyty odděleně. Zvýšené hodnoty JT implikují další vyšetření, jako jsou skórovací indexy, ultrazvuk nebo elastografie. Nutná je včasná intervence – elevace JT spolu se steatózou může znamenat NAFLD. Neinvazivní skórovací systémy (FIB‑4, NFS) by měly být implementovány do výsledkového listu a/nebo do zdravotnického IT systému. Snažme se zvyšovat povědomí o významu jaterních testů, abychom věděli, co a kdy nabírat, a používejme indexy v běžné praxi,“ shrnul MUDr. Šmíd.
Jaterní enzymy, jak je asi neznáme
Především na dva významné jaterní enzymy se ve své přednášce zaměřil prof. MUDr. Libor Vítek, Ph.D., ze IV. interní kliniky a Ústavu lékařské biochemie a laboratorní diagnostiky 1. LF UK a VFN v Praze. Podrobně se zabýval enzymy ALP a GGT, které si podle něho zasluhují větší pozornost, než kolik jim je v praxi věnováno. Poznatky o ALP a GGT mohou pomoci v diferenciální diagnostice i v hodnocení elevací těchto dvou enzymů.
Alkalická fosfatáza
ALP má řadu izoenzymů, z nichž praktický význam mají enzymy kostní, jaterní, střevní a placentární. Jak prof. Vítek připomněl, ve VFN bylo v roce 2019 provedeno přes 165 000 vyšetření JT, ale jen 232 vyšetření ELFO ALP (elektroforéza ALP), což potvrzuje skutečnost, že toto vyšetření je prakticky téměř nevyužíváno. Jaterní izoforma lokalizovaná na kanalikulárním pólu hepatocytu a ve výstelce žlučových cest je markerem cholestázy. Potřeba je také myslet např. na makrofosfatasémii, která může způsobit diagnostický nesoulad. Izoelektrickou fokusací lze však detekovat až 12 izoenzymů zastoupených v nejrůznějších orgánech, jako jsou plíce, cévy, ledviny, slezina, slinné žlázy, svaly, štítná žláza, pankreas, ovaria atd. Dokonce existují tři jaterní izoenzymy.
Referenční meze pro ALP se v jednotlivých zařízeních liší, např. ve VFN je to 0,76–2,15 µkat/l u mužů a 0,58–1,74 µkat/l u žen, ve FN Motol 0,66–2,20 µkat/l u mužů i žen od 15 do 60 let a 0,88–2,36 µkat/l nad 60 let věku, v IKEM je u mužů i žen hodnota 0,58–1,75 µkat/l.
ALP ale podle prof. Vítka nemusí znamenat jen závažný varovný signál, má i protektivní účinky, např. inaktivuje některé prozánětlivé působky, ovlivňuje střevní mikrobiom. ALP je ovlivňována potravou, pokud přijímáme příliš mnoho mastných kyselin s dlouhým řetězcem, dochází ke zvyšování intestinální ALP. Existují již desítky prací mapujících protektivní a terapeutické účinky ALP, většinou jde o experimentální práce na zvířatech, ale objevují se i práce pokročilejší, např. studie s pacienty s ulcerózní kolitidou (UC), kde bylo potvrzeno, že po aplikaci telecí ALP došlo u pacientů ke snížení aktivity UC, což potvrzuje protektivní účinky ALP. Ačkoli to v literatuře nebývá často zmiňováno, i ALP ovlivňuje celkovou mortalitu, včetně kardiovaskulární mortality, pro což dnes již existuje řada dat.
Gama glutamyltransferáza
GGT je přítomna v tkáních s exkretorickou nebo absorpční funkcí, je také v prostatě, i proto jsou refrakční meze u mužů vyšší než u žen, a v placentě, což vysvětluje vyšší aktivitu GGT u novorozenců. V játrech je také obsažena v mikrozomální frakci. GGT je důležitým markerem cholestázy, abúzu alkoholu a zvýšeného oxidačního stresu.
„Dnes známe nejméně sedm genů kódujících GGT, která má čtyři frakce (big, medium, small, free) a je produkována řadou orgánů a tkání, takže se vyskytuje např. v játrech, ledvinách, pankreatu, krevních destičkách, leukocytech, mléčné žláze, prostatě, mozku, placentě, tlustém střevu či štítné žláze. GGT je vedle zevních faktorů, jako jsou např. nemoci jater a jiných orgánů, dána i geneticky,“ vysvětlil prof Vítek a doplnil, že heritabilita aktivit GGT je z 50–70 procent a je sdílena s ALT/AST. „Tyto tři jaterní enzymy jsou tedy geneticky determinovány, což nám určuje i riziko dalších civilizačních onemocnění,“ dodal. Aktivita GGT závisí také na BMI (jedná se o marker viscerální adipozity), etnicitě, kouření a abúzu alkoholu. Referenční intervaly GGT jsou ve VFN u mužů nastaveny na hodnoty 0,14–0,84 µkat/l, u žen 0,14–0,68 µkat/l.
Při pohledu na prevalenci elevace jaterních enzymů v české populaci (Czech post‑MONICA study, 2015–2018) má hodnoty GGT zvýšené téměř třetina mužů (28,9 %) a skoro devět procent žen. Hodnoty ALT má zvýšené 9,7 procenta mužů a 1,8 procenta žen. Tři hlavní jaterní enzymy ALT/AST/GGT jsou pak zvýšeny u 32,6 procenta mužů a 9,7 procenta žen v ČR.
Jak potvrzuje řada prací, GGT ovlivňuje celkovou mortalitu, přičemž s vyššími hodnotami GGT riziko narůstá. Osoby s vysokou aktivitou GGT mají téměř 2,5krát vyšší mortalitu v porovnání s těmi, kdo mají aktivitu GGT nízkou. Zároveň je GGT asociována s vyšším výskytem vaskulárních příhod, a to nezávisle na abúzu alkoholu. Je zde také vyšší relativní riziko vzniku DM2. V jedné klinické studii měli jedinci s nejvyšší aktivitou GGT o 34 procent vyšší riziko rozvoje DM2 v porovnání s těmi ve spodním tercilu. GGT se také vyskytuje v krevních destičkách, kde má na starosti konverzi leukotrienu C4 na D4 a moduluje dostupnost NO v destičkách.
Aktivita GGT se zvyšuje u nemocí spojených s hyperaktivací a konsumpcí destiček (AIM, DM2, hyperlipoproteinémie, ICHDK). „GGT je také přítomna v ateromatózních plátech, částečně vlivem akumulovaných krevních destiček, ale i pěnových buněk, pochází tedy také z makrofágů. GGT zde oxiduje LDL hydrolýzou GSH na cysteinylglycin, který redukuje trojmocné železo na dvojmocné a spouští reakce spojené s oxidací, což akceleruje proces aterosklerózy,“ vysvětlil prof. Vítek.
Dnes již víme, že s elevací GGT je spojena řada dalších nemocí, jako arteriální hypertenze, atriální fibrilace, chronické srdeční selhání, dyslipidémie, CHOPN, chronické renální selhání, kostní nemoc, demence, Alzheimerova nemoc, epilepsie nebo intrakraniální tumory. Aktivita GGT je také asociována se zvýšeným rizikem nádorových onemocnění, s chronickou pankreatitidou a rizikem karcinomu pankreatu.
Jak tedy aktivity jaterních enzymů snížit? Důležitá jsou i zde režimová opatření, mezi něž patří i zdravá dieta. Některé potraviny totiž mohou do značné míry ovlivňovat aktivitu jaterních enzymů. O kávě, která byla ještě v 80. letech kladena naroveň s cigaretami, dnes víme, že působí významně protektivně a snižuje aktivitu GGT. Vesměs pozitivně působí i zelený čaj, průběh NAFLD zlepšuje zelená listová zelenina, luštěniny, vláknina nebo česnek. Benefit užívání omega‑3 mastných kyselin byl prokázán opakovaně. Jejich bohatým zdrojem jsou slunečnicová semínka nebo ořechy, které pomáhají aktivity jaterních enzymů také snižovat. Prospěšný je i kurkumin, který má vliv i na snižování zvýšeného oxidačního stresu. Své místo samozřejmě mají i farmakologické přístupy, látek, které snižují aktivitu jaterních enzymů, je dnes řada. K těm běžně používaným v klinické praxi patří UDCA, která snižuje aktivity ALT i GGT, což prokázala již práce z roku 1989. Účinnost léčby UDCA potvrdila i metaanalýza 20 klinických studií, kde UDCA snižovala aktivity ALT a GGT u NAFLD nebo u hepatitidy B a C.
„Jaterní enzymy nemusejí být vždy jen jaterního původu, k jejich distribuci dochází v téměř celém organismu. Aktivity těchto enzymů v běžné populaci jsou významným markerem NAFLD/NASH a současně i signifikantními prediktory kardiovaskulární i celkové morbidity a mortality. Prevalence elevace jaterních enzymů je v české populaci vysoká a je velice žádoucí snižovat jejich aktivitu jak režimovými opatřeními, tak i farmakologicky,“ uzavřel prof. Vítek.
K VĚCI...
Co je dobré vědět
Kyselina ursodeoxycholová (UDCA):
- v databázi Pubmed bylo publikováno přes 200 prací o UDCA v souvislosti s NAFLD,
- UDCA signifikantně snižuje ALT, ALP, GGT a histologický stupeň steatózy u pacientů s NASH,
- signifikantně snižuje LDL cholesterol,
- působí protizánětlivě, antioxidativně, antiapoptoticky, optimalizuje transport žlučových kyselin v hepatocytu,
- např. jedna z publikovaných prací z klinické praxe uvádí, že několikaměsíční intervence pomocí UDCA u nemocných s jaterní cirhózou snížila intimo‑mediální tloušťku karotických tepen, a vedla dokonce k regresi aterosklerotických plátů.