Léčba závislosti na tabáku u pacientů se zvýšeným a velmi vysokým kardiovaskulárním rizikem
Souhrn
Přestat kouřit je jednou z nejdůležitějších intervencí v rámci primární i sekundární prevence kardiovaskulárních onemocnění. Kromě diagnóz závislost na tabáku nebo užívání tabáku je významná i expozice pasivnímu kouření, která by v případě pacienta po kardiovaskulární příhodě měla být nulová. I přes motivaci však po roce kouří poměrně vysoké procento kardiaků. Proto je zásadní pacientům standardně poskytovat intervenci ve smyslu jasného doporučení přestat kouřit, podpory v průběhu odvykání a prevence relapsu formou psychobehaviorální terapie a farmakoterapie na potlačení abstinenčních příznaků. Ve třech kasuistikách přinášíme bližší pohled na léčbu závislosti na tabáku u pacientů se zvýšeným nebo velmi vysokým kardiovaskulárním rizikem. (Kap Kardiol 2021; 13: 32–35)
Klíčová slova
prevalence kouření • závislost na tabáku • kardiovaskulární onemocnění • rizikové faktory • léčba • sekundární prevence
Úvod
Nulová expozice tabákovému kouři po kardiovaskulární příhodě je velmi účinnou sekundární prevencí a jednou z nejúčinnějších intervencí, které vedou k rychlému a významnému snížení kardiovaskulárního (KV) rizika. Diagnózu závislosti na tabáku (kód diagnózy dle 10. revize Mezinárodní klasifikace nemocí F17.2) nebo užívání tabáku (Z72.0) má čtvrtina české populace (29,2 % mužů a 20,7 % žen ve věku 15 a více let denně nebo příležitostně kouří).1 Pro KV riziko je významná i diagnóza expozice pasivnímu kouření (Z58.7). Podle tabulek SCORE je desetileté riziko fatální KV příhody u kuřáků přibližně dvojnásobné, u kuřáků mladších 50 let dokonce pětkrát vyšší než u nekuřáků.2
Po KV příhodě není úplnou samozřejmostí, že pacient přestane kouřit, byť by měl být silně motivovaný. To funguje většinou v prvních dnech, ale po čase (asi za rok) se ke kouření vrací zhruba polovina kuřáků i po prodělané KV příhodě, až pětina či třetina dokonce i po transplantaci srdce.3,4
Ve studii EUROASPIRE III byla u účastníků 30% prevalence kouření až do doby koronární události, za 1,5 roku přestala kouřit polovina z nich. Tato studie také ukázala, že léčba závislosti na tabáku založená na důkazech byla nedostatečně využívána.5 To platí zejména v ČR, kde sice existuje více než 40 center pro závislé na tabáku, která nabízejí intenzivní léčbu závislosti na tabáku, ale celkově mají velmi omezenou kapacitu. V základním schématu je podstatná vstupní intervence po screeningové návštěvě – zabere zhruba dvě hodiny (viz bližší popis na https://www.slzt.cz/struktura‑intervence). Následují kontrolní návštěvy, pacienti jsou sledováni rok ode dne, kdy přestali kouřit, nebo rok od screeningové návštěvy (podrobně viz Informace pro pacienty pod mapkou zde: https://www.slzt.cz/centra‑lecby).
V následujících třech kasuistikách jsou představeni pacienti Centra pro závislé na tabáku III. interní kliniky 1. LF UK a VFN v Praze (dále Centrum) se zaměřením na KV riziko.
Kasuistika 1
Muž, nar. 1981, kuřák 20 cigaret/den, s anamnézou erektilní dysfunkce trvající šest let, jeden rok v péči urologické ambulance, se dostavil k léčbě závislosti na tabáku do Centra v únoru 2020. Motivací přestat kouřit bylo pokračování v léčbě na urologii, která byla ze strany ošetřujícího lékaře podmíněna právě zanecháním kouření. Pacient měl vstupně hodnotu krevního tlaku (TK) 143/89 mm Hg, index tělesné hmotnosti (BMI) v normě a negativní rodinnou anamnézu (RA) stran kardiovaskulárního onemocnění (KVO). V laboratorních odběrech z roku 2019 byla hypertriglyceridemie. Registrován u praktického lékaře není, na pravidelné kontroly nikam nedochází.
V interní ambulanci, kde byl následně vyšetřen, byla zachycena smíšená dyslipidemie (LDL 4,55 mmol/l, TG 2,89 mmol/l) a na základě ambulantní 24hodinové monitorace krevního tlaku bylo doporučeno zahájit antihypertenzní medikaci v nízké dávce. Pacient má SCORE 2 %, tj. střední KV riziko.
Kuřácká anamnéza: Pacient kouří pravidelně od 13 let 20–30 cigaret/den. Nejdéle vydržel nekouřit jeden rok. Oxid uhelnatý ve vydechovaném vzduchu (CO) neměřen vzhledem k epidemické situaci v roce 2020, Beckova škála příznaků deprese (BDI) 35, tj. silné depresivní příznaky, Fagerströmův test závislosti na cigaretách (FTCD) 8 bodů z desetibodové škály, tj. vysoká fyzická závislost.
Průběh léčby: Na doporučení byl pacient vzhledem k vyjádřeným depresivním příznakům dle testu BDI vyšetřen v psychiatrické ambulanci, kde byla poskytnuta psychoterapie bez nutnosti zahajovat farmakologickou léčbu. Pacient přestal po vstupní návštěvě v Centru na jaře 2020 kouřit, užíval vareniclin, ale po měsíci zrelaboval, když mu lék došel a do Centra se neobjednal kvůli epidemické situaci. V prosinci 2020 začal znovu docházet do Centra a s podporou vareniclinu se mu opět podařilo přestat kouřit. Při poslední kontrole nekouřil pacient dva měsíce, doporučeno pokračovat v užívání vareniclinu alespoň tři měsíce. Pro chuť na cigaretu, která se objevuje několikrát denně, používá 2–3× denně nikotinové pastilky 2 mg.
Komentář: Kombinace vareniclinu (parciálního agonisty nikotinových dopaminergních receptorů α4β2) s náhradní terapií nikotinem (NTN) je možná. Řadě pacientů tak umožňuje zmírňovat abstinenční příznaky.6 Relaps je častý, zejména při vysazení medikace, kterou doporučujeme užívat 3–6 měsíců, případně i déle.
Kasuistika 2
Muž, nar. 1951, kuřák, s mnohočetným aterosklerotickým postižením (ischemická choroba srdeční – ICHS, ischemická choroba dolních končetin – ICHDK, karotická ateroskleróza), po náhradě aortální chlopně bioprotézou, s arteriální hypertenzí, diabetes mellitus 2. typu, dyslipidemií.
Pacient užívá bisoprolol 5 mg tbl. 1-0-0, perindopril/indapamid 10/2,5 mg tbl. 1-0-0, amlodipin 10 mg tbl. 1-0-0, atorvastatin 20 mg tbl. 0-0-1, kyselinu acetylsalicylovou 100 mg tbl. 1-0-0, clopidogrel 75 mg tbl. 1-0-0 (vzhledem k rizikovému profilu při dobré toleranci duální protidestičkové léčby trvale), metformin 850 mg tbl. 1-0-0, linagliptin 5 mg tbl. 1-0-0, Lantus s.c. dle diabetologa. Pacient je normotenzní, BMI 28,7 kg/m2, poslední hodnota LDL cholesterolu byla 1,9 mmol/l. Ošetřujícím kardiologem byl odeslán do Centra. Motivací pacienta přestat kouřit byl plánovaný opakovaný výkon na tepnách dolních končetin (aplikace stentu).
Kuřácká anamnéza: Pacient kouří pravidelně od 16 let, cca 15 balených cigaret/den. Nejdéle vydržel nekouřit 72 dnů po úraze. V minulosti vyzkoušel jedenkrát elektronickou cigaretu (EC). Vzhledem k epidemické situaci v roce 2020 CO ve vydechovaném vzduchu neměřen, BDI 11, tj. mírné depresivní příznaky, FTCD 5 bodů z 10bodové škály, tj. vysoká fyzická závislost.
Průběh léčby: Pacientovi byla poskytnuta intenzivní dvouhodinová psychobehaviorální intervence a byla zahájena farmakoterapie vareniclinem. Při poslední kontrole pacient nekouří půl roku, po třech měsících snížil užívání vareniclinu 1 mg z dávkování 1‑0‑1 na 1‑0‑0. Chuť na cigaretu nemá, obává se ale otevření restaurací. Doporučeno užívat vareniclin do dobrání, tj. ještě cca 3–4 týdny s následnou kontrolou v Centru. Ošetřující kardiolog pacienta v závěru své zprávy píše: Intenzivní prevence aterosklerózy – chválím zanechání kouření – skvělý úspěch!
Komentář: Doba užívání farmakoterapie je doporučena minimálně tři měsíce, protože po tuto dobu bývají vyjádřeny abstinenční příznaky, přičemž úspěšnost léčby je vyšší, pokud léčba trvá 6–9 měsíců.7
Kasuistika 3
Muž, nar. 1972, kuřák, ICHS, stav po prvním infarktu myokardu (IM) ve 37 letech (2009), stav po IM bez elevace ST úseku 2019, ICHDK, arteriální hypertenze, smíšená dyslipidemie, vertebrogenní algický syndrom, úzkostná porucha s panickými atakami, která se projevila po IM v roce 2009. Pozitivní RA: otec měl první IM v 51 letech.
Pacient užívá ramipril 5 mg tbl. 1-0-0, metoprolol 25 mg tbl. 0-0-1, kyselinu acetylsalicylovou 100 mg tbl. 1-0-0, rosuvastatin 10 mg tbl. 0-0-1, ticagrelor 90 mg tbl. 1-0-1, citalopram 10 mg tbl. 1-0-0.
Pacient je normotenzní, BMI 30,3 kg/m2, obvod pasu 103 cm, poslední hodnota LDL cholesterolu byla 2,26 mmol/l, TG 3,21 mmol/l. V plánu je posílení léčby dyslipidemie.
Kuřácká anamnéza: Pacient kouří pravidelně od 17 let 15–20 cigaret/den. Nejdéle vydržel nekouřit 13 měsíců. Po infarktu myokardu pacient snížil kouření z 20 cigaret/den na 10 denně. V minulosti zkoušel EC nepodobné cigaretě – kontejner. Z testů měl BDI 16, tj. mírně vyjádřené depresivní příznaky, FTCD 3 body z 10bodové škály, tj. střední fyzickou závislost na cigaretách.
Průběh léčby: Svou první návštěvu Centra absolvoval pacient 14. den své abstinence s přáním dlouhodobé psychické podpory. Udává, že v prvním týdnu po zanechání kouření byly výrazně vyjádřeny abstinenční příznaky, nyní po dvou týdnech jsou již mírnější – chuť na cigaretu cítí cca pětkrát denně krátkodobou, je ale zvýšeně úzkostný, hůře spí a má vyšší chuť k jídlu. Farmakoterapii ke snížení abstinenčních příznaků nepoužívá. Typické kuřácké situace pro něj představují zejména stres a práce, je poměrně dost motivován a věří si, že zvládne nekouřit jen s pomocí nikotinových pastilek užívaných nepravidelně při potřebě (tzv. SOS režim). Na kontrole po třech týdnech pacient nekouří, abstinenční příznaky jsou snesitelné, nikotinové pastilky měl v úvodu potřebu užívat pětkrát denně, poslední dobou spíše třikrát denně. Občas využívá i mobilní aplikaci. Dokázal by si představit, že by si ve velkém stresu zapálil, ale je silně motivován nekouřit.
Celkově pacient užíval nikotinové pastilky o síle 4 mg po 4 měsíce. Po devíti měsících nekouření abstinenci třikrát porušil (laps = „uklouznutí“ – vykouřil vždy necelou jednu cigaretu), uvědomil si ale, že takto by jednoduše zrelaboval, zahájil proto opět užívání nikotinových pastilek 4 mg (½ ks 1–2× denně), je rád, že se mu daří nekouřit. Po roce nekouření stále ještě občas užívá nikotinové pastilky síly 4 mg, celkově se cítí dobře.
Komentář: Zhruba 5 % pacientů užívá perorální formy nikotinu déle než rok. Je třeba podpořit abstinenci libovolně dlouho.8
Diskuse
Studie EUROASPIRE V ukázala, že v době pohovoru kouřilo 19 % pacientů s KVO, 55 % pacientů, kteří kouřili během měsíce před koronární událostí, kouřilo i v čase pohovoru. Ačkoli 85 % pokračujících kuřáků byla nabídnuta profesionální pomoc přestat kouřit, pouze 23 % se o to pokusilo a jen malá část (5 %) se léčila na specializovaném pracovišti pro odvykání kouření. Náhradní terapie nikotinem, bupropion a vareniclin, byly předepsány menšině: 7 %, 1 %, resp. 2 % pacientů.9 Ještě za hospitalizace by mělo být zváženo zahájení farmakoterapie náhradní terapií nikotinem, následovanou vareniclinem nebo bupropionem po propuštění. Farmakoterapie snižující abstinenční příznaky je účinná, bezpečná a spojená s významnou redukcí re‑hospitalizací a úmrtnosti ze všech příčin.10,11
Vysoká prevalence rizikového faktoru kouření byla popsána i v české observační prospektivní studii LipitenCliDec, kde kouřilo 29 % pacientů s nekontrolovanou arteriální hypertenzí a dyslipidemií.12
U pacientů, kteří nejsou schopni přestat kouřit ani přes poskytnutí intenzivní léčby nebo tuto léčbu nechtějí, je namístě zvážit možnost užívání nikotinu s nižším rizikem, tedy bez spalování. Dle Public Health England představuje vapování elektronických cigaret 95% snížení zdravotního rizika v porovnání s kouřením.13 Pokud jde o KV vliv nikotinu, týká se především srdečního rytmu v souvislosti se sympatomimetickým účinkem, ale vliv NTN na velké KV příhody (IM, cévní mozkovou příhodu) nebyl prokázán.14
Riziko rozvoje KVO zvyšuje i kouření pasivní, a to velmi podobnou měrou jako kouření aktivní (80–90% riziko aktivního kouření). U pacientů s KVO je proto důležité sledovat a dokumentovat také diagnózu expozice tabákovému kouři, tedy zda je pacient v domácím nebo pracovním prostředí vystaven pasivnímu kouření.
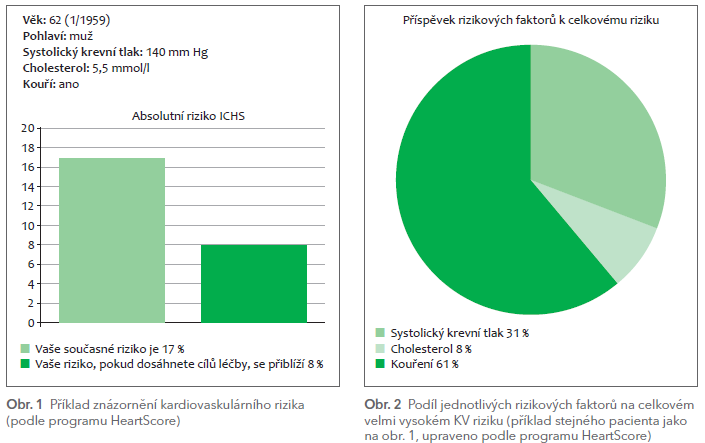
Při vysvětlování míry KV rizika konkrétnímu pacientovi může být kromě stanovení rozdílu mezi biologickým a vaskulárním věkem velmi užitečné ukázat pacientovi i podíl jeho jednotlivých rizikových faktorů na zvýšeném KV riziku (program HeartScore, viz modelový pacient na obr. 1 a 2).15
Závěr
Je standardem každému pacientovi, těm s KV rizikem však zejména, poskytnout krátkou intervenci, tj. zeptat se a zdokumentovat kouření/užívání tabáku, uvést mezi diagnózami závislost na tabáku (F17.2) nebo užívání tabáku (Z72.0) a v závěru lékařské zprávy zmínit doporučení přestat kouřit s tím, jaká pomoc byla nabídnuta (informační leták, objednání do Centra pro závislé na tabáku či poradenského centra v lékárně, použití mobilní aplikace či telefonní linky – předání kontaktů – viz web Společnosti pro léčbu závislosti na tabáku www.slzt.cz).
Podpořeno projektem PROGRES Q25/LF1.
Literatura
1. Csémy L, Dvořáková Z, Fialová A, et al. Užívání tabáku a alkoholu v České republice 2019. Státní zdravotní ústav, 2020. [online] http://www.szu.cz/uploads/documents/szu/aktual/Zprava_o_uzivani_tabaku_a_alkoholu_v_Ceske_republice.pdf
2. Perk J, De Backer G, Gohlke H, et al. European guidelines on cardiovascular disease prevention in clinical practice (version 2012). Eur Heart J 2012;33:1635–1701. [online] https://doi.org/10.1093/eurheartj/ehs092
3. Botha P, Peaston R, White K, et al. Smoking after cardiac transplantation. Am J Transplant 2008;8:866–871. [online] https://pubmed.ncbi.nlm.nih.gov/18324978/
4. Hofmann P, Benden C, Kohler M, Schuurmans MM. Smoking resumption after heart or lung transplantation: a systematic review and suggestions for screening and management. J Thorac Dis 2018;10:4609–4618. [online] https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6106037/
5. Kotseva K, Wood D, De Backer G, et al.; EUROASPIRE Study Group. Cardiovascular prevention guidelines in daily practice: a 104 comparison of EUROASPIRE I, II, and III surveys in eight European countries. Lancet 2009;373:929–940.
6. Chang PH, Chiang CH, Ho WC, et al. Combination therapy of varenicline with nicotine replacement therapy is better than varenicline alone: a systematic review and meta‑analysis of randomized controlled trials. BMC Public Health 2015;15:689. [online] https://doi.org/10.1186/s12889‑015‑2055‑0
7. Králíková E. Závislost na tabáku – opomíjené téma u jinak závislých. AT KONFERENCE 2013. XIX. celostátní konference Společnosti pro návykové nemoci ČLS JEP a 52. celostátní konference AT sekce Psychiatrické společnosti ČLS JEP. (PowerPoint prezentace)
8. Shahab L, Dobbie F, Hiscock R, et al. Prevalence and impact of long‑term use of nicotine replacement therapy in UK Stop‑Smoking Services: findings from the ELONS study. Nicotine Tob Res 2018;20:81–88. [online] https://doi.org/10.1093/ntr/ntw258
9. Kotseva K, De Backer G, De Bacquer D, et al. EUROASPIRE Investigators. Lifestyle and impact on cardiovascular risk factor control in coronary patients across 27 countries: results from the European Society of Cardiology ESC‑EORP EUROASPIRE V registry. Eur J Prev Cardiol 2019;26:824–835.
10. Cahill K, Stevens S, Perera R, Lancaster T. Pharmacological interventions for smoking cessation: an overview and network meta‑analysis. Cochrane Database Syst Rev 2013;(5):CD009329. doi: 10.1002/14651858.CD009329.pub2.
11. Thomas D, Abramson MJ, Bonevski B, George J. System change interventions for smoking cessation. Cochrane Database Syst Rev 2017;2(2):CD010742. doi: 10.1002/14651858.CD010742.pub2.
12. Šatný M, Tůmová E, Vrablík M, et al. Studie LipitenCliDec – profil pacientů s nekontrolovanou arteriální hypertenzí a/nebo dyslipidemií v primární péči v Česku: výsledky 2. fáze. AtheroRev 2020;5:117–123.
13. Public Health England. E‑cigarettes around 95% less harmful than tobacco estimates landmark review. Press release. 2015. [online] https://www.gov.uk/government/news/e‑cigarettes‑around‑95‑less‑harmful‑than‑tobacco‑estimates‑landmark‑review
14. Benowitz NL, Fraiman JB. Cardiovascular effects of electronic cigarettes. Nat Rev Cardiol 2017;14:447–456.
15. HeartScore, The interactive tool for predicting and managing the risk of heart attack and stroke. [online] http:www.heartscore.org
Zdroj: MT