Komplexní pohled na spironolakton v léčbě rezistentní hypertenze
Rezistentní hypertenze je definována jako krevní tlak 140/90 mm Hg nebo více, který se nedaří snížit pomocí trojkombinace antihypertenziv včetně diuretika. Evropská doporučení ESC/ESH z roku 2018 etablovala spironolakton jako čtvrtý lék do kombinace, určený právě pro pacienty s rezistentní hypertenzí. V Česku žije až 120 000 pacientů s touto diagnózou, pro něž by byl spironolakton vhodný, a ačkoli mezi lety 2019 až 2020 vzrostl počet osob léčených spironolaktonem, jedná se stále o nedostatečně využívaný léčebný krok.
Rezistentní hypertenze je vymezena jako vysoký krevní tlak 140/90 mm Hg nebo více, přetrvávající navzdory intenzifikované antihypertenzní terapii (tři antihypertenziva, z toho jedno diuretikum). „Při diagnostikování rezistentní hypertenze je vždy třeba vyloučit pseudorezistenci, protože víme, že v klinické praxi stále máme problémy se správnou technikou měření krevního tlaku v ordinaci a s terapeutickou inercií, která způsobuje, že léčbu nezahajujeme včas nebo ji dostatečně neintenzifikujeme,“ zdůraznil prof. MUDr. Miroslav Souček, CSc., z II. interní kliniky FN u svaté Anny v Brně, který se tématu rezistentní hypertenze a léčby spironolaktonem podrobněji věnoval na nedávno skončeném XXXVIII. konferenci České společnosti pro hypertenzi (ČSH) v Českém Krumlově. Doplnil, že důležité je samozřejmě také vyloučení sekundární hypertenze, která může být způsobena řadou onemocnění, z nichž první místo zaujímá primární hyperaldosteronismus.
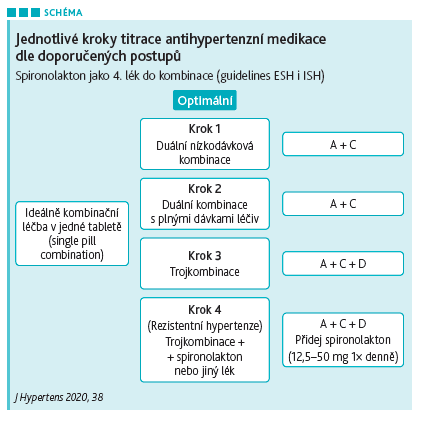
Nepodkročitelná kombinace
Jak připomenul prof. Souček, pacient by měl být při těžké či rezistentní hypertenzi vždy léčen blokátorem RAAS (inhibitorem ACE nebo sartanem), blokátorem kalciových kanálů a diuretikem. Čtvrtým lékem do kombinace je právě spironolakton (viz schéma), v České republice jej potřebuje odhadem 15 až 20 procent hypertoniků. Podle ČSH by měl být spironolakton užíván v dávce 12,5 až 25 mg, které jsou považovány za dostatečně účinné, ačkoli v mezinárodních doporučeních se lze setkat i s dávkou 50 mg.
Spironolakton má komplexní mechanismus účinku: inhibuje mineralokortikoidní receptory pro aldosteron (plní zde roli kompetitivního antagonisty) a působí v buňkách distálního tubulu, kde díky němu dochází k uzavření natriových kanálů, a tím k poklesu intracelulární koncentrace sodíku. Snížená koncentrace sodíku následně vede ke snížení aktivity protonové pumpy, dochází k omezení vstupu kalia z intersticia do buňky a jeho následnému výstupu do tubulární tekutiny. Výsledným efektem je zvýšené vylučování vody, Na+ a CI– při současné retenci K+ a H+. Zvýšená exkrece vody zajišťuje diuretický a antihypertenzní efekt spironolaktonu.
Jak doplnil prof. Souček, spironolakton má své místo nejen při léčbě rezistentní hypertenze, ale i při léčbě primárního hyperaldosteronismu nebo srdečního selhání, zejména se sníženou ejekční frakcí.
Důkazy pro spironolakton
O výrazném efektu spironolaktonu poprvé přinesla svědectví studie ASCOT, v níž byl spironolakton (či moxonidin) podáván jako čtvrtý lék do kombinace. Ukázalo se, že léčba vede k významnému snížení krevního tlaku (systolického o 20 a diastolického o 9,5 mm Hg).
Pozdější práce, česká studie ASPIRANT‑EXT (Václavík et al., Medicine Baltimore 2014) srovnávala spironolakton s placebem a ukázala, že aktivní léčba vedla u pacientů s rezistentní hypertenzí k signifikantnímu poklesu systolického i diastolického krevního tlaku. Cíle, tedy poklesu systolického krevního tlaku o 14 mm Hg během osmi týdnů terapie, dosáhlo 73 procent pacientů na spironolaktonu a 41 procent pacientů na placebu. „Hlavní prací, která posunula spironolakton do léčby hypertenze a zajistila mu místo v doporučených postupech, byla studie PATHWAY‑2,“ řekl prof. Souček. Studie PATHWAY‑2 (Widimsky et al., Vnitr Lek 2015) randomizovala 335 pacientů s rezistentní hypertenzí (již léčených podle doporučení), kteří postupně dostávali 12 týdnů spironolakton (v dávce 25–50 mg), bisoprolol (v dávce 5–10 mg), doxazosin (v dávce 4–8 mg s modifikovaným uvolňováním) a placebo. Výsledky ukázaly, že spironolakton snížil domácí systolický krevní tlak o 8,7 mm Hg více než placebo (< 0,001), o 4,3 mm Hg více než bisoprolol/doxazosin (< 0,001), o 4,0 mm Hg více než doxazosin (< 0,001) a o 4,5 mm Hg více než bisoprolol. Na konci studie by bylo pouze 15 pacientů považovaných za způsobilé pro účast ve studiích renální denervace u nekontrolované hypertenze.
Častější monitoring nutný
Spironolakton je znám i nežádoucími účinky, které jsou závislé na použité dávce. U mužů se může jednat o diskomfort na hrudníku, gynekomastii, poruchy potence, u žen o mastodynii, virilizaci, poruchy menstruačního cyklu, u obou pohlaví dále o hyperkalémii, zvýšení kreatininu a hypotenzi. Většina pacientů v ČR (85 %) užívá dávku 25 mg, která je spojena s významným antihypertenzním účinkem a je velmi dobře tolerována. Prof. Souček zdůraznil, že při léčbě spironolaktonem je nutné častější monitorování mineralogramu a renálních funkcí. V případě intolerance je možné pacientům podat eplerenon (inhibitor aldosteronu) nebo amilorid (kalium šetřící diuretikum). Pro spironolaktonový léčebný režim u pacientů s rezistentní hypertenzí a renální insuficiencí sice není dostatek dat z randomizovaných klinických studií, ale v doporučeních ESC/EAS z roku 2018 byla vymezena hlavní pravidla: při eGFR 45 ml/min/1,73 m2 nebo více a sérové koncentraci kalia 4,5 mmol/l nebo méně je možné zahájit léčbu spironolaktonem v dávce 25 až 50 mg jednou denně a nutná je časná kotrola eGFR a mineralogramu (a následné kontroly téhož nejméně 1× ročně).
Profesor Souček ve svém sdělení pro úplnost nahlédl i za obzor čtvrtého léku do kombinace a zmínil centrálně působící antihypertenziva (CA) při léčbě rezistentní hypertenze. CA je možné volit jako pátý lék do kombinace. „Tato léková skupina byla hojně využívána hlavně v minulosti, a to kvůli absenci jiné léčby. V současnosti se od nich spíše odkláníme kvůli jejich menší účinnosti a horší snášenlivosti, která se projevuje nežádoucími účinky, jako je úzkost, deprese, sucho v ústech a malátnost. Chybějí nám navíc velké studie zaměřené na jejich vliv na kardiovaskulární morbiditu a mortalitu,“ shrnul prof. Souček.
Obavy z hypokalémie při kombinační léčbě hypertenze
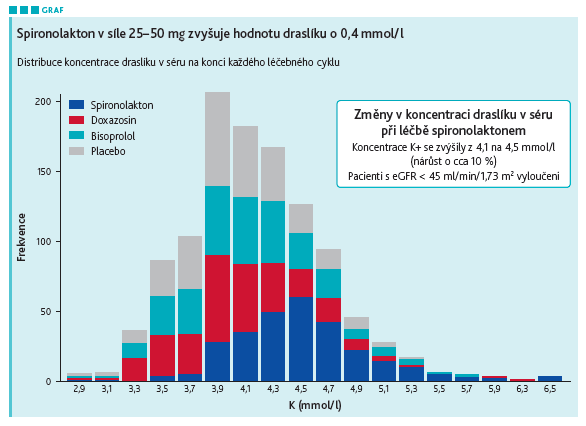
„Na riziko hypokalémie je při kombinační léčbě hypertenze třeba myslet pokaždé. Výkyvy v koncentracích kalia zvyšují celkovou morbiditu a mortalitu,“ upozornil prof. Souček a připomněl výsledky dánské studie (Krogager et al., 2020), která u 11 898 pacientů léčených minimálně dvěma antihypertenzivy zkoumala riziko výskytu hypokalémie u různých kombinací antihypertenziv. Ukázala, že hypokalémie je u pacientů na kombinační léčbě častá, kumulativně narůstá v čase a vyšší pravděpodobnost je u kombinací blokátorů kalciových kanálů s thiazidovými diuretiky, betablokátorů s thiazidovými diuretiky a blokátorů kalciových kanálů s blokátory RAAS a thiazidovými diuretiky. „U spironolaktonu je potvrzen jen mírný vzestup kalia, v průměru o 0,4 mmol/l, jak ukázala i studie PATHWAY‑2,“ doplnil prof. Souček (viz graf).
Vymezení prostoru pro spironolakton
Podle dat SÚKL z roku 2020 je v České republice zhruba 120 000 osob s rezistentní hypertenzí vhodných k léčbě spironolaktonem. Verospironem, jako jediným zástupcem této skupiny léků, je v současnosti léčeno asi 55 000 pacientů, z toho je ale 70 až 80 procent léčeno v indikaci srdečního selhání. „Pacienti s rezistentní hypertenzí jsou tedy často léčeni jiným čtvrtým lékem, než je spironolakton, přitom spironolakton na čtvrté místo patří,“ okomentoval výsledky prof. Souček. Jak už bylo řečeno, jeho pozici stvrdila i poslední doporučení ESC/ESH pro léčbu hypertenze z roku 2018. Na druhou stranu lze pozorovat trend, daný zřejmě právě novými doporučeními, nárůstu počtu pacientů léčených spironolaktonem o přibližně 3 800, a to mezi lety 2019 až 2020 (IQVIA 2021).
„Spironolakton působí komplexně – má prolongovaný a silný antihypertenzní účinek již v nízkých dávkách 25 miligramů, a navíc má významné antifibrotické, antioxidační a antiproliferativní účinky. Je velmi efektivní u esenciální hypertenze jako čtvrtý lék do kombinace. V praxi je pacienty dobře snášen, vzestup kalia je jen mírný a při pravidelném monitoringu není třeba se této terapie obávat,“ uzavřel prof. Souček.