Zajímavosti z kongresu ESC 2021 v oblasti arteriální hypertenze

Ve dnech 27.–30. srpna 2021 se uskutečnil kongres Evropské kardiologické společnosti (ESC). Vzhledem k epidemiologické situaci v Evropě byl kongres pouze virtuální. Výběr nejzajímavějších novinek v oblasti arteriální hypertenze prezentovaných na kongresu přinášíme v následujícím článku.
Aktuální situace v léčbě arteriální hypertenze
Poslední Evropská doporučení pro léčbu arteriální hypertenze (AH) vydaná v roce 2018 doporučují u většiny pacientů začít terapii pomocí fixní dvojkombinace antihypertenziv. Autoři doporučení se domnívali, že nový, zjednodušený algoritmus léčby pozitivně ovlivní terapeutickou inercii lékařů a compliance pacientů a povede ke zlepšení kontroly AH. Nyní, tři roky od uveřejnění doporučení, nastal čas na hodnocení. Jakým způsobem ovlivnila poslední doporučení strategii léčby AH, analyzoval ve své prezentaci profesor Pathak. Podle analýzy preskripce se ve Francii způsob léčby AH mezi praktickými lékaři vůbec nezměnil. Stejně jako v roce 2018 je i v roce 2020 celých 40 procent pacientů s AH léčeno monoterapií. Dalším paradoxem je pozorování, že v rámci léčby AH stoupla preskripce centrálně působících antihypertenziv a betablokátorů. Přitom vzhledem k evidenci o redukci kardiovaskulárního rizika je podle doporučení preferována kombinace inhibitorů systému renin–angiotensin s blokátorem kalciových kanálů nebo diuretikem. Uvedená data ilustrují nesoulad mezi doporučeními expertů a reálnou klinickou praxí, který má dosah na kontrolu AH v populaci.
To, že tvrdošíjné lpění na zavedeném stereotypu léčby AH založeném na monoterapii má negativní vliv na kontrolu AH, dokazují i populační data z USA. Během posledních čtyř let se v USA snížila kontrola AH o 7,5 procenta. To znamená, že deset let pokroku v léčbě AH bylo rychle ztraceno. Jako hlavní důvod zhoršující se kontroly AH byl identifikován vzestup podílu pacientů léčených pomocí monoterapie, a to i přes stoupající prevalenci obezity a diabetu v populaci. Pokud tedy nezměníme náš postup léčby AH, lze očekávat, že i v ČR se kontrola AH nejenom nezlepší, ale bude se v následujících letech i zhoršovat.
Substituce kuchyňské soli
Randomizovaná studie Salt Substitute and Stroke Study (SSaSS) sledovala vliv redukce příjmu sodíku na kardiovaskulární riziko u osob po cévní mozkové příhodě nebo s nedostatečnou kontrolou krevního tlaku.1 V intervenční části studie probandi používali náhražku kuchyňské soli obsahující 25 procent KCl a 75 procent NaCl, v kontrolní skupině běžnou kuchyňskou sůl. Studie probíhala v 600 vesnicích na čínském venkově, přičemž polovina vesnic byla v intervenční a polovina v kontrolní skupině. Celkem se studie účastnilo 22 995 osob. V průběhu 4,7letého sledování redukce příjmu sodíku snížila riziko CMP o 14 procent, riziko kardiovaskulární příhody o 13 procent a riziko mortality o 12 procent.
Studie DECIDE‑Salt sledovala vliv restrikce nebo substituce soli na hodnoty krevního tlaku u osob v pečovatelských domovech. Jako náhražka soli byla použita směs obsahující 62,5 procenta NaCl, 25 procent KCl a 12,5 procenta dochucovadel. Použití náhražky soli signifikantně snížilo systolický tlak v průměru o 7,1 mm Hg. Překvapivě, restrikce příjmu soli na 60 procent výchozí hodnoty nevedla ke změně tlaku.
Obě uvedené studie naznačují, že použití náhražky kuchyňské soli může být široce dostupnou a levnou cestou snižování krevního tlaku a kardiovaskulárního rizika v populaci.
Vliv epidemie COVID‑19
V posledním období byla zdravotní péče celosvětově ovlivněna probíhající pandemií COVID‑19. Snižoval se nejenom počet plánovaných ambulantních kontrol, ale i akutních vyšetření. Z důvodu strachu z infekce klesl v Evropě počet hospitalizací pro infarkt myokardu o 40–50 procent, u hospitalizovaných se prodlužoval čas od symptomů do hospitalizace.2–4 Uvedené faktory vedly ke vzestupu úmrtnosti na komplikace infarktu myokardu. Důležitost kontroly kardiovaskulárních rizikových faktorů byla pacienty často bagatelizována, převažoval strach z nemoci COVID‑19.
Lockdown měl výrazný vliv i na životní styl. Přestože některé rizikové faktory AH, jako je délka spánku a snížení hlučnosti prostředí, se zlepšily, rozhodně převládl negativní vliv snížené fyzické aktivity, zvýšené konzumace alkoholu a polotovarů s obsahem soli, nižší příjem zeleniny a ovoce, zhoršení kvality spánku, rozvoj úzkostných poruch a deprese.5 Uvedené změny životního stylu negativně ovlivnily výskyt obezity a zhoršily kontrolu AH.
I výběr antihypertenzní terapie může mít vliv na průběh nemoci COVID‑19 u našich pacientů. To dokazuje analýza dat téměř 2 milionů osob z Francie léčených pro nekomplikovanou AH. Riziko hospitalizace a kombinovaného cílové ukazatele mechanické ventilace či úmrtí bylo nejnižší u osob užívajících inhibitory angiotensin konvertujícího enzymu (ACEi).6
Nová data o kombinační terapii arteriální hypertenze
Vzhledem k lepšímu antihypertenznímu účinku poslední evropská doporučení pro léčbu AH doporučují u většiny pacientů kombinační terapii minimálně dvou antihypertenziv. Donedávna ale chyběly důkazy o vlivu kombinační terapie na kardiovaskulární riziko. Nové poznatky v této oblasti přináší metaanalýza 93 randomizovaných studií, která analyzovala údaje 290 304 pacientů.7 Závěry studie dokazují, že terapie založená na kombinaci více antihypertenziv je spojena s nížším kardiovaskulárním rizikem než terapie založená na nižším počtu antihypertenziv. Dalším benefitem kombinace antihypertenziv je použití nižších dávek, což snižuje riziko nežádoucích účinků léčby a zlepšuje compliance k léčbě.
Důkazem účinnosti a bezpečnosti kombinační terapie je i randomizovaná studie QUARTET,8 která srovnávala terapii založenou na iniciální čtyřkombinaci antihypertenziv v malé dávce ve srovnání s iniciální monoterapií. Kombinační terapie vedla k většímu poklesu tlaku, lepší kontrole AH a vyžadovala méně často titraci dávky. Přitom výskyt nežádoucích účinků vyžadujících vysazení terapie se ve skupinách nelišil.
V poslední době přibývají data podporující použití fixní kombinace více antihypertenziv. V letošním roce publikovaný systematický přehled a metaanalýza shrnuje současné poznatky.9 Analýzou 44 studií autoři zjistili, že ve srovnání s volnou kombinací fixní kombinace stejných antihypertenziv zlepšuje adherenci a perzistenci k léčbě, snižuje riziko vysazení terapie a snižuje systolický tlak v průměru o 4 mm Hg a diastolický tlak o 1,5 mm Hg (viz obr. 1). Proto použití fixní kombinace antihypertenziv může zlepšit kontrolu tlaku.
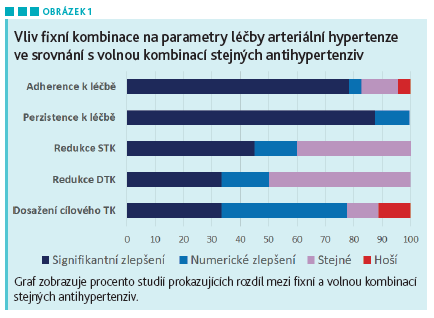
Tomuto trendu odpovídají i evropská doporučení pro léčbu arteriální hypertenze (AH) vydaná v roce 2018. ESC guidelines výslovně doporučují zahajování antihypertenzní léčby fixní dvojkombinací ACEi nebo blokátoru receptoru AT1 v kombinaci s blokátorem kalciových kanálů nebo diuretikem. Pokud dvojkombinační léčba nestačí ke kompenzaci, ve druhém kroku následuje trojkombinace těchto molekul, pokud možno ve fixní kombinaci.
Intenzivní kontrola arteriální hypertenze i u starších pacientů?
Poslední ewvropská doporučení pro léčbu arteriální hypertenze posunula cílovou hodnotu systolického krevního tlaku u osob nad 65 let na 130–139 mm Hg a u osob do 65 let na hodnoty kolem 130 mm Hg. To, jestli i starší pacienti mají benefit z intenzivní kontroly tlaku, sledovala studie STEP. V rámci studie byli pacienti ve věku 60–80 let randomizováni do skupiny s intenzivní kontrolou tlaku (systolický tlak v rozmezí 110–130 mm Hg) nebo standardní kontrolou tlaku (systolický tlak v rozmezí 130–150 mm Hg). Průměrný systolický tlak v prvním roce studie byl 127,5 mm Hg v intenzivní skupině a 135,3 mm Hg ve standardní skupině. V průběhu 3,34letého sledování bylo riziko primárního kombinovaného cílového ukazatele (cévní mozková příhoda, akutní koronární syndrom, dekompenzace srdečního selhání, koronární revaskularizace, fibrilace síní nebo úmrtí z kardiovaskulárních příčin) u pacientů ve skupině s intenzivní kontrolou tlaku o 26 procent nižší. Přitom intenzivní snižování TK bylo z hlediska nežádoucích účinků bezpečné. Je proto možné, že i u starších pacientů se v budoucnu posuneme k nižším cílovým hodnotám.
Dlouhodobý efekt kombinace perindopril–amlodipin
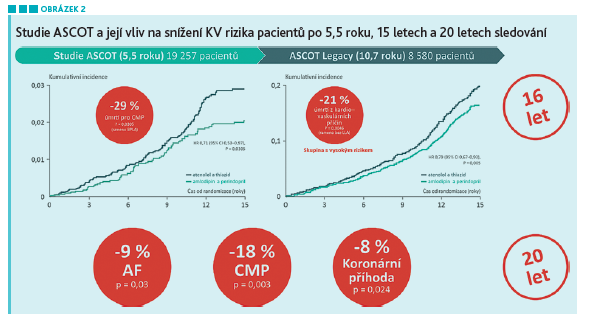
Většina studií zabývajících se farmakoterapií AH je krátkodobá. Naše pacienty s AH ale léčíme několik desítek let. Proto jsou informace o dlouhodobém efektu a bezpečnosti antihypertenzní terapie pro klinickou praxi velice důležité. Studie ASCOT je evergreenem kardiovaskulární prevence. V rámci antihypertenzní části studie porovnávala léčbu založenou na podávání amlodipinu, v případě potřeby doplněného perindoprilem, a terapii založenou na atenololu, případně v kombinaci s thiazidem. V průběhu 5,5 roku studie byl průměrný systolický tlak nižší o 1,7 mm Hg u pacientů léčených kombinací amlodipin–perindopril. I téměř 15 let po ukončení studie ASCOT přetrvává mezi skupinami rozdíl v kardiovaskulárním riziku. Podle recentního 20letého sledování10 osoby léčené kombinací amlodipin–perindopril mají pořád nižší výskyt cévní mozkové příhody, ischemické choroby srdeční, kardiovaskulárních příhod a fibrilace síní. Tento přetrvávající efekt léčby lze vysvětlit nižší variabilitou krevního tlaku při použití kombinace amlodipin–perindopril.11 Výsledky studie ASCOT‑LEGACY zdůrazňují důležitost správného načasování a výběru antihypertenzní terapie (viz obr. 2). Zpoždění v terapii a nesprávný výběr terapie už nikdy nemusíme dohnat.
MUDr. Peter Wohlfahrt, Ph.D.,
Centrum kardiovaskulární prevence 1. LF UK a FTN, Pracoviště preventivní kardiologie IKEM, lékařská fakulta Univerzity Karlovy
Reference
1. Neal B, Wu Y, Feng X, et al. Effect of Salt Substitution on Cardiovascular Events and Death. N Engl J Med. 2021;385(12):1067–1077. doi: 10.1056/NEJMoa2105675.
2. Mafham MM, Spata E, Goldacre R, et al. COVID‑19 pandemic and admission rates for and management of acute coronary syndromes in England. Lancet. 2020;396(10248):381–389. doi: 10.1016/S0140‑6736(20)31356‑8.
3. Pessoa‑Amorim G, Camm CF, Gajendragadkar P, et al. Admission of patients with STEMI since the outbreak of the COVID‑19 pandemic: a survey by the European Society of Cardiology. Eur Heart J Qual Care Clin Outcomes. 2020;6(3):210–216. doi: 10.1093/ehjqcco/qcaa046.
4. De Rosa S, Spaccarotella C, Basso C, et al. Reduction of hospitalizations for myocardial infarction in Italy in the COVID‑19 era. Eur Heart J. 2020;41(22):2083–2088. doi: 10.1093/eurheartj/ehaa409.
5. Kreutz R, Dobrowolski P, Prejbisz A, et al. Lifestyle, psychological, socioeconomic and environmental factors and their impact on hypertension during the coronavirus disease 2019 pandemic. J Hypertens. 2021;39(6):1077–1089. doi: 10.1097/HJH.0000000000002770.
6. Semenzato L, Botton J, Drouin J, et al. Antihypertensive Drugs and COVID‑19 Risk: A Cohort Study of 2 Million Hypertensive Patients. Hypertension. 2021;77(3):833–842. doi: 10.1161/HYPERTENSIONAHA.120.16314.
7. Thomopoulos C, Bazoukis G, Grassi G, Tsioufis C, Mancia G. Monotherapy vs combination treatments of different complexity: a meta‑analysis of blood pressure lowering randomized outcome trials. Journal of hypertension. J Hypertens. 2021;39(5):846–855. doi: 10.1097/HJH.0000000000002759.
8. Chow CK, Atkins ER, Hillis GS, et al. Initial treatment with a single pill containing quadruple combination of quarter doses of blood pressure medicines versus standard dose monotherapy in patients with hypertension (QUARTET): a phase 3, randomised, double‑blind, active‑controlled trial. Lancet. 2021;398(10305):1043–1052. doi: 10.1016/S0140‑6736(21)01922‑X.
9. Parati G, Kjeldsen S, Coca A, et al. Adherence to Single‑Pill Versus Free‑Equivalent Combination Therapy in Hypertension: A Systematic Review and Meta‑Analysis. Hypertension. 2021;77(2):692–705. doi: 10.1161/HYPERTENSIONAHA.120.15781.
10. Gupta A, Whiteley W, Godec T, et al. Long term benefits of blood pressure treatment on the incidence of atrial fibrillation, heart failure and cardiovascular morbidity and mortality: 20‑years follow‑up of ASCOT‑LEGACY. J Hypertens. 2021;39:e8. doi:10.1097/01.hjh.0000744436.51700.9f.
11. Gupta A, Whiteley W, Godec T, et al. The relationship between BP‑control, BP‑variability and antihypertensive treatment with the long‑term risk of cardiovascular event: Lessons from the ASCOT‑LEGACY 20 year follow‑up. J Hypertens. 2021; 39:e148. doi: 10.1097/01.hjh.0000745996.70900.76.