ROZHOVOR Suplementace kalcia a vitamínu D
Ptáme se prof. MUDr. Vladimíra Paličky, CSc., dr. h. c.na otázky týkající se suplementace vápníkem a vitamínem D.
S pacienty s osteoporózou se v ordinaci praktického lékaře setkáváme poměrně často. I když pacienti nepociťují žádné obtíže, je třeba se zaměřit na včasnou diagnostiku, prevenci či léčbu tohoto onemocnění. V tomto článku se zabýváme praktickými aspekty diagnostiky a léčby osteoporózy, včetně režimových opatření zaměřených na prevenci rizika pádů. Včasný záchyt a efektivní léčba osteoporózy mohou ovlivnit budoucí celkovou kvalitu života zejména starších pacientů.
Osteoporóza nebolí, je to tzv. tiché onemocnění, typicky bez příznaků až do doby, dokud nedojde ke zlomenině. S osteoporózou se podle odhadu odborníků léčí pouze zlomek těch, kterých se týká. Osteoporózou trpí odhadem až 750 tisíc obyvatel České republiky, léčí se ale méně než jedna třetina z nich, necelých 200 tisíc.1, 5
Osteoporóza je nejčastější příčinou zlomenin u žen po menopauze a u mužů ve věku po 70. roce.2 Tito pacienti si mohou zlomit jakoukoli kost v těle, nejčastěji ale dochází ke zlomenině krčku kosti stehenní, některého obratle páteře a zápěstí. Ke zlomeninám může docházet spontánně nebo v důsledku pádu (ale takového, který by běžně nezpůsobil zlomeninu zdravé kosti) nebo v důsledku ohýbání, zvedání či kašle (zlomenina žeber).
Dle etiopatogeneze dělíme osteoporózu na primární a sekundární.
Primární osteoporóza zahrnuje zejména estrogen-deficitní postmenopauzální osteoporózu, která postihuje ženy starší 50 let, a senilní osteoporózu, která postihuje muže i ženy ve věku nad 70 let a souvisí se stárnutím a s ním spojenými metabolickými a funkčními změnami organismu.
V případě sekundární osteoporózy dochází k rozvoji tohoto kostního metabolického onemocnění na základě jiných rizikových faktorů než v případě primární osteoporózy. Na sekundární osteoporózu je třeba myslet u pacientů se závažnými systémovými endokrinologickými či nefrologickými onemocněními, u poruch přijmu potravy, u některých gynekologických a urologických diagnóz, u pacientů s onemocněním gastrointestinálního traktu (GIT), u hematologických či onkologických pacientů. Sekundární osteoporóza může být důsledkem i dlouhodobějšího užívaní některých typů léčby, ať už jde o kortikoidy, tyreoidální hormony, onkologické léky, či antiepileptika.7
Diagnostika osteoporózy v ordinaci praktického lékaře se zaměřuje na včasné odhalení rizikových pacientů a zahájení vhodné léčby včetně suplementace vápníku a vitamínu D. Role praktického lékaře je v případě screeningu osteoporózy nenahraditelná.
Screeningový program časného záchytu osteoporózy, který v roce 2023 spustila Všeobecná zdravotní pojišťovna (VZP) a přidaly se i další pojišťovny, probíhá v rámci preventivních prohlídek u praktických lékařů a ambulantních gynekologů. Tento program je určen zejména starším lidem patřícím mezi nejohroženější skupiny:
Pokud má lékař podezření na sekundární osteoporózu nebo již došlo k nízkotraumatické zlomenině, pak je pacient indikován k denzitometrickému vyšetření, nikoli však v rámci probíhajícího screeningového programu. Tato informace je důležitá při vyplňování žádanky na denzitometrii, kdy je třeba rozlišit, zda je pacient na vyšetření odesílán v rámci populačního screeningového programu, nebo s jinou indikací.
Kromě informace o tom, zda pacient v minulosti prodělal operaci či zlomeninu páteře nebo kyčelních kloubů, se do žádanky uvádí informace o diagnózách, se kterými se pacient léčí, protože to může mít vliv na určení místa, kde se bude měřit kostní hustota.
Dvojitá energetická rentgenová absorpciometrie (DEXA nebo DXA) je nejčastěji používanou diagnostickou metodou osteoporózy, která měří kostní minerální hustotu (bone mineral density, BMD). Hustota kostí se vyhodnocuje zejména v místech, kde je riziko zlomenin nejvyšší (bederní páteř, kyčle, předloktí). U pacientů s hyperparatyreózou a s chronickou renální insuficiencí je však nutné měřit kostní denzitu v oblasti zápěstí.3
Výsledky vyšetření DXA jsou obvykle vyjádřeny ve dvou klíčových hodnotách:
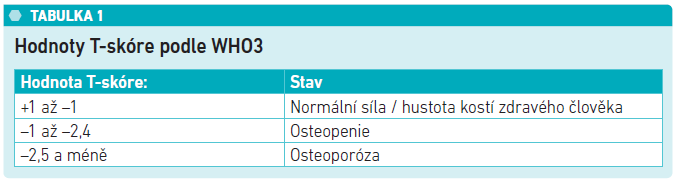
Osteoporózu definuje Světová zdravotnická organizace (WHO) pomocí tzv. T-skóre, kdy jeho hodnota je –2,5 a nižší. Hustota kostí je velmi snížena, kosti jsou křehké a snadno se lámou, riziko zlomenin je vysoké.6 Hodnoty T-skóre podle WHO uvádí tabulka č. 1.
Na základě výsledku denzitometrického vyšetření následuje další postup, buď pravidelné sledování pacienta a případné zahájení léčby, nebo odeslání ke specialistovi, klinickému osteologovi.3,4
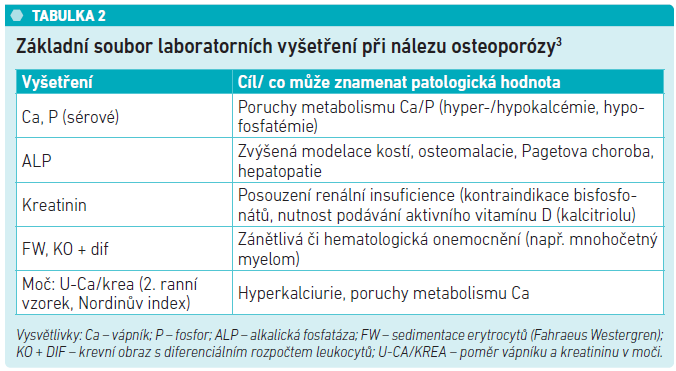
Pokud vyšetření DXA ukáže, že pacient má osteoporózu, je třeba položit si otázku, zda se jedná o primární osteoporózu, nebo tzv. sekundární osteoporózu, jejíž příčinou je jiné onemocnění nebo jeho léčba. Od toho se pak odvíjí další léčebný postup. Pro vyloučení sekundární osteoporózy je vhodné provést dodatečné laboratorní vyšetření, které může odhalit dosud nediagnostikované onemocnění. Primární osteoporóza by neměla ukazovat v laboratorních výsledcích pacienta významnější odchylku. Na co konkrétně se v souboru laboratorních vyšetření zaměřit, ukazuje tabulka č. 2, která slouží k základní orientaci v interpretaci patologických nálezů v základním souboru, který je navržen tak, aby zachytil většinu onemocnění vedoucích k sekundární osteoporóze.
Léčba osteoporózy v ordinaci praktického lékaře zahrnuje jednak suplementaci vápníku a vitamínu D a léčbu antiresorpčními léky (bisfosfonáty), ale také nastavení režimových opatření včetně úpravy životního prostoru pacienta, aby se eliminovalo riziko pádů. Kombinace bisfosfonátů s kombinovanými přípravky obsahujícími vápník a vitamín D je klíčová pro maximální účinnost léčby osteoporózy. Bisfosfonáty zpomalují odbourávání kosti, zatímco vápník je nezbytný pro její stavbu. Vitamín D je pak důležitý pro efektivní vstřebávání vápníku do organismu. Vitamín D podáváme ideálně ve formě vitamínu D3 (cholekalciferolu).
Praktický lékař může svým pacientům aktuálně předepsat tyto perorálními bisfosfonáty: ibandronát 150 mg p.o. 1× měsíčně, alendronát 70 mg p.o. 1× týdně, risedronát 35 mg p.o. 1× týdně.4
Podání bisfosfonátů je kontraindikováno u pacientů s renální insuficiencí, hypokalcémií, s akutním onemocněním horního GIT (Barretův jícen, gastritida, vředy). Důležité je také edukovat pacienta o způsobu podání bisfosfonátů a přípravků s vápníkem a vitamínem D, které se mají podávat s odstupem nejméně jedné hodiny před podáním nebo po podání perorálního (p.o.) bisfosfonátu.
S ohledem na komplikovanější způsob podání bisfosfonátů (nalačno půl hodiny po probuzení, zapít dostatečným množstvím vody – až 240 ml, pak zachovat vzpřímenou polohu těla, tzn. nelehnout si, a vyčkat dalších 30 minut do jídla) je pro pacienta pohodlnější volit p.o. léčbu s měsíčním, nikoliv s týdenním dávkováním, což z dlouhodobého hlediska zlepšuje adherenci pacientů k této léčbě.3
Po nasazení medikace je vhodné po 3 měsících provést u pacienta kontrolu nastavení léčby, kdy se zaměřujeme zejména na zjištění tolerance medikace, případné nežádoucí účinky a opět zdůrazníme důležitost suplementace vápníku a vitamínu D pro úspěšnost léčby. Za 6 měsíců a po 1 roce se doporučuje kontrola laboratorních markerů: kreatinin, vápník (Ca), fosfor (P), alkalická fosfatáza (ALP), poměr vápníku a kreatininu v moči (U-Ca/krea). Kontrolní denzitometrie by měla být provedena za 1 až 2 roky.
Nastavenou léčbu lze považovat za efektivní, pokud se daří udržet nebo o něco zlepšit hodnotu BMD, nelze však očekávat normalizaci nálezu na DXA.
U méně rizikových pacientů a u pacientů, kde se BMD zlepšila nad hodnotu –2,5, se doporučuje léčbu po 5 letech přehodnotit a zvážit její případné vysazení na 1–2 roky, a dále pokračovat podle výsledků kontroly BMD. U rizikových pacientů (s frakturami, s nízkou BMD, u pacientů s kortikoterapií) by mělo dojít k přehodnocení léčby po 10 letech.4
Metaanalýza 29 studií s více než 63 000 pacienty ukázala, že vápník a vitamín D podávané současně snižují výskyt zlomenin kyčle, celkových zlomenin a pravděpodobně i zlomenin obratlů bez ohledu na věk, pohlaví nebo předchozí prodělané zlomeniny. Z metaanalýzy vyplývá doporučovaná suplementace vápníku v denní dávce 1 000 mg a vitamínu D 400–800 IU.8
Doporučené diagnostické a terapeutické postupy pro všeobecné praktické lékaře pro léčbu osteoporózy uvádějí hodnoty denních dávek suplementace vápníku a vitamínu D podobné jako výše uvedená metaanalýza. Uváděný doporučený celkový příjem vápníku u postmenopauzálních žen je mezi 1 000–1 500 mg denně, počítá se i s částečným fyziologickým příjmem vápníku ze stravy. Doporučená denní dávka vitaminu D je 800 IU denně u jedinců s pravidelnou expozicí slunečnímu záření (obličej, dekolt, ruce). 4
Osteoporóza pacienty nebolí, necítí omezení, necítí se nemocní. Tento fakt bohužel zhoršuje compliance s léčbou tohoto onemocnění, protože jak ukazují klinická data, mnozí pacienti nechtějí užívat velké množství přípravků, které jim nemusejí chutnat, případně jim přinášejí omezení daná způsobem podávání (například užívání nalačno). Studie RECORD zkoumala 5 292 osob starších 70 let s cílem zhodnotit účinnost suplementace vápníku a vitamínu D v sekundární prevenci zlomenin. Sledování trvalo 24 až 62 měsíců. Během sledování se ukázalo, jak významný problém představuje dodržování suplementace vápníku a vitamínu D. Po dvou letech od nasazení terapie vápník + vitamín D léčebný režim dodržovalo pouze 55 % pacientů.10
Je proto důležité pacientům v rámci léčby osteoporózy opakovaně zdůrazňovat důležitost compliance se suplementací vápníku a vitamínu D, aktivně s pacientem vybrat takové léčivé přípravky, ze kterých bude mít pacient prospěch a bude je užívat s chutí.
Vzhledem k nabídce na trhu lze výběr lékové formy suplementace vápníku a vitamínu D (ve formě vitamínu D3) přizpůsobit potřebám pacientů. Zvýšit adherenci k této léčbě může pomoci, když pacient má možnost obměňovat různé varianty příchutí zvoleného léčivého přípravku.
V současné době je na trhu dostupné nepřeberné množství kombinovaných přípravků s vápníkem a vitamínem D3, ať už se jedná o registrované léčivé přípravky, nebo doplňky stravy. Základním rozdílem mezi léčivými přípravky je, že léky musejí před uvedením na trh projít obsáhlým registračním procesem, v jehož rámci se hodnotí kvalita, účinnost a bezpečnost léčivého přípravku. Posuzují se také indikace, kontraindikace a dávkování přípravku. Na rozdíl od registrovaných léčivých přípravků není u doplňků stravy před uvedením na trh výrobce povinen ověřovat a dokládat jejich účinnost.11
Mezi základní režimová opatření pro pacienty s osteoporózou patří kromě dodržování obecných zásad zdravého životního stylu, tzn. konzumace zdravé a vyvážené stravy, přiměřený pohyb, omezení alkoholu a kouření, také prevence pádů a vzniku možných fraktur. U starších pacientů je důležité upravit životní prostor, zaměřit se na odstranění překážek a rizikových prvků v bytě (např. prahy, kluzké povrchy, kusové koberce, nevhodný nábytek), případně lze doporučit kompenzační pomůcky, které zvyšují bezpečnost těchto osob v domácím prostředí (např. montáž madel v koupelně a na toaletě). Důležitá je také správná korekce zraku a sluchu, prevence vzniku mikroangiopatií, a především posílení svalové síly. Počet svalových vláken klesá od věku 50 let každoročně o 1–2 %, což znamená do věku 80 let pokles nejméně o 30 %.12 U starších pacientů je potřeba dbát také na dostatečnou suplementaci vitamínu D3, který příznivě ovlivňuje svalovou sílu, čímž snižuje riziko pádů. Klinická data uvádějí snížení rizika pádů u starší populace při dostatečné suplementaci vitamínu D3 o 22–49 %.9
Pro udržení svalové síly je vhodný zejména přirozený, nenáročný pohyb – procházky v přírodě, práce na zahrádce nebo plavání či jízda na kole, pokud to aktuální fyzická kondice pacienta umožňuje. Rizikové osoby by se naopak měly vyvarovat nadměrně zátěžových sportů či zvedání těžkých břemen.
Role praktického lékaře v diagnostice a léčbě osteoporózy je klíčová a nezastupitelná, neboť tvoří první linii včasného záchytu onemocnění, o kterém pacienti sami často ani nevědí. Vzhledem k vysoké prevalenci tohoto onemocnění a možnému dopadu následků neléčené osteoporózy na kvalitu života pacientů je třeba věnovat pozornost screeningu zejména u starší populace.
Perorální terapie osteoporózy antiresorpčními přípravky v kombinaci se suplementací vápníku a vitamínu D3 se ukazuje na základě mnoha klinických dat jako efektivní a dostupná léčba pro pacienty s tímto onemocněním. Dlouhodobá compliance pacientů s léčbou osteoporózy jako onemocnění, které nebolí a zdánlivě je nijak neomezuje, bývá problematická. Pro úspěšnost léčby je zásadní pacientovi opakovaně vysvětlovat důležitost suplementace vápníku a vitamínu D3 jako nedílné součásti léčby tohoto onemocnění. V rámci farmakologické suplementace preferujeme registrované léčivé přípravky s prokázaným účinkem oproti potravinovým doplňkům. Jako nejvýhodnější se jeví léčivé přípravky s fixní kombinací vápníku a vitamínu D3 v celkové denní dávce 1 000 mg vápníku a 800 UI vitamínu D3. Vzhledem k převaze starších, polymorbidních pacientů užívajících velké množství léků se jako výhodné jeví lékové formy, které se nepolykají, jako jsou např. žvýkací tablety snadno rozpustné v ústech.
Literatura:
Ptáme se prof. MUDr. Vladimíra Paličky, CSc., dr. h. c.na otázky týkající se suplementace vápníkem a vitamínem D.
V klinické praxi se u endokrinologických diagnóz často setkáváme se sekundární osteoporózou, jejíž příčinou může být některé z chronických onemocnění…
Osteoporóza je systémové onemocnění skeletu charakterizované úbytkem kostní hmoty a poruchami mikroarchitektury kostní tkáně, jehož důsledkem je…
Osteoporóza je progredující systémové onemocnění skeletu charakterizované ztrátou kostní hmoty a narušením kostní mikroarchitektury. Důsledkem je…