Data pro dohodovací řízení podporují transformaci nemocnic

Proces rozhodování o úhradách za zdravotní služby má dostat novou legislativní úpravu a má trvat kontinuálně. Právě zahájené dohodovací řízení o úhradách na rok 2027 sice poběží ještě podle starých pravidel, ale s novými datovými podklady a s jasnou výzvou ministra zdravotnictví Adama Vojtěcha, aby se účastníci skutečně snažili o dohodu. Nemocnice doufají, že díky novým datům vyjednají důstojnější úhrady za následnou péči.
Po loňské pilotní verzi zveřejnil Ústav zdravotnických informací a statistiky ve spolupráci s Ministerstvem zdravotnictví na Národním zdravotnickém informačním portálu bohatou datovou podporu k dohodovacímu řízení o úhradách zdravotních služeb. Na adrese nzip.cz/dohodovaci-rizeni jsou k nalezení údaje o cenách léčivých přípravků a zdravotnických prostředků, o platech a odměnách personálu, dále také o produkci nemocnic nebo ambulancí, ale i predikce budoucí potřeby zdravotních služeb.
„Naším záměrem je, aby bylo rozhodování založeno na robustních datech, nejen na tom, o kolik rostly jednotlivé segmenty v minulosti, a aby bylo dohodovací řízení komplexnější. Je to největší datový set v historii České republiky, doufám, že k tomu poskytovatelé a pojišťovny přistoupí zodpovědně,“ uvedl ministr zdravotnictví Adam Vojtěch (ANO). Rozšířená datová základna je součástí větší plánované změny dohodovacího řízení. Podle plánu by mělo dohodovací řízení v budoucnu probíhat kontinuálně, ne jen od března do června, a jeho součástí by měla být dohoda o delším než ročním vývoji úhrad a kapacit. „Chceme, aby probíhala kontinuální debata mezi zdravotními pojišťovnami a poskytovateli, jak bude do budoucna zajištěna péče. Dohodovací řízení by mělo řešit nejen financování, ale i strukturu péče pro další období. Bude to obsaženo v novele zákona, kterou připravujeme, nyní je to pilot,“ uvedl Vojtěch. Zopakoval, že by účastníci jednání měli být motivováni uzavírat dohody.
Podle náměstka ministra Ladislava Švece byl nedostatek dat důvodem, proč dohodovací řízení nefungovalo dobře. „Dohodovací řízení jako takové je asi nejdůležitějším procesem českého zdravotnictví, v něm se rozhoduje, jak bude využito 600 miliard korun, které české zdravotnictví má k dispozici. Nefungovalo uspokojivě a důvodem byl nedostatek dat. Měli bychom se naučit s těmi informacemi pracovat a dosahovat dohod,“ uvedl Švec.
Dostupnost na úrovni obcí, výkony jednotlivých nemocnic
 „Nová data nám umožňují poprvé detailně modelovat budoucí potřeby zdravotních služeb podle regionů, věkových skupin i typů péče. Bez těchto informací nelze efektivně plánovat kapacity ani reagovat na stárnutí populace a rostoucí tlak na dlouhodobou a následnou péči. Data jsou klíčovým nástrojem nejen pro dohodovací řízení, ale i pro strategické rozhodování celého systému,“ uvedl ředitel Ústavu zdravotnických informací a statistiky ČR Ladislav Dušek. „Publikovaná data by měla být také výzvou pro vznik restrukturalizačních plánů,“ poznamenal.
„Nová data nám umožňují poprvé detailně modelovat budoucí potřeby zdravotních služeb podle regionů, věkových skupin i typů péče. Bez těchto informací nelze efektivně plánovat kapacity ani reagovat na stárnutí populace a rostoucí tlak na dlouhodobou a následnou péči. Data jsou klíčovým nástrojem nejen pro dohodovací řízení, ale i pro strategické rozhodování celého systému,“ uvedl ředitel Ústavu zdravotnických informací a statistiky ČR Ladislav Dušek. „Publikovaná data by měla být také výzvou pro vznik restrukturalizačních plánů,“ poznamenal.
Aktuálně se jedná o 50 sad dat a budou ještě přibývat další. Údaje jsou publikovány volně pro kohokoli a umožňují mimo jiné sledovat dostupnost zdravotní péče až na úroveň obcí s rozšířenou působností nebo analyzovat počty výkonů podle jednotlivých nemocnic. Mezi publikovanými daty tak například jde dohledat, kolik v které nemocnici provedli v roce 2024 totálních endoprotéz kolene.
Jak uvedl ředitel Dušek, ÚZIS je otevřen ke zpracování dalších dotazů, které by účastníci dohodovacího řízení, případně zřizovatelé a samosprávy v této souvislosti chtěli položit.
Podklady pro restrukturalizaci kapacit v nemocnicích
„Myslím, že je to dobrý krok a že na základě těchto čísel a srovnání je třeba provádět změny v nastavení úhradových mechanismů,“ komentoval rozšíření datové základny pro dohodovací řízení předseda Asociace českých a moravských nemocnic Michal Čarvaš. „Budeme rádi, pokud se budeme bavit v rámci dohodovacího řízení i o víceletém směřování a dlouhodobých projektech, protože investice ve zdravotnictví jsou finančně nákladné a nelze je dělat jen z roku na rok,“ uvedl.
„Pokud máme odpovědně řídit kapacity našich nemocnic, potřebujeme pracovat se stejnými daty jako stát a zdravotní pojišťovny. Nové analytické podklady nám umožňují strategicky plánovat změny ve struktuře pacientů, optimalizovat podíl akutních a následných lůžek a pružně upravovat rozsah poskytovaných služeb podle reálné potřeby,“ uvedl Petr Kolouch, ředitel Fakultní nemocnice Královské Vinohrady a Fakultní nemocnice Bulovka.
Ten zároveň doufá, že zveřejněná data například podpoří oprávněné výzvy k posílení úhrad dlouhodobé nebo následné lůžkové péče, která v Česku je a bude zapotřebí ve větším objemu, než je zatím k dispozici, ale ekonomicky je její posilování pro poskytovatele problematické.
Také Čarvaš apeluje na zvýšení úhrad v následné péči. „Snaha o podporu následné péče je z naší strany z pohledu AČMN jednou z opakovaných priorit. Aby následná péče fungovala v budoucnu, je třeba ji nejen ekonomicky podpořit vyšší úhradou, ale také umožnit, aby se v ní i v regionálních nemocnicích následné péče mohli vzdělávat lékaři i zdravotní sestry a rovněž aby v regionech fungovala zejména interní péče. Starší, často polymorbidní pacient zpravidla rotuje mezi akutním interním lůžkem a lůžkem dlouhodobé péče či domovem důchodců,“ uvedl Čarvaš na dotaz MT. „Pokud nenavýšíme podhodnocené úhrady pro regionální interny, pak nebude možné udržet jejich počet a dostupnost, což zásadně ohrozí péči o rostoucí počet pacientů 80+,“ dodal.
Data jasně podporují transformaci akutních lůžek v nemocnicích na lůžka následná. Počet ošetřovacích dnů akutní lůžkové péče v ČR klesl od roku 2010 do roku 2024 o 18 až 29 procent podle toho, jestli mluvíme o dnech akutních hospitalizací, nebo dnech hospitalizací s operačním zákrokem a jestli jde o péči ve fakultních nemocnicích, krajských nemocnicích, nebo ostatních.
Současně je podle predikce v Česku nutné navýšit lůžkovou kapacitu dlouhodobé ošetřovatelské péče do roku 2035 až 2040 minimálně o 9 500 lůžek.
Jenže zveřejněná data ukazují, že náklady (sbírané z referenčních nemocnic systému DRG) v roce 2024 na ošetřovací den v následné lůžkové péči činí 3 515 korun, zatímco úhrady podle dat od tří zdravotních pojišťoven nepřekročily 3 100 korun.
Data také ukazují na přetrvávající rozdíly v základních sazbách jednotlivých nemocnic a také na rozdíly v základních sazbách zdravotních pojišťoven, kdy Všeobecná zdravotní pojišťovna má v průměru nasmlouvané vyšší sazby než ostatní pojišťovny. Analytici navrhují pro jednání dohodovacího řízení námět, aby se základní sazby jednotlivých pojišťoven zcela sjednotily.
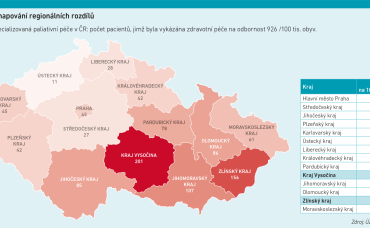
Další oblastí, ke které data poskytují jasný základ, jsou regionální rozdíly v dostupnosti určitých druhů péče. Intervence nemocničních paliativních týmů jsou vykazovány jen u necelých tří procent pacientů s očekávatelným úmrtím v Karlovarském kraji, zatímco v Kraji Vysočina již u 39 procent. Kraj Vysočina je také premiantem v dostupnosti mobilní paliativní péče.
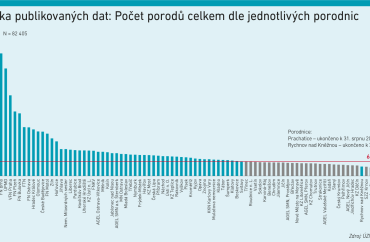 Nejtěžší úkol čeká porodnictví a neonatologii, uvedl ředitel Dušek. Hranici počtu výkonů 600 porodů za rok pro zajištění bezpečí a kvality péče nesplňuje čtvrtina českých porodnic.
Nejtěžší úkol čeká porodnictví a neonatologii, uvedl ředitel Dušek. Hranici počtu výkonů 600 porodů za rok pro zajištění bezpečí a kvality péče nesplňuje čtvrtina českých porodnic.
V roce 2027 chce Vojtěch zvýšit platby státu
Pro nedávno zahájené dohodovací řízení a dosažení dohod bude zásadní, kolik finančních prostředků bude k dispozici. Ministr Adam Vojtěch se netají tím, že bude usilovat o to, aby parlament odsouhlasil navýšení platby za státní pojištěnce nad rámec schválené pravidelné automatické valorizace. „Na rok 2027 budeme navrhovat navýšení platby za státní pojištěnce, navýšení by mělo být signifikantní, jinak by systém mohl mít výrazné problémy. Zatím nejsme ve fázi finální dohody. Byl bych rád, abychom se na tom dohodli co nejdříve. Do června by ta informace měla být známa,“ uvedl Vojtěch.
Vyhláška o úhradách zdravotních služeb na rok 2027 bude muset podle jeho rozhodnutí být koncipována tak, aby zdravotní pojišťovny mohly udržet vyrovnané hospodaření. Celkové výdaje pojišťoven tedy nebudou moci být vyšší než příjmy. Deficity z minulých let Vojtěch kritizuje.