Fórum: Jak řešit nelegální přesčasovou práci?

Zaměstnavatel může nařídit bez dohody se zaměstnanci 150 hodin přesčasů ročně, pokud se smluvně dohodnou, může to být až 416 hodin za rok. Průměrný počet přesčasových hodin je u nemocničních lékařek a lékařů kolem 80 za měsíc a každý desátý se blíží 160. Jen polovina lékařek a lékařů odchází po službě domů, polovina je chronicky přetěžována. Platnou právní úpravu přesčasů porušuje až 97 procent nemocnic. S odůvodněním, že to pomůže řešit nedostatek lékařů zejména v menších nemocnicích, schválili poslanci a senátoři novelu zákoníku práce, která od ledna 2024 do konce roku 2028 obnovuje možnost dobrovolné práce přesčas ve zdravotnictví. Ptáme se vedení nemocnic, lékařů, zákonodárců i expertů na zdravotnictví: Je český systém veřejného zdravotnictví závislý na nelegální přesčasové práci nemocničních lékařů? V čem případně spatřujete systematické řešení?
- Prof. MUDr. Vlastimil Válek, CSc., MBA, EBIR,
ministr zdravotnictví
V době, kdy jsem začínal jako mladý lékař, a po roce 1989, kdy jsem postupně habilitoval a dělal profesuru, jsem byl zvyklý mít šest a více služeb měsíčně. Dlouhá služba znamenala, že jsem šel do práce v pátek ráno a odcházel v pondělí odpoledne. K tomu byla řada příslužeb. Člověk v nemocnici trávil spoustu často i na úkor rodiny, postupně se ale v mé zkušenosti počet služeb snižoval a jejich délka zkracovala. A je to tak správně. Na druhé straně – v Brně se tehdy střídaly pohotovosti, resp. urgentní příjmy a pro celé Brno sloužila vždy jedna nemocnice. Tato „příjmová služba“ byla opravdu náročná. Dnes slouží pohotovost, resp. urgentní příjem v Brně pět nemocnic a stejně nestíhají. Přitom nemocných a ani obyvatel v Brně pětinásobně za tu dobu nepřibylo. Kde je tedy problém?
Současné nastavení systému českého zdravotnictví je závislé především na práci nemocnic 24 hodin denně, 7 dní v týdnu, 365 dní v roce. Pacienti jsou zvyklí využívat péče v nemocnici často i bez předchozího kontaktu s jejich všeobecným praktickým lékařem či terénním ambulantním specialistou. To zvyšuje tlak na zajištění personálu v nemocnicích v odpoledních a večerních hodinách či v noci. Situace je v jednotlivých (i přímo řízených) nemocnicích řešena různě, někde směnným provozem, většinou ale prací přesčas. I z průzkumu provedeného mladými lékaři však fakultní nemocnice vycházejí ze srovnání s ostatními zařízeními nejlépe – tedy s nejmenším podílem přesčasové práce (nejkratší průměrná služba, nejčastěji odcházejí po službě domů). Dalším problémem je dle mého názoru ochota, nebo naopak neochota některých lékařů sloužit. Doba, kterou je nutné pokrýt, se pak často rozděluje mezi menší počet lékařů ochotných sloužit, což vede k vysokému počtu přesčasových hodin těchto lékařů. Co s tím?
Systémovým řešením je podle mého názoru především efektivní využívání práce/času lékaře, nastavení pravidel pro cestu pacienta systémem našeho zdravotnictví, rozdělení práce přesčas mezi více lékařů, ale i zefektivnění ambulantní péče. Zároveň se snažíme nastavit takový systém, aby se mimonemocniční lékaři podíleli na službách v nemocnicích, a to na těch odděleních, kde je to vhodné. Obecně by mělo platit, že o víkendech, v odpoledních hodinách a v noci se lékařská péče využívá opravdu jen v akutních případech. Bez toho není možné zajistit ve všech nemocnicích v podstatě nepřetržitý provoz, a to v režimu 365/24/7, aniž by zdravotníci byli přetěžováni. Situaci ještě zhoršuje nadužívání urgentních příjmů a pohotovostí. Tam pak musí zajistit provoz stále více a více zdravotníků. Na to ale nebude nikdy dostatek zdravotníků v žádné zemi. Proto pracujeme například na novém nastavení lékařské pohotovostní služby, do které bychom rádi více zapojili již zmíněné mimonemocniční lékaře. Pro přímo řízené nemocnice pak připravujeme jednotnou metodiku, jak v oblasti práce přesčas postupovat – měla by být v pracovní verzi hotova do konce prázdnin.
- Ing. Michal Čarvaš, MBA,
předseda představenstva Nemocnice Prachatice, a. s., člen představenstva Jihočeské nemocnice, a. s.,
Přesčasová práce vždy byla součástí lékařské profese, ale i profesí jiných. Má‑li lékař, vědec, sportovec ve svém oboru něčeho dosáhnout, nikdy k tomu nestačí pouze osm hodin denně. Starší generace to měly více zažité a braly to jako samozřejmost. Mladší generace vidí a mají mnohem více možností, jak trávit svůj čas, a práce není jediným posláním v životě. Společnost se vyvíjí a je třeba to brát v potaz.
Přesčasová práce je otázka dohody obou stran. Část lékařů chce sloužit přesčasy, aby si vydělali. Část lékařů služby bere jako logickou součást své profese. Svátky a víkendové služby jsou lépe placené a žádané. Část lékařů už nepotřebuje tolik sloužit ani tolik prostředků a více preferuje volný čas. Část lékařů sloužit nechce, bojuje proti přesčasům a je nejvíc slyšet, což ale neznamená, že vždy udělá nejvíc práce. To, že pak nejvíc křičí ambulantní specialisté, kteří se obávají, že by se museli podílet na službách v nemocnicích nebo jiným způsobem na zajištění nepřetržité péče o své zaregistrované pacienty, je tak trošku paradox.
Dovolte mi se vyjádřit ke slovu „nelegální“. Pokud se na přesčasu dohodnou obě strany, pak není z logiky nelegální. Jenže u nás občas nefunguje zdravý selský rozum. Pokud by lékař z Prachatic sloužil v Českém Krumlově, tak klidně může, je to jiný zaměstnavatel, takže to není „nelegální přesčas“. Pokud bude sloužit více hodin v Prachaticích, kde to zná a je na domovském pracovišti, pak porušuje zákoník práce. Takže půjde jezdit záchranku, aby si vydělal? Nebo jej chceme nutit, ať rozváží po večerech pizzu nebo má vedlejšák jako realitní makléř, když může a chce dělat svoji práci lékaře, ve které je dobrý, která ho baví a kterou společnost potřebuje?
Objem přesčasové práce souvisí s počtem lékařů. Pokud mladší i starší generace už chtějí méně služeb, pak je třeba pro zajištění provozu a sítě nemocnic více lékařů. ČLK si prosadila značné omezení trhu z hlediska kvalifikací. Přijde‑li do Česka zkušená, atestovaná srbská lékařka, musí si zde udělat aprobační zkoušku a pak kmen, a nakonec atestaci a specializaci jako úplný začátečník. Je to, jako kdyby k nám přijel Novak Djokovič, srbský tenista, který by chtěl u nás hrát profesionální turnaj (= tedy pracovat ve svém oboru), nicméně Ivo Kaderka, prezident Českého tenisového svazu, by mu sdělil, že musí nejprve rok hrát amatérské soutěže, pak se nechat vyzkoušet od našich trenérů a přes krajské turnaje se za 5–6 let dostane k tomu, aby si zahrál na Štvanici Prague Open. Co by asi Novak udělal? Šel by hrát jinam. Stejně tak je to s mladými lékaři a cizinci, jdou pracovat jinam.
Takže pokud chceme hledat systémové řešení, je třeba si přiznat, že pro zajištění nepřetržité lékařské péče ve všech koutech ČR, nejen v Praze, ale i v pohraničí na Šumavě, je třeba zapojit do služeb všechny lékaře s lékařským diplomem, tedy zapojit ambulantní specialisty, praktické lékaře a umožnit to i cizincům ve větším rozsahu. Jedině pak lze dosáhnout toho, že práce lékaře v nemocnici nebude „otrocká a nelegální“, ale bude žádaná a respektovaná. A myslím, že i pacient ocení, když na urgentním příjmu v nemocnici potká svého PL nebo s dítětem svou PLDD, a bude se tak cítit v neznámém prostředí lépe.
- MUDr. Lukáš Velev, MHA,
chirurg, ředitel Nemocnice Jihlava, p. o.
Jednoznačně je a dle mého ještě dlouho bude. Je to jeden z velkých problémů a za mě vedle komplikovaného postgraduálního vzdělávání hlavní faktor, proč mladí lékaři nechtějí pracovat v českém zdravotnictví. Normou je nepřetržitá 24hodinová práce, jakkoli se zlepšila situace ve výběru náhradního volna, budoucí generace lékařek a lékařů nebude ochotna takový systém práce tolerovat. Za mě zcela správně. Neměli jsme to nikdy připustit, to si kladu i já za vinu. Systematické řešení jsme měli hledat před dvaceti lety. Ale to se lhalo a často se dodnes lže, že žádný problém neexistuje nebo je jen okrajový. Český přístup. Řešení je složité, nebo je nevidím? Tvářím se, že problém neexistuje, a sebevědomě to tvrdím. Nicméně bude nezbytné, abychom zajistili nepřetržité služby bez porušování pracovněprávních předpisů. Obnáší to mít dostatek motivovaných a zaplacených zdravotníků (zde lékařek a lékařů), rozložit nepřetržité zajištění péče napříč všemi segmenty zdravotnictví. Regulovat dostupnost a přístupnost zdravotních služeb, zejména masivní zneužívání specializované LPS mimo řádnou ordinační dobu.
- MUDr. Jan Přáda,
předseda Sekce mladých lékařů ČLK
Současný český systém veřejného zdravotnictví závislý na přesčasové práci je. A to ať už na některých místech na přesčasové práci legální, nebo na spoustě dalších míst na přesčasové práci nelegální. A pokud máte nějaký systém, kdy se pro jeho fungování očekává, že pracovníci budou pracovat 1,5krát až dvakrát více, než je norma, sami si položte otázku, jestli to není celé nějaké pokřivené a nakolik je to do budoucna udržitelné. A zároveň si musíme položit druhou otázku, nakolik je fér, že v základní pracovní době si český lékař není schopen normálně vydělat na živobytí, a do přesčasů je tedy mimo jiné nucen i ekonomicky.
Řešení této situace musí být komplexní, ale rozhodně není nereálné. V první řadě je potřeba zvýšit základní hodinové ohodnocení lékařů. Dokud je lékař levná pracovní síla, je každému jedno, kolik hodin pracuje. Český stát si cení práce lékaře po škole na 221 Kč/h hrubého (platová tabulka 38 980 Kč) a po atestaci 284 Kč/h hrubého (platová tabulka ± 50 000 Kč), kdy už je plně zodpovědný nejen sám za sebe, ale i za všechny, kteří pracují pod ním. Mnozí z nás si vydělávali lépe na brigádách. Teprve ve chvíli, kdy bude práce lékaře, jakožto vysoce specializované pracovní síly, adekvátně ohodnocená, a to už v základní pracovní době, přestane se s ní plýtvat a začne se s ní nakládat s rozmyslem. Ale ne ve smyslu omezení péče o pacienty, právě naopak. Aby lékař za své peníze vykonával opravdu jen práci lékaře a věnoval se pacientům. A ne aby trávil čas papírováním, vyplňování tabulek a formulářů či prostě jen držel službu v nějaké nemocnici či na oddělení, kde se za celou noc či víkend skoro nic neděje a ekonomicky ani medicínsky to celé nedává smysl, ale z politických důvodů není možné ji zavřít. A český pacient si samozřejmě bude muset také položit otázku, jestli je příjemnější mít nemocnici u nosu, ale s přepracovaným a nevyspalým chudákem, nebo dojet radši půl hodiny za doktorem, který je odpočatý a má na něj čas.
- MUDr. Svatopluk Němeček, MBA,
předseda představenstva Bohumínské městské nemocnice, a. s.,
Pracovněprávní legislativa bohužel fakticky dlouhá léta nerespektuje reálné podmínky pohotovostních služeb lékařů v nemocnicích. Striktní limity přesčasové práce v rámci lékařských pohotovostí není možné dodržet nejen ve většině regionálních nemocnic, ale v některých „malých“ oborech ani v některých fakultních nemocnicích. Tyto limity jsou proto různými způsoby obcházeny. To bohužel vede k zatlačování managementů nemocnic i lékařů do „šedé zóny“ i různé míry právního rizika. Řešení je jediné. Přestat si lhát do kapsy a pracovněprávní legislativu postavit na reálné situaci lékařských služeb v nemocnicích. Pacient potřebuje péči často i odpoledne, v noci i o víkendech. Navíc se bavíme o přesčasové práci, která je dobrovolná. Je iluzorní, že by v době nedostatku lékařů mohlo vedení nemocnice k této práci nutit. Lékaři dnes „tahají za delší konec lana“. Účast na pohotovostních službách vždy patřila k práci lékaře v nemocnicích. Nejde měřit každou minutu. Zájem pacienta je zde na prvním místě. S tím samozřejmě souvisí stávající demografický problém a obecný nedostatek mnoha lékařských specializací. Ale to už je o jiném, i když souvisejícím tématu.
- MUDr. Martin Kočí,
předseda sdružení Mladí lékaři, z. s.
Ano, systém veřejného zdravotnictví je postaven na nelegální přesčasové práci nemocničních lékařů. A ne jenom lékařů, ale prakticky všech skupin nemocničních zdravotníků.
Ve veřejné diskusi bohužel téměř nezaznívá, jak situaci vyřešit a jestli vůbec situace má nějaké řešení, případně jestli má řešení za nějakých konkrétních podmínek.
Navýšit počty zdravotníků (lékařů) „jen tak“ nelze. To je úplná utopie. Lékařské fakulty jsou na hraně svých kapacit. Není, kdo by další lékaře učil atd.
Zredukovat počet lůžkových zařízení s 24hodinovým provozem a přerozdělit zdravotníky do zbývajících zařízení, aby se snížily jejich přesčasy, je v podstatě „téměř utopie“. Jednak je to politicky nepopulární a nerealizovatelné, jednak by se to setkalo s nevolí samotných zdravotníků pracujících v těch zařízeních, která by se mohla takto zavřít.
Snížit poptávku po zdravotních službách je velmi obtížně proveditelné. Znamenalo by to zavést opět regulační poplatky, zasáhnout do systému financování zdravotnictví a zvýšit finanční spoluúčast pacientů. Politicky nepopulární, víme, jak dopadl první a poslední pokus v tomto směru.
Zůstávají tedy jenom organizační a technické změny s obtížnou garancí na zlepšení stávajícího stavu nelegální přesčasové práce. Digitalizace českého zdravotnictví, zlepšení kvality ambulantních i nemocničních informačních systémů používaných v ČR, přechod na mezinárodní datové standardy (HL7 FHIR) atp. Zlepšit tím možnosti okamžité výměny zdravotnických dat ve zdravotnictví mezi zařízeními. Nyní tato zastaralost zpomaluje a snižuje efektivitu práce lékařů i ostatních zdravotníků. Zredukovat přebujelou administrativu. Zavést pozice zdravotnických manažerských pracovníků. Lékaři se místo pacientům věnují papírové práci. Nízká hodinová cena práce lékaře způsobuje, že je levnější nechat lékaře dělat administrativní práci místo zapojení administrativních pracovníků. Je potřeba zvýšit hodinové mzdy lékařů a požadovat, aby se starali o pacienty, nikoli o papíry. Efektivněji využívat a zapojovat mediky 6. ročníků studia všeobecného lékařství.
A nakonec potřeba akcentovat osobní zodpovědnost každého z lékařů. Nikoho nelze donutit (legální cestou) sloužit nelegální přesčasy. Kdo nechce sloužit nelegální přesčasy, musí sám odmítnout.
- MUDr. Roman Kraus, MBA,
předseda Výboru pro zdravotnictví, Senát Parlamentu ČR
Český systém veřejného zdravotnictví je závislý na velkém objemu přesčasové práce. Managementy nemocnic i ZZS se vždy maximálně snažily, aby přesčasová práce byla nařizována a dohodnuta v mezích zákoníku práce. K tomu doteď využívají DPČ, DPP nebo výměnu lékařů mezi zařízeními, jedno‑ či dvojcestnou.
Řešení systematické vyžaduje jednak navýšení počtu lékařů v lůžkových zařízeních a ZZS, přenesení některých kompetencí a odpovědnosti na nelékařské zdravotnické pracovníky, jednak omezení množství přesčasových hodin. Toho lze dosáhnout změnami organizace práce. Zavedení směnného provozu tam, kde to pracovní zátěž vyžaduje, omezení počtu zařízení poskytujících služby v nepřetržitém režimu 24/7, rotace „sloužících“ zařízení, klinik a oddělení. Též je nutné regulovat přístup pacientů ke zdravotním službám v mimopracovní dobu, kde neodkladná a akutní péče není vzhledem k jejich zdravotnímu stavu indikována. Z negativ těchto změn je třeba zmínit zhoršení či ztrátu kontinuity péče o pacienty a oploštění – prodloužení učební křivky u mladých lékařů, zvláště v chirurgických a intervenčních oborech.

- MUDr. Pavel Vepřek,
Zdravotnictví 2.0
Ano. Přesčasová práce nemocničních lékařů je v našem zdravotnictví tradicí a významnou částí jejich příjmu. Její regulace zákoníkem práce v roce 2006 nevedla k potřebným změnám v organizaci jejich práce, ale stimulovala kreativitu při jejím obcházení v podobě dvojí evidence pracovní doby, různých typů úvazků a vícečetných zaměstnavatelů. Současně se stala nástrojem vydírání při jednáních o platech a mzdách. Nezvýšíš je, udáme to. Nemocnice dostane pokutu, ale nikoli seznam opatření vedoucích k nápravě, a tak se jede dál. Mnoho nevyspalých lékařů stále pokládá peníze za lepší lék na svoji únavu než plnohodnotný spánek při jiném uspořádání práce. Ti ostatní nemají žádné nástroje, jak zavedený model fungování ovlivnit, a tak je systém dál ždímá k neprospěchu jejich pacientů. Poptávka po systematickém řešení u nás není a důvody jsou každému zřejmé. Zatím každé racionalizační opatření ve zdravotnictví skončilo politickým vítězstvím jeho odpůrců, a to nikoho neláká. Po stránce věcné to není zas tak složité. Doktorů máme na evropské poměry nadprůměrně, takže problém není v jejich počtu, ale v tom, co, kde a jak dělají. Naše zdravotnictví má své těžiště v nemocniční péči, a to zejména fakultní. Že se většina ministrů zdravotnictví rekrutuje z jejich prostředí, tento trend jen konzervuje. Ve světě se naopak posiluje primární péče, významná část té nemocniční se už dávno přesunula do ambulantní a nemocnice se diferencují na komunitní, regionální a výukové, každá s jinou vnitřní organizací a odpovídajícími nároky na přesčasovou práci. Jednou to snad dorazí k nám, ale zřejmě jako součást hlubších změn v organizaci a řízení zdravotnictví.
- Bc. Dagmar Žitníková,
předsedkyně Odborového svazu zdravotnictví a sociální péče ČR
Všichni víme, že české zdravotnictví a jeho nepřetržitá dostupnost jsou závislé na nelegální přesčasové práci části nemocničních lékařů a zdravotníků dalších profesí, a to zvláště v regionálních nemocnicích. Na straně druhé neúměrné množství přesčasů a přetěžování zdravotníků je jednou z hlavních příčin nevyhovujících pracovních podmínek a nedostatku personálu v nemocnicích. Pracovní přetížení a dlouhodobá frustrace z toho, že přes obrovské pracovní nasazení není dostatek času pro pacienty a ani na rodinu a soukromý život, vyhání zdravotníky z nemocnic. V oblasti práce přesčas a zajištění péče jsme se dostali do nebezpečné spirály. Cesta ven určitě existuje.
Za zásadní považuji, aby se na nepřetržitém zajištění péče podíleli nejen nemocniční lékaři, ale také ambulantní specialisté a praktici. Netvrdím, že by měli lékaři z chirurgických ambulancí nebo gynekologové plošně operovat akutní stavy nebo internisté katetrizovat pacienty s infarktem. Ovšem nic nebrání tomu, aby vypomohli v nočních hodinách a o víkendech v příjmových ambulancích nemocnic a na některých odděleních. A je samozřejmě možné, aby se v nemocnicích znovu vytvořily LSPP a aby praktičtí lékaři byli první triáží. Valorizace plateb za státní pojištěnce znamená zvýšený přísun financí do zdravotnictví a mohla by část těchto potřebných změn umožnit.
Mimo to je také nutné systémově pracovat s novou generací zdravotníků. Vzor z německých klinik, které nám luxují část absolventů lékařských fakult, může být inspirací. Stipendijní programy, kdy se příští absolventi, a to jak lékařských, tak nelékařských oborů zavazují k práci v českém zdravotnictví, nejsou ničím jinde v Evropě neobvyklým. Výše stipendia ovšem musí reflektovat poptávku. Ruku v ruce s tímto opatřením musí jít také změna systému vzdělávání, který je pro mnoho absolventů, zvláště lékařů, toxický.
A pak je také zásadní pomoci stávajícím zdravotníkům. Po covidu se velmi osvědčila možnost čerpání lázeňské a rehabilitační péče, je nutné řešit další benefity a samozřejmě platy a mzdy. Možností je mnoho, zásadní je politická vůle.
- MUDr. Milan Kubek,
prezident České lékařské komory
Obrovské množství přesčasové práce je jedním z hlavních důvodů, proč mezi mladými lidmi klesá zájem o lékařské povolání. Poslanecký návrh, jehož cílem mělo být údajně zmírnění nedostatku lékařů, tak v delším časovém horizontu kvůli poklesu atraktivity našeho povolání pro mladé studenty nedostatek lékařů ještě prohloubí. Za ještě vážnější nebezpečí považujeme zvýšení rizika, že přepracovaný lékař může častěji při práci chybovat.
Důvodem novelizace zákoníku práce měla být transpozice směrnice EU o rovnováze mezi pracovním a soukromým životem rodičů a směrnice EU o transparentních a předvídatelných pracovních podmínkách. Novela rovněž upravuje pravidla dohod o provedení práce (DPP) a dohod o pracovní činnosti (DPČ). Uzavírání dohod s lékaři na zajišťování pohotovostních služeb je jedním z nejčastějších způsobů, jak nemocnice obcházejí zákonné limity přesčasové práce, když tvrdí, že pohotovostní služby jsou jiný druh práce, než jakou je práce lékaře v běžné pracovní době. Jde o výklad účelový, ale orgány inspektorátu práce tolerovaný. Lékaři nemohou být k uzavírání takových dohod nuceni a motivace jsou převážně ekonomické.
Právní kancelář ČLK připravila pozměňovací návrh, kterým jsme se snažili škody napravit. Z našich dat plyne, že 12 zemí EU neumožňuje žádnou nadlimitní přesčasovou práci, v 15 zemích postupně dobíhá platnost různých výjimek (podobných, jako měla ČR vyjednánu do konce roku 2013), přičemž množství této nadlimitní práce bývá nižší než osm hodin a tato práce bývá podmíněna například uzavřením kolektivní smlouvy, případně nárazově vyšší počet přesčasových hodin v kratším období několika týdnů musí být následně kompenzován pracovním volnem.
Dne 26. 7. 2023 senátoři návrh novely zákoníku práce po projednání vrátili Poslanecké sněmovně s vlastními pozměňovacími návrhy. Náš pozměňovací návrh, aby se limit přesčasové práce pro lékaře nezvyšoval, podaný senátorem MUDr. Trešlem, schválen nebyl.
Poslední slovo však budou mít lékaři a lékařky v nemocnicích. Jen na nich záleží, zda a za jakých podmínek budou s vyšším počtem přesčasových hodin souhlasit. Ať se rozhodnou jakkoli, mohu je ujistit podporou ze strany jejich profesní komory.
- Ing. Zdeněk Škromach,
exministr práce a sociálních věcí dočasně pověřený řízením Ministerstva zdravotnictví
Myslím si, že odměňování lékařů by nemělo záviset na přesčasových hodinách. Důstojnou mzdu by měli dostávat bez nutnosti sloužit přesčasy. Určitě by pomohla i lepší organizace práce lékařů ze strany managementu zdravotnických zařízení. A to tak, aby lékaři měli dostatek času na obnovu sil mezi směnami.
Myslím, že přehnané přesčasy, navíc nelegální, jsou produktem špatné organizace práce řídícími pracovníky zdravotnických zařízení. Čímž ohrožují zdraví, či dokonce životy pacientů.
- Doc. MUDr. Leoš Heger, CSc.,
exministr zdravotnictví
Nebudu se zabývat detaily pohotovostí a zákoníku práce ani odpovědnou snahou manažerů udržet provoz nemocnic v době sílícího nedostatku personálu. Okolo přesčasů ale vidím tři problémy.
Prvním je objem péče v daném rámci financování. Sám jsem byl u úpravy definice „lege artis“, a u uložení zákonné povinnosti zdravotních pojišťoven zajistit péči pro jejich klienty. Dilema „spojených nádob“ (finance versus nárok pacienta), které jim v tom brání, jsem již nestihl. Trojúhelník odpovědností za péči se tak zatím neuzavřel. Politici se upřesnění nároku brání anebo ho zužují jen na samotné financování.
Dva další problémy výrazně snižují efektivitu systému.
Druhý jen krátce – ministerstvo musí dále kultivovat specializační postgraduální výuku i její administraci a financování.
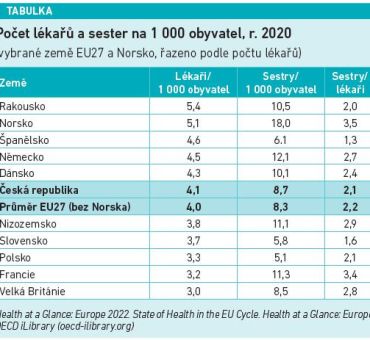 Třetí problém souvisí s nedostatkem personálu a uvádím ho statistikou OECD (viz tabulku).
Třetí problém souvisí s nedostatkem personálu a uvádím ho statistikou OECD (viz tabulku).
Počet lékařů v ČR je lehce vyšší oproti průměru EU27, takže katastroficky nevypadá. Jak ovšem vidíme, realita je zcela jiná. Dánsko těsně před námi má statistické parametry skoro podobné a má jen o 4,9 procenta více lékařů (sester o 16,1 % více). Pointa srovnání obou zemí spočívá ve faktu, že při téměř stejných stavech lékařů zvládá Dánsko své zdravotnictví bez problémů a zejména striktně dodržuje pracovní dobu i noční služby bez přesčasů (!!!). To vše jen při málo vyšším podílu na HDP. U nás se pro řešení personálních problémů nabízí třeba vyšší zapojení nezdravotnických pracovníků a mnoho dalších kroků.
- Ing. et Bc. Kateřina Hellebrandová,
ředitelka think‑tanku Ministra zdraví
Fungování českého systému zdravotnictví i v 21. století lpí na principech, které mají své kořeny v dobách Františka Josefa. Podívejme se na data o veřejném zdraví. Tedy na těch několik málo, která jsou skutečně měřená, a ještě navíc dostupná.
Podle dat ÚZIS je v Česku na 42 000 lékařů, to znamená 4,2 lékaře na 1 000 obyvatel, což nás řadí mezi lehký nadprůměr v rámci OECD. V průměru každý Čech zavítá do ordinace 8,2krát za rok, a to zejména k ambulantním specialistům (průměr v EU se pohybuje kolem 6,7 návštěvy/rok). Máme také v rámci EU jeden z největších poměrů lůžek na počet obyvatel – 6,6 na 1 000 obyvatel. To vše při podprůměrných (opět v rámci EU) výdajích na zdravotní péči 2 362 eur per capita.
Na druhé straně každodenní realita je taková, že lidé už dnes mají problém s přístupem k péči, a to nejen v nemocnicích. Zde se často dostanou k lékaři na několik pouhých minut. O přepracovanosti samotných lékařů, ale také zdravotních sester a dalšího personálu nemluvě. Jak trefně pojmenovaly Seznam zprávy, zdravotnictví je nejspíš jediný obor, v němž profesní zástupci nemusejí vyhrožovat přímo stávkou, ale jen tím, že začnou dodržovat zákoník práce. Navzdory všemu jsou to právě oni, kdo drží kvalitu péče na jedné z nejvyšších úrovní na světě.
Důležitým faktorem je také úbytek lékařů. Podle ČLK je průměrný věk praktických lékařů 54 let, přičemž 30 procent z nich je starších 65 let. Průměrný věk pediatra je dokonce 56 let a 47 procent jich je starších 60 let, což prezident ČLK Milan Kubek označil za demografickou katastrofu.
Pro úplnost si ještě připomeňme dvě populační fakta ČSÚ: do roku 2050 vzroste podíl seniorů (tedy lidí, kteří především potřebují přístup k lékařské péči) o 51 procent, konkrétně na 3,076 milionu. V roce 2028 pak nastane největší úbytek obyvatel v produktivním věku od 70. let 20. století (Husákovy děti).
Je ale cestou k systematické nápravě legalizace přesčasové práce, zvyšování platů nebo budování dalších a dalších lůžek? Víme jistě, že co do udržitelnosti systému financování a současných standardů zdravotní péče jde o cestu do pekel.
Proto nutně potřebujeme posunout české zdravotnictví do moderní doby, kdy lékaři věnují svůj čas pacientům namísto administrativě, zdraví řešíme plně digitálně namísto papírem, levně předcházíme nemocem, jejichž léčba je drahá, a konečně zveme do debaty o veřejném zdraví toho, koho se především dotýká – pacienta, respektive občany a občanky Česka.
- MUDr. Bc. Tomáš Fiala, MBA,
místopředseda Výboru pro zdravotnictví, Senát Parlamentu ČR,
Dostupnost a kvalita v Česku poskytované zdravotní péče se neodvíjí jen od přístrojového vybavení či například dostupnosti moderních léků, ale je primárně závislá na kvalitním týmu, který tuto péči poskytuje. Situace na pracovním trhu je složitá, a hlavně se za posledních zhruba deset let významně proměnila. Zejména mladí kolegové vidí své medicínské angažmá jinak, než jsme ho viděli my. Je to přirozený vývoj, se kterým je nutné pracovat a akceptovat jej. Jedním z hlavních úkolů zřizovatelů a managementů nemocnic tak je zajistit dostatečné množství erudovaného personálu, který bude schopen za důstojných podmínek poskytovat profesionální péči. A to pochopitelně v mezích platné legislativy. V posledních letech je to stále těžší úkol. Při nastavování regulací bychom měli zohlednit vnímání účastníků pracovního trhu, konkurenční prostředí v ČR i za našimi hranicemi, současně však musíme mít na zřeteli nepříznivý demografický vývoj u zdravotnických profesí. Profese lékařského i nelékařského personálu v nemocnicích obnáší i povinnost zajistit z pohledu pacienta nepřetržitý provoz a zajišťovat tím v pohotovostní době péči i za jiné medicínské segmenty, což by mělo být zohledněno. Lékaři by měli být dostatečně motivováni k tomu, aby se například na zajištění pohotovostních služeb podíleli i kolegové z primární a ambulantní sféry, naopak možnost systémového rušení a centralizace zdravotnických zařízení v našem českém prostředí nějak moc nevidím…