Benefity a úskalí léčby diuretiky
Kombinační léčba arteriální hypertenze je nutná u většiny pacientů a jde také o preferovaný postup podle aktuálně platných evropských i českých doporučených postupů. Diuretikum je důležitou součástí kombinační terapie. Z heterogenní skupiny diuretik je preferován indapamid nebo chlorthalidon, a to pro dlouhý plazmatický poločas, vyšší účinnost a méně nežádoucích účinků.
Na říjnové XL. konferenci České společnosti pro hypertenzi a XXXII. konferenci České asociace preventivní kardiologie ČKS byly popsány prokázané benefity a možná úskalí diuretické léčby.
MUDr. Petra Vysočanová z Interní kardiologické kliniky FN Brno připomněla, že podle doporučení Evropské společnosti pro hypertenzi (ESH) z roku 2023 by kromě pacientů, kteří mají mírnou hypertenzi nebo jsou křehcí, měla být léčba arteriální hypertenze u všech ostatních vždy zahájena dvojkombinací – mělo by jít o inhibitor ACE nebo sartan s blokátorem kalciových kanálů (BKK) nebo s diuretikem. Pokud má pacient ischemickou chorobu srdeční, anginu pectoris nebo vyšší tepovou frekvenci, má své místo v terapii také betablokátor. Diuretikum je dále doporučenou součástí v kroku dvě, kdy dvojkombinace inhibitoru RAAS a BKK nestačí k dosažení kompenzace krevního tlaku a je nutné přistoupit k trojkombinační léčbě.
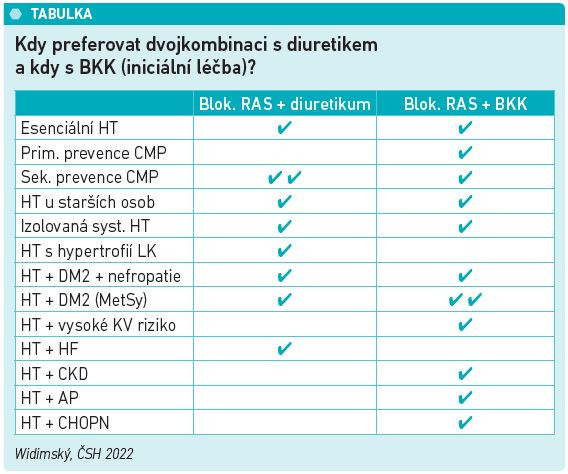
V jakých klinických situacích preferovat diuretikum a kdy naopak volit BKK a diuretikum přidat až jako lék třetí volby? Podle MUDr. Vysočanové lze jak po diuretikách, tak po BKK sáhnout u pacientů s esenciální hypertenzí, hypertenzí u starších osob nebo u izolované systolické hypertenze. U pacientů po cévní mozkové příhodě nebo s hypertrofií levé komory srdeční podle klinických studií nejlépe vychází kombinace sartanů s diuretikem, podobně jako u hypertenze kombinované se srdečním selháním. BKK je naopak vhodné preferovat v primární prevenci iktů a u hypertoniků s diabetem nebo metabolickým syndromem (přehledně viz tabulku).
 Diuretika lze rozdělit na tři základní skupiny: sulfonamidová diuretika (hydrochlorothiazid, chlorthalidon a indapamid), kličková diuretika (furosemid) a antagonisty mineralokortikoidních receptorů (spironolakton a eplerenon). Vzhledem k tomu, že mezi diuretiky existují klinicky významné rozdíly v profilech bezpečnosti a účinnosti, začalo několik mezinárodních doporučení rozlišovat ještě mezi thiazidy (hydrochlorothiazid) a thiazidům podobnými diuretiky (chlorthalidon, indapamid). Ze základních diuretik by měl být preferenčně volen právě indapamid nebo chlorthalidon. „Jsou účinnější a mají delší plazmatický poločas než hydrochlorothiazid a také mají méně nežádoucích účinků,“ podtrhla MUDr. Vysočanová.
Diuretika lze rozdělit na tři základní skupiny: sulfonamidová diuretika (hydrochlorothiazid, chlorthalidon a indapamid), kličková diuretika (furosemid) a antagonisty mineralokortikoidních receptorů (spironolakton a eplerenon). Vzhledem k tomu, že mezi diuretiky existují klinicky významné rozdíly v profilech bezpečnosti a účinnosti, začalo několik mezinárodních doporučení rozlišovat ještě mezi thiazidy (hydrochlorothiazid) a thiazidům podobnými diuretiky (chlorthalidon, indapamid). Ze základních diuretik by měl být preferenčně volen právě indapamid nebo chlorthalidon. „Jsou účinnější a mají delší plazmatický poločas než hydrochlorothiazid a také mají méně nežádoucích účinků,“ podtrhla MUDr. Vysočanová.
Indapamid a chlorthalidon mají, jak už bylo řečeno, delší dobu účinku než hydrochlorothiazid (u indapamidu je to více než 24 hodin, u chlorthalidonu 48 až 72 hodin). Když byly srovnány dávky 25 mg hydrochlorothiazidu a 2,5 mg indapamidu, byl efekt indapamidu na krevní tlak větší. Pravděpodobně kromě toho, že indapamid působí v ledvinách, také díky své vysoké lipofilitě velmi dobře proniká do cévní stěny, kde vede ke zvýšené produkci prostaglandinů a navozuje vazorelaxační efekt. Ve srovnání s hydrochlorothiazidem vede rovněž ke zlepšení cévní elasticity a longitudinální funkce levé komory srdeční. Jak potvrdily studie PROGRESS, ale i ADVANCE a HYVET u starších pacientů, indapamid hraje jasnou roli ve snižování KV rizika a rizika cévní mozkové příhody (Barrios et al., Integrated Blood Pressure Control 2014). Důležité je i zjištění, že indapamid nezhoršuje funkci ledvin (Puig et al., Am J Hypertens 2007, ve srovnání s enalaprilem byl jeho vliv na albuminurii podobný). Indapamid také snižuje mikroalbuminurii, stejně jako inhibitory ACE. Další studie, PREMIER (Mogensen et al., Hypertension 2003), srovnávala kombinaci inhibitoru ACE s indapamidem se samotným inhibitorem ACE. Ukázalo se, že kombinace byla tou léčbou, která vedla k redukci poškození ledvin.
I další práce ukazují, že při stejném snížení krevního tlaku indapamid působí lépe než hydrochlorothiazid na funkci srdce i renální parametry. Např. Vinereanu O et al. (Am Heart J 2014) zjistili, že indapamid po šesti měsících léčby u pacientů s hypertenzí a diabetem zlepšuje ukazatele endoteliálních a arteriálních funkcí a dlouhodobě zlepšuje funkci levé komory ve srovnání s hydrochlorothiazidem. „Tato studie naznačuje, že indapamid, thiazidům podobné diuretikum, má významné vaskulární účinky,“ shrnula MUDr. Vysočanová.
Obavy z nežádoucích účinků diuretik mohou být někdy příčinou váhání při jejich nasazení. Na druhou stranu, nežádoucí účinky diuretik jsou dobře známé, a proto je lze monitorovat a včas řešit. U hypokalémie platí, že k ní dojde prakticky u všech pacientů (průměrný pokles koncentrace kalia se pohybuje mezi 0,3 až 0,4 mmol/l u dávky 2,5 mg indapamidu). Ale klinicky významná hypokalémie (pod 3,4 mmol/l) je méně častá než hyponatrémie a je zde jasná závislost na dávce, nikoli na použitém typu diuretika. Zvýšené riziko hypokalémie mají při léčbě thiazidy ženy, osoby s nízkou hmotností a pacienti na dlouhodobé léčbě thiazidy. Pravidelná kontrola kalémie je proto nutná i při dlouhodobé léčbě, navíc koncentrace draslíku v krvi má vliv na prognózu pacientů. Jedna ze studií (Krogager ML et al., BMC Cardiovasc Disord 2020) např. ukázala, že přetrvávající hypokalémie byla spojena se zvýšenou mortalitou ze všech příčin a mortalitou z kardiovaskulárních příčin. Stejně tak zvýšení draslíku na hodnoty > 4,6 mmol/l u pacientů s počáteční hypokalémií nebo nízkou normální koncentrací draslíku bylo spojeno se zvýšenou mortalitou ze všech příčin a mortalitou z KV příčin.
Sklon k hyponatrémii, která představuje klinicky závažnější nežádoucí účinek než hypokalémie, mají osoby nad 65 let (ve věku pod 65 let je vzácná) a jednoznačně převažují ženy. „Pokud si pacientky stěžují na symptomy jako bolesti hlavy, závratě, malátnost, zapomnětlivost, nauzea či zvracení, měli bychom na riziko hyponatrémie myslet a koncentrace natria u pacientek kontrolovat,“ apelovala MUDr. Vysočanová. Největší riziko hyponatrémie je mezi druhým a čtvrtým týdnem léčby, pokud se neobjeví do 13. týdne od zahájení léčby, je již riziko vzniku hyponatrémie minimální. Jaká je prevence hyponatrémie? Podle MUDr. Vysočanové je důležité začít malou dávkou diuretika, provést kontrolu koncentrace Na+ před zahájením léčby a pak za tři až čtyři týdny, pravidelně sledovat koncentraci Na+ u starších žen, s nízkou tělesnou hmotností a s anamnézou hyponatrémie a zejména v letních měsících upozornit pacienty na riziko hyponatrémie při vysokém příjmu tekutin (zejména čisté vody). V případě, že k hyponatrémii dojde, je nutné vysadit thiazidy, omezit příjem tekutin (ideálně pod 1 l/den) a do budoucna zabránit excesům v příjmu tekutin. U některých pacientů je třeba také zvýšit perorální příjem soli. Pokud dojde ke středně těžké nebo těžké hyponatrémii, už by pacienti nikdy neměli znovu dostat thiazidová diuretika (pokud budou diuretika nutná, je lékem volby furosemid).
Některé „vedlejší účinky“ thiazidů ale mohou být i výhodné, např. mírné zvýšení koncentrací kalcia. Jinak řečeno, thiazidy snižují riziko zlomenin (Charkos TG et al., SciRep 2019), a pokud je indapamid podáván společně s alendronátem, zvyšuje se denzita kostí u postmenopauzálních žen.
Loni vydané doporučené postupy pro léčbu arteriální hypertenze z pera České společnosti pro hypertenzi reagují na vše výše uvedené a diuretika taktéž řadí do prvního a druhého kroku léčby hypertenze. Skupinami pacientů vhodnými pro léčbu diuretiky jsou podle těchto doporučení zejména starší nemocní s hypertenzí, po cévní mozkové příhodě (indapamid), s hypertrofií levé komory, s diabetem 2. typu a nefropatií.
Lze shrnout, že diuretika mají v léčbě hypertenze své nezastupitelné místo. Indapamid mezi thiazidovými diuretiky vyniká v oblasti farmakokinetického a farmakodynamického profilu a má řadu výhod ve srovnání s hydrochlorothiazidem – delší poločas a trvání účinku, větší antihypertenzní účinek a větší vliv na snížení KV rizika. Diuretický efekt indapamidu je mírné intenzity a příznivý je vazodilatační účinek a zachování funkce ledvin. Indapamid také snižuje hmotnostní index levé komory, zlepšuje endoteliální a arteriální funkce, snižuje riziko cévní mozkové příhody, mortality z KV příčin a srdečního selhání a jen minimálně zvyšuje koncentrace kyseliny močové a cholesterolu v séru. Indapamid je také spojen jen s minimálním rizikem nově vzniklého diabetu. Zajímavou léčebnou možností je indapamid v kombinaci s telmisartanem, což je kombinace vhodná pro celou řadu klinických situací, jako je nekomplikovaná hypertenze, hypertenze ve věku 65 let a více, hypertenze a chronické srdeční selhání se zachovanou ejekční frakcí, hypertrofie levé komory srdeční, diabetes mellitus, metabolický syndrom, stav po iktu nebo případy, kdy pacienti kašlou při léčbě inhibitory ACE.