Ovlivnění hypertenze v primární péči je cesta ke snížení morbidity i mortality
Léčba hypertenze u naprosté většiny pacientů spadá do kompetence všeobecných praktických lékařů. Nemocných, u nichž nelze dostat krevní tlak pod kontrolu v rámci primární péče, není mnoho. V reálné klinické praxi ovšem až příliš často efektivní management hypertenze naráží na nízkou adherenci k léčbě na straně pacientů a terapeutickou inercii na straně lékařů. Hovořilo se o tom i na sympoziu podpořeném společností Servier, které proběhlo v rámci 20. kongresu primární péče.
Sympozium otevřel místopředseda České kardiologické společnosti prof. MUDr. Aleš Linhart, DrSc. Ve své prezentaci se zaměřil především na otázku, jak prodloužit dobu života strávenou ve zdraví [1]. Hovořil především o Národním kardiovaskulárním plánu 2025–2035, který je jakýmsi jízdním řádem české kardiologie, jehož cílovou stanicí je snížení kardiovaskulární (KV) morbidity a mortality. Prof. Linhart ocitoval prvotní motto tohoto dokumentu: „Zajistit každému obyvateli České republiky možnost prevence vzniku kardiovaskulárního onemocnění a v případě jeho rozvoje zajistit nejvyšší možnou kvalitu péče a života bez ohledu na geografickou polohu či stadium nemoci.“ Přiznal přitom, že některé bariéry na této trati jsou zatím jen obtížně překonatelné, neboť v Česku existují „obrovské geografické rozdíly, které znamenají, že některým našim pacientům je ta péče docela špatně dostupná“. NKP pokrývá všechny oblasti KV péče. Podobný, byť stručnější plán v Česku existoval už od roku 2013. „I díky tomu je Česká republika nejlepší zemí, kde můžete dostat svůj první infarkt a svůj druhý infarkt taky,“ upozornil s dovětkem, že u třetího infarktu už místo obvykle nerozhoduje. „Protože pokud vás přivezou včas na jedno z kardiocenter, tak se o vás skutečně jsme schopni excelentně postarat s nejnižší mortalitou pravděpodobně na celém světě,“ vysvětlil. „To, kde určitě kulháme, a vy to víte ze své praxe, je následná péče.“
Problematika kardiovaskulárních onemocnění (KVO) má s ohledem na jejich výskyt v populaci a související morbiditu i mortalitu tradičně obrovský význam, který se stárnutím populace dále roste. Podle Národního registru hrazených zdravotních služeb (NRHZS) se zvětšuje podíl osob hospitalizovaných pro závažná KVO i konkrétně pro cévní mozkovou příhodu, a to v poměrně časném věku [2]. Stáří pak namísto aktivního života tráví většina české populace se dvěma a více chronickými diagnózami. Data ÚZIS ukazují, že národní plán sice již přinesl ovoce v podobě poklesu prevalence některých KVO od roku 2015 do roku 2024 (např. ischemické choroby srdeční o 27 %, CMP o 20 %), ale „v jiných oblastech se na nás řítí opravdu obrovský problém“, jak varoval přednášející s uvedením příkladů srdečního selhání (SS, +25 %) a arteriální hypertenze (+12 %) [2,3].
Léčených hypertoniků přibývá. Nemusí to ale být špatně…
S vyšším věkem přibývá léčených hypertoniků, přičemž tento trend pravděpodobně bude v dalších letech pokračovat. Podle prof. Linharta to ale nemusí nutně být špatná zpráva, jde především o to, jak tito lidé budou léčeni. Se snížením krevního tlaku (TK) o 10 mm Hg významně klesá KV morbidita i mortalita – v datech z metaanalýzy 123 studií (n = 613 815) tak ubylo CMP o 27 procent, velkých KV příhod (MACE) o 20 procent, SS o 28 procent, celkové mortality o 13 procent či renálního selhání o pět procent, v jiných studiích (n = 215 547) kleslo o 24 procent riziko demence [4,5]. „Čili úplně špatná zpráva to být nemusí, že léčíme víc a víc pacientů. Špatná zpráva by byla, kdybychom je neléčili dobře. To je otázka jiná a musíme si ji pokládat pořád dokola,“ zdůraznil.
Srdeční selhání v současné době postihuje asi čtyři procenta české populace. Osob užívajících terapii indikovanou u SS rok od roku přibývá a všichni pociťují obrovský dopad na kvalitu života. „Pacienti handicapovaní, v trvalé nebo částečné invaliditě či na dlouhodobé neschopnosti jsou jenom v malém procentu schopni dál fungovat aktivně,“ uvedl přednášející. Přímé náklady na terapii činily v r. 2024 zhruba 7 miliard, nepřímé 14,8 miliardy korun, přičemž nejsou započítány náklady na pečovatele v rámci domácí péče či v nějakých dalších zařízeních.
NKP zohledňuje, že většina případů SS souvisí s „tradičními“ rizikovými faktory – obezitou, diabetem, dyslipidémií a hypertenzí – tu prof. Linhart zdůraznil s připomenutím, že hypertenze má celou řadu dopadů, „které si možná ani neuvědomujeme“. „My ji vnímáme často jako příčinu aterosklerotických změn, hypertrofie levé komory, chronického onemocnění ledvin, ale podobných konsekvencí je celá řada,“ upozornil prof. Linhart a znovu připomněl mentální deficit – ten podle jeho slov „vzniká zejména u pacientů, kteří v mladším věku mají špatně léčenou hypertenzi“. Doplnil, že „tito pacienti jsou často obézní, neaktivní, mají další komorbidity, včetně diabetu“. Chronické onemocnění ledvin (CKD) může mít podle předběžných dat zhruba deset procent české populace, přičemž „v drtivé většině tu diagnózu nemají stanovenu anebo ji mají někde na pozadí, bez toho, aby jí byla věnována adekvátní pozornost“. Řada pacientů má hypertenzi souběžně se SS – a léčba hypertenze dokáže SS dramaticky ovlivnit, zejména blokáda systému renin–angiotensin–aldosteron (RAAS), což dokládají klinické studie. Ve studiích zaměřených na pacienty s mírně redukovanou nebo se zachovanou ejekční frakcí (HFmrEF, HFpEF), například PARAGON‑HF, EMPEROR‑Preserved, DELIVER, FINEARTS‑HF, měli téměř všichni probandi hypertenzi, asi polovina sníženou odhadovanou glomerulární filtraci (eGFR) a 40–50 procent se potýkalo s diabetem. Jak prof. Linhart doplnil, při hypertenzi je diabetes velmi častý, přičemž u pacientů léčených metabolicky neutrálními léky je jeho riziko menší než při užívání léků, které zhoršují metabolický profil.
Spojení sil kardiologů s praktiky
Kardiologové ve spolupráci s všeobecnými praktickými lékaři vytvořili nové schéma preventivních prohlídek. Podle prof. Linharta je potřeba využívat diagnostický algoritmus založený na natriuretických peptidech (NT‑proBNP) a echokardiografii [6]. „Ale ty známky a symptomy srdečního selhání bychom opravdu měli aktivně hledat,“ zdůraznil. „Často jsou zasunuty v podobě únavy, nevýkonnosti, dušnosti, kterou pacienti přičítají úplně jiným věcem než tomu, že by mohli mít srdeční selhání.“
Vyplácí se stanovit parametr NT‑proBNP, „protože NT‑proBNP, sérový kreatinin, vysoce senzitivní CRP a troponin jsou jediné biomarkery, které v populačním hledisku ovlivňují nebo predikují prognózu pacienta“. U pacientů v „šedé zóně“, tj. těch, kteří nejsou úplně indikováni k echokardiografii, je potřeba pátrat po rizikových faktorech – hypertenzi, kouření, CKD, eventuálně nasadit blokádu RAAS.
Efektivní prevence začíná v ordinaci VPL
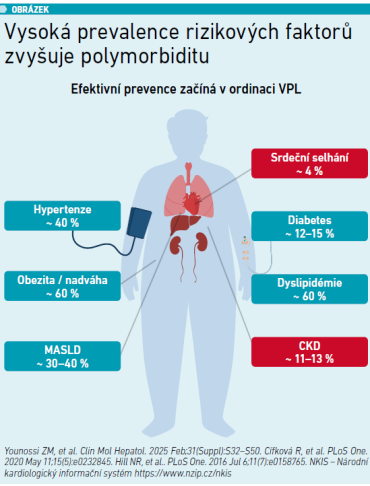 Z komplexního pohledu tak VPL čelí těžkému úkolu – postarat se o pacienty s multisystémovým onemocněním. „Dnes a denně to ale vidíte ve svých ambulancích,“ připomněl prof. Linhart s tím, že hypertoniků je 40 procent, zhruba 60 procent populace trpí nadváhou či obezitou, diabetem 12–15 procent, CKD má 11–13 procent osob, dyslipidémii 60 procent. Samostatně vyzdvihl metabolické postižení jater (MASLD), dřívější terminologií nealkoholovou steatózu (NASLD) – tu má 30–40 procent pacientů VPL [7–10] (viz obrázek). „Bohužel bez multifaktoriální intervence se tady neobejdeme. A proto tolik stojíme o to, aby praktičtí lékaři mohli léčit všemi léky, které jsou dnes k dispozici, aby nebyli omezováni, protože toho, co všechno se na vás valí, je strašně, strašně moc. A ubývat to rozhodně nebude,“ informoval prof. Linhart. Národní kardiovaskulární plán proto označil za „seznam dosud nesplněných přání, ale přání, která začínáme plnit“.
Z komplexního pohledu tak VPL čelí těžkému úkolu – postarat se o pacienty s multisystémovým onemocněním. „Dnes a denně to ale vidíte ve svých ambulancích,“ připomněl prof. Linhart s tím, že hypertoniků je 40 procent, zhruba 60 procent populace trpí nadváhou či obezitou, diabetem 12–15 procent, CKD má 11–13 procent osob, dyslipidémii 60 procent. Samostatně vyzdvihl metabolické postižení jater (MASLD), dřívější terminologií nealkoholovou steatózu (NASLD) – tu má 30–40 procent pacientů VPL [7–10] (viz obrázek). „Bohužel bez multifaktoriální intervence se tady neobejdeme. A proto tolik stojíme o to, aby praktičtí lékaři mohli léčit všemi léky, které jsou dnes k dispozici, aby nebyli omezováni, protože toho, co všechno se na vás valí, je strašně, strašně moc. A ubývat to rozhodně nebude,“ informoval prof. Linhart. Národní kardiovaskulární plán proto označil za „seznam dosud nesplněných přání, ale přání, která začínáme plnit“.
Závěrem prohlásil, že stoupající prevalenci SS a úmrtnost s ním spojenou lze společnými silami kardiologů a VPL opravdu ovlivnit a zvrátit. Jeden z hlavních rizikových faktorů rozvoje SS i CKD představuje hypertenze. Dobře ale funguje preventivní léčba – je schopna redukovat riziko orgánových komplikací. „Léčba, kterou postavíme na blokádě systému renin–angiotensin, oddaluje nástup diabetu i renálního poškození,“ dodal prof. Linhart. Připojil, že zahájení nízkými dávkami není u léků bez vztahu dávky a nežádoucích účinků (inhibitory ACE, ARB) nezbytné a že kombinovaná terapie nasazená v 1. linii dokáže snížit riziko SS více než sekvenční přidání léků.
Hypertenze je vstupenkou k dalším chorobám
Na prof. Linharta navázal prof. RNDr. Ladislav Dušek, Ph.D., ředitel Ústavu zdravotnických informací a statistiky ČR (ÚZIS), novými daty [11]. Doplnil, že Národní kardiologický informační systém dnes už pokrývá celou škálu dimenzí, včetně ekonomiky a úhrad péče [9].
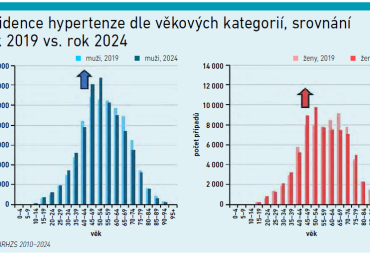 V datech pro rok 2024 činil u vybraných IČZ/PL medián podílu léčených hypertoniků mezi všemi pacienty v péči daného lékaře 28,3 procenta [2]. V populaci mladší 45 let se s hypertenzí léčí 29 procent mužů a 17 procent žen [2]. „Daleko nejhorší je, tím děsím na konferencích neonatologů, jak se začíná protínat křivka rostoucí polymorbidity u žen s křivkou, kdy mají první porod – začíná se potkávat ta polymorbidita s věkem primipary,“ upozornil prof. Dušek. Ve věkové skupině 45–54 let stoupla incidence hypertenze od r. 2019 do r. 2024 u mužů o 16 procent a u žen o 18 procent [2] (viz graf). Narůstá i mortalita v přímé souvislosti s hypertenzí. Nejzásadnější ukazatel tvoří předčasná úmrtí (tj. ve věku < 70 let), jejichž výskyt v souvislosti s hypertenzí, SS apod. by měl NKP snížit – nyní se jedná o alarmujících 16 000 pacientů ročně (z toho 10 000–11 000 mužů) [2,12]. „Ti lidé by statisticky žili minimálně 10 let, spíš víc. To je 160 000 člověkoroků ročně,“ upozornil prof. Dušek.
V datech pro rok 2024 činil u vybraných IČZ/PL medián podílu léčených hypertoniků mezi všemi pacienty v péči daného lékaře 28,3 procenta [2]. V populaci mladší 45 let se s hypertenzí léčí 29 procent mužů a 17 procent žen [2]. „Daleko nejhorší je, tím děsím na konferencích neonatologů, jak se začíná protínat křivka rostoucí polymorbidity u žen s křivkou, kdy mají první porod – začíná se potkávat ta polymorbidita s věkem primipary,“ upozornil prof. Dušek. Ve věkové skupině 45–54 let stoupla incidence hypertenze od r. 2019 do r. 2024 u mužů o 16 procent a u žen o 18 procent [2] (viz graf). Narůstá i mortalita v přímé souvislosti s hypertenzí. Nejzásadnější ukazatel tvoří předčasná úmrtí (tj. ve věku < 70 let), jejichž výskyt v souvislosti s hypertenzí, SS apod. by měl NKP snížit – nyní se jedná o alarmujících 16 000 pacientů ročně (z toho 10 000–11 000 mužů) [2,12]. „Ti lidé by statisticky žili minimálně 10 let, spíš víc. To je 160 000 člověkoroků ročně,“ upozornil prof. Dušek.
Jak již bylo řečeno, hypertenze představuje rizikový faktor budoucích polymorbidit. Souběžný výskyt hypertenze a jiných KVO, včetně SS, je obrovský. Z pacientů, kteří měli v roce 2014 samotnou hypertenzi, se do roku 2024 vyvinulo jiné KVO u cca 45 procent [2]. Masivní je ale i společný výskyt hypertenze a nekardiologických nepřenosných chorob (diabetu, CHOPN aj.) – z pacientů, kteří měli v r. 2014 samotnou hypertenzi, se u asi 60 procent vyvinula nějaká další choroba, u řady z nich i několik.
Během let 2015–2024 v kohortě z roku 2014 se u 9,8 procenta (přes 188 000 pacientů) vytvořil zhoubný nádor, přičemž 51 procent, tj. 95 940 osob, na něj do roku 2024 zemřelo [2,13]. Upozornil přitom, že se jednalo i o malignity, na něž v ČR probíhá plošný screening (karcinomy prsu nebo kolorekta a maligní melanom). Důvodem je nepodstupování tohoto screeningu. „Je to další výzva, která před praktickými lékaři stojí – před kým jiným. Protože vy jste ten koordinátor, který by měl polymorbidní lidi strašit a vlastně je tak nějak hnát, aby na prevence chodili,“ apeloval prof. Dušek na auditorium. V českých nemocnicích tvořili podle dat zdravotních pojišťoven léčení hypertonici 47 procent hospitalizovaných, nejčastější příčinou hospitalizace byly KVO, novotvary a choroby trávicího traktu.
Ani situace v české dětské populaci není dobrá – cca 20 procent (tj. cca 200 000–300 000) má nadváhu nebo obezitu, od r. 1991 se jedná o čtyřnásobný nárůst [14]. V pilotním projektu Buď fit 2024, v jehož rámci probíhala měření TK u pediatrických pacientů v ordinacích praktických lékařů pro děti a dorost (PLDD), se na vzorku 1 000 probandů ukázalo, že zcela v normě mělo TK 68 procent chlapců, a dokonce jen 63 procent dívek, přičemž problémy byly zřejmé už ve věkové kategorii 6–11 let. Přednášející konstatoval, že i když šlo pouze o projekt, „je to signál, že s hypertenzí může být problém už dokonce u relativně malých dětí“. Stoupající výskyt hypertenze v populaci dětí a dospívajících potvrzují i data ze zdravotních pojišťoven.
Co s tím? Pohled praktického lékaře
MUDr. Jakub Mitro, VPL ze společnosti MitroCare, s. r. o., Plzeň, potvrdil, že PL ve výše popsané problematice tvoří nejdůležitější složku systému, neboť vídají ty pacienty, kteří ještě žádné komorbidity ani symptomy nemají [15]. Připojil i doporučení z vlastní praxe – zvaní SMS zprávami, aktivní vyhledávání sestrou, možnost návštěvu využít co nejvíce. „Třeba pacienty ve věku 65 až 80 let si nechávám na podzim, abychom je zároveň naočkovali proti pneumokoku, chřipce,“ uvedl.
Změnit by se podle jeho názoru měla i situace, kdy hypertonici, kteří mají jen prostou hypertenzi, bez jiné komorbidity, docházejí ke specialistům – internistům, kardiologům [2]. „Každý praktický lékař by měl perfektně zvládat léčbu hypertenze. Je to naprostý základ toho, co děláme,“ podotkl.
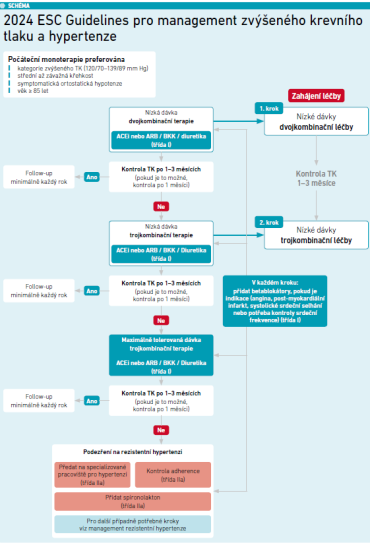 Za „cíl nás všech“ pak označil maximalizaci nejen délky dožití, ale i dožití v aktivním věku. Pacient ve věku 45 let s optimálním profilem rizikových faktorů má šanci žít o 14 let déle bez KVO ve srovnání s tím, který má dva nebo více rizikových faktorů [16]. Za aktuální změny v preventivních prohlídkách je podle vlastních slov rád, i když si vyžádají více času, protože pacienti by měli být řešeni komplexněji, což „určitě má smysl“ [17]. Vyjádřil také názor, že větší penzum času by se mohlo promítnout i do bodového ohodnocení PL. VPL by měl mj. kontrolovat, zda pacient absolvuje screeningové programy. Ocenil, že se má sledovat třeba obvod pasu, za ještě lepší parametr považuje poměr mezi obvodem pasu a výškou pacienta, který by měl být menší než 0,5. „Jakmile je větší než 0,6, už je ten pacient hodně rizikový stran kardiometabolických onemocnění,“ dodal. Lékaře má zajímat celá řada dalších ukazatelů, například renální funkce, rodinná anamnéza („na to se možná hodně zapomíná, ale je to velice dobrý prediktor, jestli ten pacient v nějakém nižším věku prodělá nějakou kardiovaskulární příhodu, když nebude dobře kompenzován“), rozšířený lipidogram, screening lipoproteinu (a) (Lp[a]). Koncentrace Lp(a) je dána geneticky, nemají na ni vliv běžná hypolipidemika, tj. statiny, ezetimib, ani životní styl. Stačí nabrat ji jednou za život a u žen ještě po menopauze. Lp(a) je ovšem mnohem aterogennější než LDL cholesterol, na druhou stranu je ho méně. Používat by se mělo skóre rizika. Vyzdvihl rovněž doporučené postupy ESC pro management zvýšeného TK a hypertenze z roku 2024 (viz schéma 1) [18]. Samozřejmostí by měly být kontroly TK, poučení pacientů, že ideální je pod 120/70 mm Hg [19]. „Myslím, že je špatně, abychom třeba nějaké holčině, kterou registrujeme a má tlak 110/60, říkali ‚vy to máte nízké‘. Nemá, má to optimální,“ upozornil. „Nestrašme ty lidi, že mají nízký tlak, když mají takovéto hodnoty – vlastně jsou v optimu. A naopak bychom měli být přísnější u těch pacientů, kteří už se blíží hypertenzi, mají takzvaný vyšší normální tlak nebo zvýšený tlak, a měli bychom je monitorovat častěji, případně třeba zvolit i ambulantní 24hodinovou monitoraci krevního tlaku,“ uvedl přednášející. A přidal další tip: „Co se mně třeba osvědčilo, když pacienti nechtějí brát antihypertenziva a mají hraniční tlak, typicky třeba 145/90 mm Hg, tak mluvit o kognitivních funkcích. To znamená, že jim dramaticky snižujeme riziko demence, že tam ta korelace prostě je – na to lidé docela slyší.“
Za „cíl nás všech“ pak označil maximalizaci nejen délky dožití, ale i dožití v aktivním věku. Pacient ve věku 45 let s optimálním profilem rizikových faktorů má šanci žít o 14 let déle bez KVO ve srovnání s tím, který má dva nebo více rizikových faktorů [16]. Za aktuální změny v preventivních prohlídkách je podle vlastních slov rád, i když si vyžádají více času, protože pacienti by měli být řešeni komplexněji, což „určitě má smysl“ [17]. Vyjádřil také názor, že větší penzum času by se mohlo promítnout i do bodového ohodnocení PL. VPL by měl mj. kontrolovat, zda pacient absolvuje screeningové programy. Ocenil, že se má sledovat třeba obvod pasu, za ještě lepší parametr považuje poměr mezi obvodem pasu a výškou pacienta, který by měl být menší než 0,5. „Jakmile je větší než 0,6, už je ten pacient hodně rizikový stran kardiometabolických onemocnění,“ dodal. Lékaře má zajímat celá řada dalších ukazatelů, například renální funkce, rodinná anamnéza („na to se možná hodně zapomíná, ale je to velice dobrý prediktor, jestli ten pacient v nějakém nižším věku prodělá nějakou kardiovaskulární příhodu, když nebude dobře kompenzován“), rozšířený lipidogram, screening lipoproteinu (a) (Lp[a]). Koncentrace Lp(a) je dána geneticky, nemají na ni vliv běžná hypolipidemika, tj. statiny, ezetimib, ani životní styl. Stačí nabrat ji jednou za život a u žen ještě po menopauze. Lp(a) je ovšem mnohem aterogennější než LDL cholesterol, na druhou stranu je ho méně. Používat by se mělo skóre rizika. Vyzdvihl rovněž doporučené postupy ESC pro management zvýšeného TK a hypertenze z roku 2024 (viz schéma 1) [18]. Samozřejmostí by měly být kontroly TK, poučení pacientů, že ideální je pod 120/70 mm Hg [19]. „Myslím, že je špatně, abychom třeba nějaké holčině, kterou registrujeme a má tlak 110/60, říkali ‚vy to máte nízké‘. Nemá, má to optimální,“ upozornil. „Nestrašme ty lidi, že mají nízký tlak, když mají takovéto hodnoty – vlastně jsou v optimu. A naopak bychom měli být přísnější u těch pacientů, kteří už se blíží hypertenzi, mají takzvaný vyšší normální tlak nebo zvýšený tlak, a měli bychom je monitorovat častěji, případně třeba zvolit i ambulantní 24hodinovou monitoraci krevního tlaku,“ uvedl přednášející. A přidal další tip: „Co se mně třeba osvědčilo, když pacienti nechtějí brát antihypertenziva a mají hraniční tlak, typicky třeba 145/90 mm Hg, tak mluvit o kognitivních funkcích. To znamená, že jim dramaticky snižujeme riziko demence, že tam ta korelace prostě je – na to lidé docela slyší.“
Podle již zmíněného algoritmu ESC se takřka u všech pacientů má začínat dvojkombinací, přednášející doplnil, že s fixní kombinací se pojí výrazně lepší adherence pacientů k léčbě. Souběžná terapie hypertenze a dyslipidémie jeví velký synergický efekt [20]. Při použití dvojkombinace na vyšší TK a statinu se ochrana již násobí, fixní trojkombinací lze docílit rychlého efektu skoro u všech pacientů. V multicentrické observační otevřené studii TRICOLOR provedené v běžné klinické praxi trojkombinace amlodipin/indapamid/perindopril dosáhla za tři měsíce cílových hodnot TK u 93 procent z 1 247 pacientů s nekontrolovanou hypertenzí [21]. Přednášející to připsal prokázané velmi vysoké adherenci k fixní trojkombinaci po šesti měsících – 90 procent, zatímco na volné kombinaci jen 53 procent [22]. „A když přidáme ještě nějaký management tělesné hmotnosti a další věci, myslím si, že opravdu můžeme tomu člověku dramaticky změnit život,“ připojil přednášející. Doložil to také kazuistikou.
„Určitě bychom měli pacienty léčit razantně, včas, ideálně využívat fixní kombinace a molekuly, které mají co nejdelší poločas rozpadu, aby efekt trval opravdu 24 hodin, což perindopril, amlodipin a indapamid jsou,“ shrnul na závěr dr. Mitro.
Reference:
- Linhart A. Jak prodloužit délku života ve zdraví aneb NKP 25–35 v praxi lékaře. 20. kongres primární péče, Praha, 21. 3. 2026.
- ÚZIS ČR. Národní registr hrazených zdravotních služeb. [online]. [cit. 2026‑03‑21]. Dostupné z: https://www.uzis.cz/index.php?pg=registry‑sber‑dat‑‑narodni‑registr‑hrazenych‑zdravotnich‑sluzeb.
- Ministerstvo zdravotnictví ČR. „Zdraví 2030“ – analytická studie. [online]. [cit. 2026‑03‑21]. Dostupné z: https://zdravi2030.mzcr.cz/zdravi‑2030‑analyticka‑studie‑stav‑obyvatelsva.pdf.
- Ettehad D, Emdin CA, Kiran A, et al. Blood pressure lowering for prevention of cardiovascular disease and death: a systematic review and meta‑analysis. Lancet. 2016;387(10022):957–967.
- Rea F, Corrao G, Mancia G. Risk of Dementia During Antihypertensive Drug Therapy in the Elderly. J Am Coll Cardiol. 2024;83(13):1194–1203.
- Bayes‑Genis A, Docherty KF, Petrie MC, et al. Practical algorithms for early diagnosis of heart failure and heart stress using NT‑proBNP: A clinical consensus statement from the Heart Failure Association of the ESC. Eur J Heart Fail. 2023;25(11):1891–1898.
- Younossi ZM, Kalligeros M, Henry L. Epidemiology of metabolic dysfunction‑associated steatotic liver disease. Clin Mol Hepatol. 2025;31(Suppl):S32–S50.
- Cífková R, Bruthans J, Wohlfahrt P, et al. 30‑year trends in major cardiovascular risk factors in the Czech population, Czech MONICA and Czech post‑MONICA, 1985–2016/17. PLoS One. 2020;15(5):e0232845.
- Národní kardiologický informační systém. [online]. [cit. 2026‑03‑21]. Dostupné z: https://www.nzip.cz/nkis.
- Hill NR, Fatoba ST, Oke JL, et al. Global Prevalence of Chronic Kidney Disease – A Systematic Review and Meta‑Analysis. PLoS One. 2016;11(7):e0158765.
- Dušek L. Národní kardiovaskulární plán ČR. Hypertenze jako vstupenka k budoucím komorbiditám. Nová data ÚZIS. 20. kongres primární péče, Praha, 21. 3. 2026.
- ÚZIS ČR. Informační systém List o prohlídce zemřelého. [online]. [cit. 2026‑03‑21]. Dostupné z: https://www.uzis.cz/index.php?pg=registry‑sber‑dat‑‑ostatni‑rezortni‑registry‑‑list‑o‑prohlidce‑zemreleho.
- ÚZIS ČR. Národní onkologický registr. [online]. [cit. 2026‑03‑21]. Dostupné z: https://www.uzis.cz/index.php?pg=registry‑sber‑dat‑‑narodni‑zdravotni‑registry‑‑narodni‑onkologicky‑registr.
- Národní screeningové centrum ÚZIS ČR. [online]. [cit. 2026‑03‑21]. Dostupné z: https://nsc.uzis.cz.
- Mitro J. Hlavní opatření pro každodenní praxi VPL. 20. kongres primární péče, Praha, 21. 3. 2026.
- Wilkins JT, Ning H, Berry J, et al. Lifetime risk and years lived free of total cardiovascular disease. JAMA. 2012;308(17):1795–1801.
- Vyhláška č. 70/2012 Sb., o preventivních prohlídkách, ve znění pozdějších předpisů. [online]. [cit. 2026‑03‑21]. Dostupné z: https://www.zakonyprolidi.cz/cs/2012‑70/zneni‑20260101.
- McEvoy JW, McCarthy CP, Bruno RM, et al.; ESC Scientific Document Group. 2024 ESC Guidelines for the management of elevated blood pressure and hypertension. Eur Heart J. 2024;45(38):3912–4018.
- Lee CJ, Hwang J, Kang CY, et al. Protective effect of controlled blood pressure on risk of dementia in low‑risk, grade 1 hypertension. J Hypertens. 2021;39(8):1662–1669.
- Emberson J, Whincup P, Morris R, et al. Evaluating the impact of population and high‑risk strategies for the primary prevention of cardiovascular disease. Eur Heart J. 2004;25(6):484–491.
- Logunova N, Khomitskaya Y, Karpov Y, et al. Antihypertensive effectiveness and tolerability of perindopril/indapamide/amlodipine triple single‑pill combination in the treatment of patients with arterial hypertension (TRICOLOR). J Hypertens 2021;39:e373.
- Koval SM, Snihurska IO, Starchenko TG, et al. Efficacy of fixed dose of triple combination of perindopril‑indapamide‑amlodipine in obese patients with moderate‑to‑severe arterial hypertension: an open‑label 6‑month study. Biomed Res Ther 2019;6(11):3501–3512.