Srdeční selhání se zachovalou ejekční frakcí – od diagnózy k léčbě

Srdeční selhání je stav, kdy srdce neplní dostatečně svou funkci, selhává jako pumpa. Jde o onemocnění, které se vyvíjí v čase, důležité je proto věnovat pozornost symptomatologii. Na vysokou pozici v diagnostice srdečního selhání se dostává také stanovení koncentrací NT‑proBNP v séru. Srdeční selhání se zachovalou ejekční frakcí bylo vždy diagnózou, která vzdorovala běžně dostupným léčebným postupům, což se ale změnilo během posledních dvou let, kdy byly publikovány přelomové studie s glifloziny u pacientů se srdečním selháním se zachovalou ejekční frakcí.
Na problematiku srdečního selhání upozornil letošní, již 30. cyklus vzdělávacích seminářů České internistické společnosti ČLS JEP s názvem Interna Informans, který se během konce října a celého listopadu uskutečnil v řadě měst po celé České republice. MUDr. Jiří Veselý z EDUMED s. r. o. upozornil, že lékaři se dlouhou dobu soustředili jen na přítomnost snížené ejekční frakce, což se ale ukázalo jako chyba. Zjednodušeně řečeno, srdce musí být nejen silné, aby dokázalo vytlačit krev ze srdečních oddílů, ale i pružné, aby dokázalo krev dostatečně nasát – a tato významná funkce srdce je alterována při srdečním selhání se zachovalou ejekční frakcí (HFpEF).
 Srdeční selhání je stav, který se v čase vyvíjí a projevuje se typickými (i některými méně typickými) příznaky, které se nejprve objevují při fyzické zátěži a později i v klidovém stavu. „Pacient je dušný, unavený, má oteklé kotníky. Při fyzikálním vyšetření můžeme vidět zvýšenou náplň krčních žil, při poslechu můžeme slyšet chrůpky jako projev strukturálně funkční abnormality,“ shrnul MUDr. Veselý a dodal, že to, že se srdeční selhání neprojevuje v klidovém stavu, neznamená, že není přítomno – jak už bylo uvedeno, může se projevovat při fyzické zátěži různé intenzity. Klíčové je po symptomech pátrat a pacienty o nich informovat, aby je nepřehlíželi nebo nezamlčovali.
Srdeční selhání je stav, který se v čase vyvíjí a projevuje se typickými (i některými méně typickými) příznaky, které se nejprve objevují při fyzické zátěži a později i v klidovém stavu. „Pacient je dušný, unavený, má oteklé kotníky. Při fyzikálním vyšetření můžeme vidět zvýšenou náplň krčních žil, při poslechu můžeme slyšet chrůpky jako projev strukturálně funkční abnormality,“ shrnul MUDr. Veselý a dodal, že to, že se srdeční selhání neprojevuje v klidovém stavu, neznamená, že není přítomno – jak už bylo uvedeno, může se projevovat při fyzické zátěži různé intenzity. Klíčové je po symptomech pátrat a pacienty o nich informovat, aby je nepřehlíželi nebo nezamlčovali.
Patofyziologie srdečního selhání je komplexní, nesouvisí pouze s myokardem, ale podílí se na něm obezita, arteriální hypertenze, diabetes nebo poruchy mikrocirkulace a v poslední době se hodně hovoří také o roli zánětu. MUDr. Veselý zmínil recentní studii (Shi et al., Arthritis Research and Therapy 2023), která ukazuje, že i myozitidy mohou být významným faktorem podílejícím se na rozvoji srdečního selhání – pacienti s protilátkami proti svalovým buňkám mají horší prognózu než ti, kteří je nemají.
 HFpEF není podle slov MUDr. Veselého jasná klinická jednotka, ale naopak souhrn velkého množství klinických jednotek. „Zatím máme jednotnou léčbu pro všechny pacienty, ale do budoucna budeme muset stratifikovat nemocné dle podtypů srdečního selhání a podle toho šít léčbu na míru,“ myslí si a dodává: „Po mnohé roky jsme hledali společný jmenovatel onemocnění, a těmi jsou symptomy. Abychom ale mohli diagnózu srdečního selhání postavit, potřebujeme také laboratorní známky, to znamená stanovení NT‑proBNP – ten ale nemusí být při abnormalitě srdeční funkce vždy přítomen. Pro stanovení srdečního selhání se zachovalou ejekční frakcí je pak třeba sledovat dilataci levé síně nebo hypertrofii levé komory, případně známky abnormálního transmitrálního průtoku.“
HFpEF není podle slov MUDr. Veselého jasná klinická jednotka, ale naopak souhrn velkého množství klinických jednotek. „Zatím máme jednotnou léčbu pro všechny pacienty, ale do budoucna budeme muset stratifikovat nemocné dle podtypů srdečního selhání a podle toho šít léčbu na míru,“ myslí si a dodává: „Po mnohé roky jsme hledali společný jmenovatel onemocnění, a těmi jsou symptomy. Abychom ale mohli diagnózu srdečního selhání postavit, potřebujeme také laboratorní známky, to znamená stanovení NT‑proBNP – ten ale nemusí být při abnormalitě srdeční funkce vždy přítomen. Pro stanovení srdečního selhání se zachovalou ejekční frakcí je pak třeba sledovat dilataci levé síně nebo hypertrofii levé komory, případně známky abnormálního transmitrálního průtoku.“
Jak tedy postupovat při diagnóze srdečního selhání krok za krokem? MUDr. Veselý doporučuje začít od symptomů: „To někdy zanedbáváme nebo nepomýšlíme na méně obvyklé příznaky, jako je například nižší celková fyzická aktivita.“ Nejdůležitější příznaky, které by měli lékaři s pacienty komunikovat, výstižně popisuje Harvardská univerzita pomocí akronymu FACES (of heart failure), kdy F znamená únava (Fatique), A limitaci aktivity (Activity limitation), C kongesci (Congestion), E otoky (Edema) a S dušnost (Shortness of breath). Pokud tyto příznaky pacient udává, je nutné ho dále vyšetřit i s vědomím toho, že některé typy srdečního selhání, zejména akutního, se projevují nízkým srdečním výdejem, který má úplně jiné známky. Součástí fyzikálního vyšetření má být poslech fonendoskopem.
 Následují již zmíněná vyšetření jako stanovení NT‑proBNP, EKG, echokardiografie, rtg. „Natriuretické peptidy v tomto vyšetřovacím algoritmu stojí ale velmi vysoko,“ zdůraznil MUDr. Veselý. Krev je možné odesílat do laboratoře, která poskytne výsledky zpravidla ještě týž den (zdravotní pojišťovny proplácejí vyšetření 12krát ročně), řada ambulancí praktických lékařů, internistů a kardiologů už ale disponuje POCT zařízením, které vyhodnotí výsledky hned. „NT‑proBNP nám samozřejmě sám nepostaví diagnózu, mnoho pacientů je například obézních a my víme, že tuková tkáň tento peptid odbourává. Není to zkrátka jediný parametr, musíme postupovat dál. Pokud je ale peptid v séru zvýšený, je třeba reagovat provedením echokardiografie nebo odesláním pacienta ke kardiologovi,“ podtrhnul MUDr. Veselý. Důležité je podle něj mít i časový rámec. Britská doporučení dokonce vymezují, jak spěchat na základě výsledků vyšetření NT‑proBNP. Pokud jsou hodnoty NT‑proBNP 2 000 ng/l, měl by být pacient vyšetřen ultrazvukem do dvou týdnů, pokud má hodnoty vyšší než 400 ng/l, měl by mít ultrazvuk do šesti týdnů.
Následují již zmíněná vyšetření jako stanovení NT‑proBNP, EKG, echokardiografie, rtg. „Natriuretické peptidy v tomto vyšetřovacím algoritmu stojí ale velmi vysoko,“ zdůraznil MUDr. Veselý. Krev je možné odesílat do laboratoře, která poskytne výsledky zpravidla ještě týž den (zdravotní pojišťovny proplácejí vyšetření 12krát ročně), řada ambulancí praktických lékařů, internistů a kardiologů už ale disponuje POCT zařízením, které vyhodnotí výsledky hned. „NT‑proBNP nám samozřejmě sám nepostaví diagnózu, mnoho pacientů je například obézních a my víme, že tuková tkáň tento peptid odbourává. Není to zkrátka jediný parametr, musíme postupovat dál. Pokud je ale peptid v séru zvýšený, je třeba reagovat provedením echokardiografie nebo odesláním pacienta ke kardiologovi,“ podtrhnul MUDr. Veselý. Důležité je podle něj mít i časový rámec. Britská doporučení dokonce vymezují, jak spěchat na základě výsledků vyšetření NT‑proBNP. Pokud jsou hodnoty NT‑proBNP 2 000 ng/l, měl by být pacient vyšetřen ultrazvukem do dvou týdnů, pokud má hodnoty vyšší než 400 ng/l, měl by mít ultrazvuk do šesti týdnů.
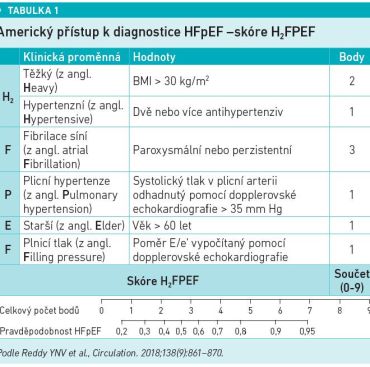
To, na čem diagnostika srdečního selhání hodně stojí, jsou ultrazvukové parametry. Tkáňové dopplerovské vyšetření může přesně klasifikovat, kde se pacient nachází z hlediska srdeční funkce. Jsou k dispozici také parametry, které pomohou určit, jaké etiologie problémy jsou – např. americký přístup (Reddy et al., Circulation 2018) do značné míry vychází z toho, co je na pacientovi vidět na první pohled. Výsledkem je skóre H2FPEF (viz tabulku), které zohledňuje přítomnost obezity, hypertenze, fibrilace síní, plicní hypertenze, věk a plnicí tlaky. „Pokud má pacient obezitu, hypertenzi a fibrilaci síní, máme téměř jistotu diagnózy srdečního selhání. Ultrazvukové parametry jsou ve skóre jen dva, takže je to opravdu jednoduché,“ uvedl MUDr. Veselý. Evropský způsob diagnostiky je oproti tomu preciznější, náročnější, více vychází z UZ parametrů. Pokud sám ultrazvuk nerozhodne o diagnóze, je doporučeno katetrizační vyšetření nebo zátěžové ultrazvukové vyšetření srdce.
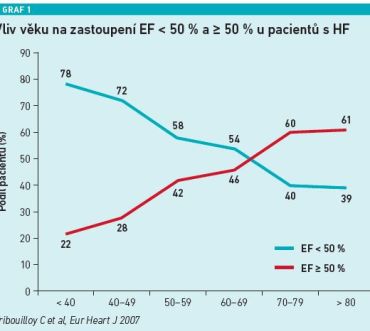
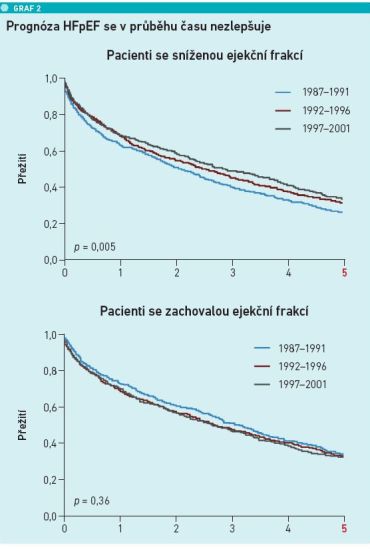
MUDr. Veselý také odpověděl na otázku, kolik pacientů se srdečním selháním v České republice je, o jak velký problém se tedy jedná. Podle dat Národního kardiologického plánu 2023 je aktuálně v ČR zhruba 300 000 pacientů se srdečním selháním, v roce 2030 jich bude 600 000 a v roce 2040 dokonce téměř 900 000. „Jednoznačně přibývá srdečního selhání se zachovalou ejekční frakcí, což je dáno stárnutím populace. V Japonsku tvoří až 80 procent všech pacientů se srdečním selháním pacienti s normální ejekční frakcí. Problém je, že prognóza těchto pacientů zdaleka není benigní, je jen o málo lepší než u pacientů se sníženou ejekční frakcí,“ poznamenal MUDr. Veselý.
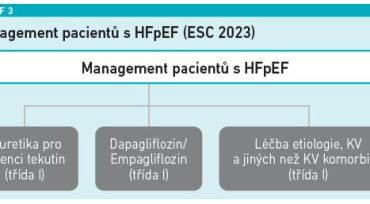
 Ohlédnutí do minulosti ukazuje, že evropské doporučené postupy z roku 2012 a 2016 konstatovaly, že pro pacienty s HFpEF není k dispozici léčba. Klinické studie s různými léky sice vykazovaly trend ke zlepšení, ale nikdy tam nebyla jasná ukázka benefitu. To se odrazilo i v evropských doporučeních z roku 2021, kde byla vymezena terapie pro pacienty s mírně sníženou EF, ale pro pacienty s HFpEF stále nebyla žádná jasně účinná léková skupina. Po vydání těchto guidelines byla nicméně publikována data studie EMPEROR‑Preserved (Filippatos et al., Circulation 2022), která byla přelomová. Empagliflozin vedl u pacientů s HFpEF s diabetem nebo bez diabetu k 20% poklesu kompozitního cílového ukazatele KV úmrtí a hospitalizací pro srdeční selhání, samo srdeční selhání bylo přitom sníženo o 27 procent. Subanalýzy přinesly další zajímavé výsledky – například že léčba má u starších pacientů dokonce větší efekt než u mladších (Böhm et al., J Am Coll Cardiol 2022) – hospitalizace pro srdeční selhání byly redukovány prakticky o 40 procent u osmdesátníků a podobně i u těch o dekádu mladších. Došlo i ke zlepšení kvality života pacientů. „Již americké doporučené postupy AHA/ACC/FHSA, které vyšly ve stejném roce, postavily glifloziny nejvýše v algoritmu léčby. Byla k dispozici jen studie EMPEROR‑Preserved, ale ještě týž rok přišly i výsledky studie DELIVER s dapagliflozinem s daty prakticky srovnatelnými,“ doplnil MUDr. Veselý. Další americká doporučení (ACC 2023) již stavějí inhibitory SGLT‑2 jasně na čelné místo pro všechny pacienty a pak dále specifikují, kterým skupinám podat kličková diuretika, kterým MRA, kterým ARNI či kterým sartany. „Změny jsme se dočkali i v evropských doporučeních ESC z letošního roku, v nichž glifloziny stojí nejvýše u srdečního selhání jak se sníženou, tak se zachovalou ejekční frakcí,“ uzavřel MUDr. Veselý. Dodal, že u HFpEF je třeba léčit rychle, neboť již studie STRONG se staršími léky ukázala, že čím rychleji se titruje, tím nižší je riziko rehospitalizace a úmrtí. V nových evropských doporučeních se odráží také přístup k prevenci srdečního selhání u pacientů s diabetem a chronickým onemocněním ledvin – nejvyšší úroveň důkazů 1A mají glifloziny a finerenon.
Ohlédnutí do minulosti ukazuje, že evropské doporučené postupy z roku 2012 a 2016 konstatovaly, že pro pacienty s HFpEF není k dispozici léčba. Klinické studie s různými léky sice vykazovaly trend ke zlepšení, ale nikdy tam nebyla jasná ukázka benefitu. To se odrazilo i v evropských doporučeních z roku 2021, kde byla vymezena terapie pro pacienty s mírně sníženou EF, ale pro pacienty s HFpEF stále nebyla žádná jasně účinná léková skupina. Po vydání těchto guidelines byla nicméně publikována data studie EMPEROR‑Preserved (Filippatos et al., Circulation 2022), která byla přelomová. Empagliflozin vedl u pacientů s HFpEF s diabetem nebo bez diabetu k 20% poklesu kompozitního cílového ukazatele KV úmrtí a hospitalizací pro srdeční selhání, samo srdeční selhání bylo přitom sníženo o 27 procent. Subanalýzy přinesly další zajímavé výsledky – například že léčba má u starších pacientů dokonce větší efekt než u mladších (Böhm et al., J Am Coll Cardiol 2022) – hospitalizace pro srdeční selhání byly redukovány prakticky o 40 procent u osmdesátníků a podobně i u těch o dekádu mladších. Došlo i ke zlepšení kvality života pacientů. „Již americké doporučené postupy AHA/ACC/FHSA, které vyšly ve stejném roce, postavily glifloziny nejvýše v algoritmu léčby. Byla k dispozici jen studie EMPEROR‑Preserved, ale ještě týž rok přišly i výsledky studie DELIVER s dapagliflozinem s daty prakticky srovnatelnými,“ doplnil MUDr. Veselý. Další americká doporučení (ACC 2023) již stavějí inhibitory SGLT‑2 jasně na čelné místo pro všechny pacienty a pak dále specifikují, kterým skupinám podat kličková diuretika, kterým MRA, kterým ARNI či kterým sartany. „Změny jsme se dočkali i v evropských doporučeních ESC z letošního roku, v nichž glifloziny stojí nejvýše u srdečního selhání jak se sníženou, tak se zachovalou ejekční frakcí,“ uzavřel MUDr. Veselý. Dodal, že u HFpEF je třeba léčit rychle, neboť již studie STRONG se staršími léky ukázala, že čím rychleji se titruje, tím nižší je riziko rehospitalizace a úmrtí. V nových evropských doporučeních se odráží také přístup k prevenci srdečního selhání u pacientů s diabetem a chronickým onemocněním ledvin – nejvyšší úroveň důkazů 1A mají glifloziny a finerenon.