Světový den ledvin 2024. V centru zájmu je křehký pacient

Hlavním tématem letošního ročníku Světového dne ledvin byl vedle tradiční prevence také syndrom křehkého pacienta. Trend stárnutí obyvatelstva se totiž čím dál tím výrazněji projevuje i v nefrologických ambulancích a na dialýzách. Potvrzují to data společnosti B. Braun Avitum a ÚZIS, podle kterých od roku 2014 vzrostl průměrný věk dialyzovaných pacientů z 66 na 68 let a u pacientů v nefrologických ambulancích z 55 na 59 let. Práci nefrologů tak častěji komplikují přidružené diagnózy a s tím související polypragmazie. Starší pacienti také potřebují více péče, ale nefrologie se stejně jako jiné obory potýká s nedostatkem zdravotníků. Přetlak v nefrologických ambulancích pak dále komplikují i nedostatečné kompetence praktických lékařů.
 V roce 2019 bylo chronické onemocnění ledvin celosvětově příčinou více než 3,1 milionu úmrtí a zařadilo se tak na 7. místo mezi nejčastějšími příčinami úmrtí na světě. Odhadovaná celosvětová úmrtnost na všechna onemocnění ledvin se pak podle organizátorů Světového dne ledvin pohybuje v rozmezí 5 až 11 milionů úmrtí ročně. To podle Mezinárodní nefrologické společnosti dopadá zejména na země s nízkými a středními příjmy, které čelí problémům spojeným s nedostatečným přístupem k léčbě spočívající v náhradě funkce ledvin, tedy včetně dialýzy a transplantace. Podle ředitele sítě dialýz a nefrologických ambulancí B. Braun Avitum Martina Kuncka to ale není problém České republiky, kde je tato specializovaná péče z celkového pohledu dobře dostupná. Problém ovšem nastává v detailu. „Pokud se zamyslíme nad jednotlivými typy léčby, tak máme co zlepšovat. především pak v oblasti predialýzy, tedy kvalitní ambulantní péče. Existuje tu obrovský prostor pro zlepšení kooperace nefrologů a dialyzačních center s primární péčí a dalšími odbornostmi tak, abychom co nejvíce pacientů udrželi v predialyzační fázi,“ míní Martin Kuncek. A pokud už přeci jen dojde na dialýzu, je podle Kuncka namístě zapracovat i na vyšší dostupnosti domácích metod. „Jak peritoneální dialýza, tak domácí dialýza zažívají v posledních letech obrovský boom. S pokrokem technologií se tyto metody dostávají do jakéhosi standardu a každý pacient by měl tuto možnost dostat,“ říká Martin Kuncek s tím, že obě domácí metody v současnosti využívá v České republice dohromady ani ne deset procent dialyzované populace. „Je to oblast velmi významná, přičemž nejde pouze o zlepšení dostupnosti, ale zejména o znatelné zvýšení kvality života dialyzovaných pacientů,“ dodává. Domácí metody jsou přitom vhodné pro všechny věkové kategorie pacientů, tedy i pro geriatrické pacienty, jejichž počet setrvale narůstá. Starší pacienti ale potřebují také znatelně více péče. „Starším pacientům musíme věnovat více péče, často mají zhoršenou mobilitu, snížený sluch či kognitivní funkce a potřebují asistenci zdravotníků nebo pomoc od členů rodiny. Preferencí je určitě zachování co nejlepší kvality života,“ říká vedoucí lékař sítě dialyzačních středisek B. Braun Avitum Vladimír Vojanec.
V roce 2019 bylo chronické onemocnění ledvin celosvětově příčinou více než 3,1 milionu úmrtí a zařadilo se tak na 7. místo mezi nejčastějšími příčinami úmrtí na světě. Odhadovaná celosvětová úmrtnost na všechna onemocnění ledvin se pak podle organizátorů Světového dne ledvin pohybuje v rozmezí 5 až 11 milionů úmrtí ročně. To podle Mezinárodní nefrologické společnosti dopadá zejména na země s nízkými a středními příjmy, které čelí problémům spojeným s nedostatečným přístupem k léčbě spočívající v náhradě funkce ledvin, tedy včetně dialýzy a transplantace. Podle ředitele sítě dialýz a nefrologických ambulancí B. Braun Avitum Martina Kuncka to ale není problém České republiky, kde je tato specializovaná péče z celkového pohledu dobře dostupná. Problém ovšem nastává v detailu. „Pokud se zamyslíme nad jednotlivými typy léčby, tak máme co zlepšovat. především pak v oblasti predialýzy, tedy kvalitní ambulantní péče. Existuje tu obrovský prostor pro zlepšení kooperace nefrologů a dialyzačních center s primární péčí a dalšími odbornostmi tak, abychom co nejvíce pacientů udrželi v predialyzační fázi,“ míní Martin Kuncek. A pokud už přeci jen dojde na dialýzu, je podle Kuncka namístě zapracovat i na vyšší dostupnosti domácích metod. „Jak peritoneální dialýza, tak domácí dialýza zažívají v posledních letech obrovský boom. S pokrokem technologií se tyto metody dostávají do jakéhosi standardu a každý pacient by měl tuto možnost dostat,“ říká Martin Kuncek s tím, že obě domácí metody v současnosti využívá v České republice dohromady ani ne deset procent dialyzované populace. „Je to oblast velmi významná, přičemž nejde pouze o zlepšení dostupnosti, ale zejména o znatelné zvýšení kvality života dialyzovaných pacientů,“ dodává. Domácí metody jsou přitom vhodné pro všechny věkové kategorie pacientů, tedy i pro geriatrické pacienty, jejichž počet setrvale narůstá. Starší pacienti ale potřebují také znatelně více péče. „Starším pacientům musíme věnovat více péče, často mají zhoršenou mobilitu, snížený sluch či kognitivní funkce a potřebují asistenci zdravotníků nebo pomoc od členů rodiny. Preferencí je určitě zachování co nejlepší kvality života,“ říká vedoucí lékař sítě dialyzačních středisek B. Braun Avitum Vladimír Vojanec.
Věk dialyzovaných pacientů roste
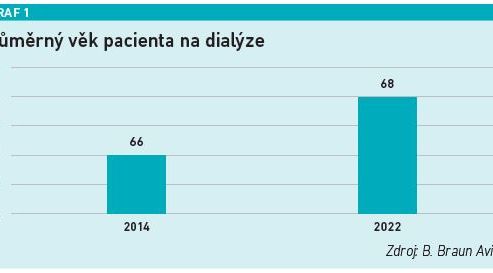
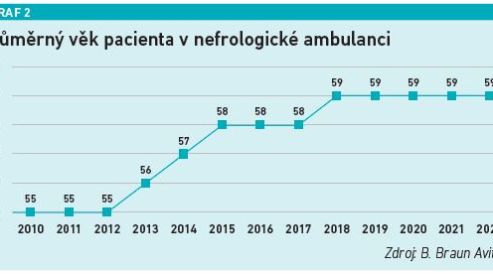
Trend stárnutí obyvatelstva se promítá i v dialyzačních střediscích. Vyplývá to ze statistik společnosti B. Braun Avitum, která zajišťuje dialýzu pro přibližně čtvrtinu dialyzovaných pacientů v České republice. Zatímco v roce 2014 byl průměrný věk pacienta v jejich centrech 66 let, na konci roku 2022 už to bylo 68 let (viz graf 1). Nárůst průměrného věku dialyzovaných pacientů je přitom výraznější u žen (70,2 roku) než u mužů (66,4 roku). Že jde o obecný trend pozorovatelný i na ostatních dialýzách v České republice, pak potvrzuje i Česká nefrologická společnost. Ostatně stárnutí pacientů s chronickým onemocněním ledvin je zřejmé i z dat Ústavu zdravotnických informací a statistiky (ÚZIS), která mimo jiné sledují i dění v nefrologických ambulancích. Zde je nárůst průměrného věku ještě citelnější – za 12 let o čtyři roky (viz graf 2). „Pokud bude růst věku pacientů v nefrologických ambulancích pokračovat stávajícím tempem, bude se brzy pohybovat nad 61 lety. Péče o starší pacienty je náročnější, protože zvyšuje nároky na koordinaci a komplexitu péče, komplikuje samotné dialyzační ošetření a také zvyšuje nároky na asistenci v případě domácích dialyzačních metod,“ vysvětluje tisková mluvčí společnosti B. Braun Avitum Lucie Kocourková. Stárnutí populace dialyzovaných pacientů představuje výzvu nejen pro nefrology, ale klade také zvýšené nároky na spolupráci s ostatními odbornostmi. „Je tu důraz na mezioborovou spolupráci. A to hlavně s praktickými lékaři, diabetology, ale i gerontology nebo onkology. Zvyšuje se i počet přítomných diagnóz u jednotlivých pacientů, které je třeba řešit nebo zohledňovat při nastavování dialyzačního programu. Individuální a zároveň multioborový přístup nám umožňuje nabízet třeba i domácí metody dialyzační léčby. Ale je potřeba vnímat, že věk samotný není kontraindikací třeba i k transplantaci ledviny,“ říká Vladimír Vojanec.
 Věk transplantovaných pacientů je ale podle údajů Koordinačního střediska transplantací na rozdíl od dialyzovaných pacientů stabilní a pohybuje se okolo 52 let. Rekordmanem byl v roce 2017 pacient, kterému bylo 82 let. Takto staří pacienti jsou ale spíše výjimkou. „Transplantace je nabízena pacientům, kteří jsou dostatečně zdraví na to, aby ji mohli podstoupit. U věkových kategorií nad 80 let již většinou nemají větší smysl. Jsou tam veliká rizika a kvalita života pro podstatnou část těchto pacientů není lepší po transplantaci než na dialýze,“ vysvětluje předseda České nefrologické společnosti a přednosta Transplantcentra IKEM prof. MUDr. Ondřej Viklický, CSc. Pro většinu geriatrických, respektive tzv. křehkých pacientů je tak dialýza jedinou možností. A z pohledu kvality života představují nejpřijatelnější variantu pro tyto pacienty domácí dialyzační metody. Ostatně, jak uvádí předsedkyně České geriatrické společnosti ČLS JEP MUDr. Božena Jurašková, Ph.D., úspěch léčby geriatrického pacienta představuje zachování soběstačnosti, zlepšení psychického či tělesného komfortu, byť při přetrvávající základní diagnóze, a zejména pak zabránění tzv. sociální smrti a zajištění, aby pacient mohl zůstat uprostřed rodiny a být dále platným členem společnosti.
Věk transplantovaných pacientů je ale podle údajů Koordinačního střediska transplantací na rozdíl od dialyzovaných pacientů stabilní a pohybuje se okolo 52 let. Rekordmanem byl v roce 2017 pacient, kterému bylo 82 let. Takto staří pacienti jsou ale spíše výjimkou. „Transplantace je nabízena pacientům, kteří jsou dostatečně zdraví na to, aby ji mohli podstoupit. U věkových kategorií nad 80 let již většinou nemají větší smysl. Jsou tam veliká rizika a kvalita života pro podstatnou část těchto pacientů není lepší po transplantaci než na dialýze,“ vysvětluje předseda České nefrologické společnosti a přednosta Transplantcentra IKEM prof. MUDr. Ondřej Viklický, CSc. Pro většinu geriatrických, respektive tzv. křehkých pacientů je tak dialýza jedinou možností. A z pohledu kvality života představují nejpřijatelnější variantu pro tyto pacienty domácí dialyzační metody. Ostatně, jak uvádí předsedkyně České geriatrické společnosti ČLS JEP MUDr. Božena Jurašková, Ph.D., úspěch léčby geriatrického pacienta představuje zachování soběstačnosti, zlepšení psychického či tělesného komfortu, byť při přetrvávající základní diagnóze, a zejména pak zabránění tzv. sociální smrti a zajištění, aby pacient mohl zůstat uprostřed rodiny a být dále platným členem společnosti.
Křehký dialyzovaný pacient
 A právě syndrom křehkého pacienta (frailty syndrome), resp. geriatrických pacientů v péči nefrologů, se stal hlavním tématem letošního Světového dne ledvin v České republice. Podle Lucie Kocourkové dialyzovaní senioři většinou spadají z hlediska geriatrie do třetí kategorie „frailty“ pacientů nad 65 let. Jak připomněla Božena Jurašková, geriatrická křehkost je klinicky a funkčně závažný, multikauzálně podmíněný pokles potenciálu zdraví zatížený nepříznivou prognózou a ztrátou soběstačnosti pacienta. „Ve věku nad 70 let postihuje až 10 procent osob, ve věku nad 80 let již 20 procent a také navyšuje roky života prožitého s disabilitou,“ shrnula základní charakteristiku těchto pacientů Božena Jurašková (více viz K věci). „Počet křehkých pacientů se bude nadále zvyšovat, protože podíl seniorů v České republice dlouhodobě roste. V současnosti u nás žije kolem 2,2 milionu lidí nad 65 let, což představuje přes 20 procent populace. Do konce roku 2050 se tento počet podle statistiků vyšplhá na tři a čtvrt milionu,“ připomněla v této souvislosti Lucie Kocourková. Závažnost syndromu křehkého pacienta podtrhuje i jeho nedávné zařazení na seznam samostatných diagnóz. „Od ledna 2024 je křehkost geriatrických pacientů samostatná diagnóza s úhradovým kódem. Považuji to za velký posun, protože nyní můžeme křehkost geriatrických pacientů sledovat a její vyšetření se také začne proplácet,“ vysvětluje Božena Jurašková. V jednání se zdravotními pojišťovnami je pak prý také kód na sledování malnutrice a úhradový kód na tzv. lékovou revizi. Pomocí tohoto kódu by se řešilo nadužívání léků a případně jejich špatné kombinace. A právě tato tzv. polypragmazie je podle Boženy Juráškové největším problémem současnosti, pokud jde o geriatrické pacienty, a to i z pohledu zdraví ledvin, které jsou množstvím často nadbytečných léků nadměrně zatěžovány. „V současnosti vzniká Národní geriatrický plán, který bude definovat hlavní cíle geriatrické péče. Je jich celá řada, ale já osobně za hlavní problém současného stavu považuji dlouhodobý nárůst polypragmazie, tedy už zmiňované nadužívání léků. Český senior v ambulantní péči průměrně bere čtyři až šest léků, v domovech pro seniory ještě více. Riziko nežádoucí interakce pak velmi rychle roste. Je potřeba přijmout účinné řešení. Například automatické přehodnocení situace v okamžiku, kdy lékař zjistí, že senior pravidelně bere více než pět léků,“ navrhuje Božena Jurašková.
A právě syndrom křehkého pacienta (frailty syndrome), resp. geriatrických pacientů v péči nefrologů, se stal hlavním tématem letošního Světového dne ledvin v České republice. Podle Lucie Kocourkové dialyzovaní senioři většinou spadají z hlediska geriatrie do třetí kategorie „frailty“ pacientů nad 65 let. Jak připomněla Božena Jurašková, geriatrická křehkost je klinicky a funkčně závažný, multikauzálně podmíněný pokles potenciálu zdraví zatížený nepříznivou prognózou a ztrátou soběstačnosti pacienta. „Ve věku nad 70 let postihuje až 10 procent osob, ve věku nad 80 let již 20 procent a také navyšuje roky života prožitého s disabilitou,“ shrnula základní charakteristiku těchto pacientů Božena Jurašková (více viz K věci). „Počet křehkých pacientů se bude nadále zvyšovat, protože podíl seniorů v České republice dlouhodobě roste. V současnosti u nás žije kolem 2,2 milionu lidí nad 65 let, což představuje přes 20 procent populace. Do konce roku 2050 se tento počet podle statistiků vyšplhá na tři a čtvrt milionu,“ připomněla v této souvislosti Lucie Kocourková. Závažnost syndromu křehkého pacienta podtrhuje i jeho nedávné zařazení na seznam samostatných diagnóz. „Od ledna 2024 je křehkost geriatrických pacientů samostatná diagnóza s úhradovým kódem. Považuji to za velký posun, protože nyní můžeme křehkost geriatrických pacientů sledovat a její vyšetření se také začne proplácet,“ vysvětluje Božena Jurašková. V jednání se zdravotními pojišťovnami je pak prý také kód na sledování malnutrice a úhradový kód na tzv. lékovou revizi. Pomocí tohoto kódu by se řešilo nadužívání léků a případně jejich špatné kombinace. A právě tato tzv. polypragmazie je podle Boženy Juráškové největším problémem současnosti, pokud jde o geriatrické pacienty, a to i z pohledu zdraví ledvin, které jsou množstvím často nadbytečných léků nadměrně zatěžovány. „V současnosti vzniká Národní geriatrický plán, který bude definovat hlavní cíle geriatrické péče. Je jich celá řada, ale já osobně za hlavní problém současného stavu považuji dlouhodobý nárůst polypragmazie, tedy už zmiňované nadužívání léků. Český senior v ambulantní péči průměrně bere čtyři až šest léků, v domovech pro seniory ještě více. Riziko nežádoucí interakce pak velmi rychle roste. Je potřeba přijmout účinné řešení. Například automatické přehodnocení situace v okamžiku, kdy lékař zjistí, že senior pravidelně bere více než pět léků,“ navrhuje Božena Jurašková.
Covid zhoršil zdraví ledvin
 V souvislosti se Světovým dnem ledvin, ale i právě ohledně křehkých pacientů nefrologové diskutují i přetrvávající vliv proběhnuvší pandemie onemocnění covid‑19 na celkové zdraví populace, a zejména pak zdraví ledvin. Podle Lucie Kocourkové se onemocnění covid‑19 „těší“ i po konci pandemie pozornosti nefrologů. „I v tomto případě platí, že čím starší, tím rizikovější pacient,“ zdůrazňuje Kocourková. Podle přednosty Kliniky nefrologie 1. LF UK a VFN prof. MUDr. Vladimíra Tesaře, DrSc., může covid způsobit ledvinám vysoce závažné poškození. „Pokud mluvíme o akutní infekci, tak víme, že ledvinám covid způsobuje tzv. s covidem asociovanou glomerulopatii. Je to onemocnění, které se velmi podobá poškození ledvin u infekce HIV. Když se toto onemocnění nepodaří stabilizovat, velmi rychle přejde do selhání ledvin a pacienti s touto diagnózou mají zhruba 30procentní riziko, že budou na konci prvního roku dialyzováni. Zároveň se potýkáme i s tím, že tato akutní fáze je poddiagnostikována,“ říká prof. Tesař. Ale hovoří se také čím dál tím více o tzv. long covidu. „Naše zatím nepublikovaná data hovoří o tom, že zhruba 50 procent pacientů, kteří prodělají covid, má známky long covidu, od zanedbatelných až po docela závažné,“ říká prof. Viklický. Při přetrvávajících nespecifických obtížích spojených s long covidem, jako je například chronická únava, nespavost, kožní změny a další, by podle prof. Tesaře měli pacienti navštívit jedno z deseti center postcovidové péče. „Jedno z prvních bylo otevřeno například ve Fakultní nemocnici Hradec Králové. Lékaři z těchto center už mají i několikaleté diagnostické zkušenosti a umějí efektivně poradit,“ říká prof. Tesař, podle něhož covid nenapadá ledviny vždy a přes 60 procent pacientů pozitivních na covid nemá žádné zjevné symptomatické poškození ledvin. „Napadení ledvin covidem je většinou až například na poškození ledvinových buněk, tzv. podocytů, vratné a ledviny se mohou plně zotavit,“ uklidňoval prof. Tesař.
V souvislosti se Světovým dnem ledvin, ale i právě ohledně křehkých pacientů nefrologové diskutují i přetrvávající vliv proběhnuvší pandemie onemocnění covid‑19 na celkové zdraví populace, a zejména pak zdraví ledvin. Podle Lucie Kocourkové se onemocnění covid‑19 „těší“ i po konci pandemie pozornosti nefrologů. „I v tomto případě platí, že čím starší, tím rizikovější pacient,“ zdůrazňuje Kocourková. Podle přednosty Kliniky nefrologie 1. LF UK a VFN prof. MUDr. Vladimíra Tesaře, DrSc., může covid způsobit ledvinám vysoce závažné poškození. „Pokud mluvíme o akutní infekci, tak víme, že ledvinám covid způsobuje tzv. s covidem asociovanou glomerulopatii. Je to onemocnění, které se velmi podobá poškození ledvin u infekce HIV. Když se toto onemocnění nepodaří stabilizovat, velmi rychle přejde do selhání ledvin a pacienti s touto diagnózou mají zhruba 30procentní riziko, že budou na konci prvního roku dialyzováni. Zároveň se potýkáme i s tím, že tato akutní fáze je poddiagnostikována,“ říká prof. Tesař. Ale hovoří se také čím dál tím více o tzv. long covidu. „Naše zatím nepublikovaná data hovoří o tom, že zhruba 50 procent pacientů, kteří prodělají covid, má známky long covidu, od zanedbatelných až po docela závažné,“ říká prof. Viklický. Při přetrvávajících nespecifických obtížích spojených s long covidem, jako je například chronická únava, nespavost, kožní změny a další, by podle prof. Tesaře měli pacienti navštívit jedno z deseti center postcovidové péče. „Jedno z prvních bylo otevřeno například ve Fakultní nemocnici Hradec Králové. Lékaři z těchto center už mají i několikaleté diagnostické zkušenosti a umějí efektivně poradit,“ říká prof. Tesař, podle něhož covid nenapadá ledviny vždy a přes 60 procent pacientů pozitivních na covid nemá žádné zjevné symptomatické poškození ledvin. „Napadení ledvin covidem je většinou až například na poškození ledvinových buněk, tzv. podocytů, vratné a ledviny se mohou plně zotavit,“ uklidňoval prof. Tesař.
Nedostatek zdravotníků a kompetence praktiků
 Všechny uvedené faktory, ale zejména stárnutí populace nefrologických pacientů, zvyšuje potřebu nelékařského i lékařského zdravotnického personálu na dialýzách. „Z globálního hlediska skutečně vnímáme jako největší problém dostupnost péče s ohledem na chronický a eskalující nedostatek sester i dalších zdravotníků. Je to trend, který vidíme v celém západním světě. V menším měřítku tímto nedostatkem začínáme trpět rovnocenně v České republice a na Slovensku. A tento trend bude zesilovat,“ varuje Martin Kuncek, podle něhož je také nutné diskutovat i kompetence nefrologů a specializovaných sester, aby se přiblížily západoevropským standardům. „Ve střednědobém horizontu se nám pravděpodobně nepodaří generovat více sester a lékařů v nefrologické specializaci a situaci nezachrání ani případné zjednodušení uznání kvalifikace zahraničních zdravotníků u nás. Přetahovat je mezi pracovišti určitě také není řešení. Takže namístě je zcela jistě diskuse o zvýšení kompetencí specializovaných sester,“ doplňuje Kuncek. Vyšší počet pacientů na dialýzách v kombinaci s nedostatkem personálu pak podle Kuncka zvyšuje také tlak na větší využívání domácích metod. „V Česku jsme z hlediska domácích dialýz na uspokojivé trajektorii a rychle míříme k cíli kolem tří procent pacientské populace na domácí hemodialyzační metodě. Na Slovensku je situace zcela jiná, protože tam není domácí hemodialýza hrazena z veřejného zdravotního pojištění. S velkými potížemi se tam s peritoneální dialýzou dostáváme na 2,7 procenta dialyzované populace,“ srovnává Martin Kuncek.
Všechny uvedené faktory, ale zejména stárnutí populace nefrologických pacientů, zvyšuje potřebu nelékařského i lékařského zdravotnického personálu na dialýzách. „Z globálního hlediska skutečně vnímáme jako největší problém dostupnost péče s ohledem na chronický a eskalující nedostatek sester i dalších zdravotníků. Je to trend, který vidíme v celém západním světě. V menším měřítku tímto nedostatkem začínáme trpět rovnocenně v České republice a na Slovensku. A tento trend bude zesilovat,“ varuje Martin Kuncek, podle něhož je také nutné diskutovat i kompetence nefrologů a specializovaných sester, aby se přiblížily západoevropským standardům. „Ve střednědobém horizontu se nám pravděpodobně nepodaří generovat více sester a lékařů v nefrologické specializaci a situaci nezachrání ani případné zjednodušení uznání kvalifikace zahraničních zdravotníků u nás. Přetahovat je mezi pracovišti určitě také není řešení. Takže namístě je zcela jistě diskuse o zvýšení kompetencí specializovaných sester,“ doplňuje Kuncek. Vyšší počet pacientů na dialýzách v kombinaci s nedostatkem personálu pak podle Kuncka zvyšuje také tlak na větší využívání domácích metod. „V Česku jsme z hlediska domácích dialýz na uspokojivé trajektorii a rychle míříme k cíli kolem tří procent pacientské populace na domácí hemodialyzační metodě. Na Slovensku je situace zcela jiná, protože tam není domácí hemodialýza hrazena z veřejného zdravotního pojištění. S velkými potížemi se tam s peritoneální dialýzou dostáváme na 2,7 procenta dialyzované populace,“ srovnává Martin Kuncek.
Současnému přetlaku v nefrologických ambulancích by podle zainteresovaných odborníků prospěla úprava, resp. navýšení kompetencí praktických lékařů, kteří ročně provedou preventivní vyšetření ledvin zhruba u půl milionu pacientů. „Ledvinám je věnována v ambulancích českých praktických lékařů ve srovnání se světem poměrně velká pozornost. Oproti kolegům ve vyspělých zemích ovšem mají čeští praktici omezené kompetence zejména v preskripční oblasti, nemohou sami reagovat na zjištění v prevenci, včas indikovat a provádět relevantní lékové intervence k udržení ledvinných funkcí. Pacientovi se tak dostane adekvátní léčby až u specialisty. To může představovat bariéru v přístupu k péči, protože nefrologů je poměrně málo a čekací lhůty mohou být dlouhé,“ vysvětluje emeritní přednosta Ústavu všeobecného lékařství 1. LF UK doc. MUDr. Bohumil Seifert, Ph.D. Že se do ambulancí nefrologů často dostávají pacienti, kterým by mohli pomoci i praktičtí lékaři, potvrzuje i Martin Kuncek. „Stále řešíme příliš mnoho pacientů v nefrologických ambulancích, u nichž by mohl hraniční laboratorní záchyty sledovat praktik nebo internista. Je třeba mezioborově tlačit na edukaci, konsensuální přístup k indikačním kritériím a posilovat znalost kritérií, kdy už je skutečně nutná specializovaná nefrologická léčba,“ uzavřel Martin Kuncek.
K věci:
Definice geriatrického pacienta
Křehcí senioři – jedinci s chronickým rizikem pádů, zhoršením kognitivních schopností (mírný až střední stupeň demence), psychickou labilitou – depresí, s nestabilním stavem při onemocnění kardiovaskulárního aparátu, arytmiemi, kteří potřebují dispenzarizaci, ev. napojení na nouzovou signalizaci. Tito pacienti zpravidla využívají spolu se zdravotnickými službami i služby sociální, domácí péči apod.
Charakteristika geriatrického pacienta – Geriatrický pacient může být definován jako člověk vyššího věku, u něhož involuční a chorobné změny natolik ovlivňují funkční stav a schopnosti, že dochází ke zhoršení adaptability, regulačních mechanismů, tolerance k zátěži.
Křehkost (frailty) – je klinicky a funkčně (disabilita) závažný, multikauzálně podmíněný pokles potenciálu zdraví (zdatnosti, odolnosti, adaptability s kritickým poklesem funkčních rezerv) převážně v pokročilém stáří. Pacient je zatížen nepříznivou prognózou, ztrátou soběstačnosti, závažnými komplikacemi (imobilita) a spolupodmiňujícím výskytem některých chorob (infekce) i úrazů, hospitalizací, institucionalizace a úmrtnosti.
Zdroj: Prezentace prim. MUDr. Boženy Juraškové, Ph.D.