Magnetická rezonance vstupuje do časného záchytu karcinomu prostaty

„Díky přibývajícím studiím a aktivitě evropských úřadů považuji zakotvení základních principů screeningu s využitím magnetické rezonance v doporučeních odborných společností jen za otázku času,“ říká MUDr. Michal Standara, radiolog z Masarykova onkologického ústavu v Brně.
- Pro časný záchyt karcinomu prostaty není zatím k dispozici jedno vyšetření, která by naplňovalo všechny požadavky na screeningovou metodu. Do diagnostického algoritmu v této indikaci nyní vstupuje magnetická rezonance. Co je jejím přínosem?
Magnetická rezonance (MR) zobrazuje především klinicky signifikantní nádory prostaty, ložiska musejí být dostatečně velká a musejí obsahovat určitý podíl komponenty Gleasonova skóre (GS) 4 a více, aby byla dobře zobrazitelná. Díky tomu se může značný počet mužů se zvýšenou hodnotou prostatického specifického antigenu (PSA) za určitých podmínek vyhnout biopsii prostaty. Z literatury i ze zkušeností našeho pracoviště vyplývá, že může jít až o nadpoloviční podíl mužů, kteří se díky magnetické rezonanci dozvědí, že s vysokou pravděpodobností nemají nebezpečný karcinom, a biopsie tak není aktuálně potřeba. V rámci následného sledování, které tvoří důležitou součást zmíněných „určitých podmínek“, pak v malém procentu můžeme zachytit i původně MR nezobrazitelný karcinom. Ve studiích všechna tato ložiska zachycená „záchrannou sítí“ byla nanejvýše GS 3+4, tento postup je proto považován za bezpečný. Celý tento proces a jeho benefit pro pacienta ale předpokládají kvalitně provedené MR vyšetření odečtené zkušeným radiologem.

„Z literatury i ze zkušeností našeho pracoviště vyplývá, že může jít až o nadpoloviční podíl mužů, kteří se díky magnetické rezonanci dozvědí, že s vysokou pravděpodobností nemají nebezpečný karcinom, a biopsie tak není aktuálně potřeba,“ říká Michal Standara Foto Jiří Koťátko
- Je takové využití MR již ukotveno v doporučených postupech?
V aktuální verzi doporučení Evropské urologické asociace je uveden přínos MR vyšetření ve snížení počtu biopsií a podílu detekovaných nesignifikantních karcinomů, namísto systematického screeningu je ale stále prosazována spíše individualizovaná časná detekce. Díky přibývajícím studiím a aktivitě evropských úřadů ale považuji zakotvení základních principů screeningu s využitím MR v doporučeních odborných společností jen za otázku času.
- Dá se již něco uvést o senzitivitě a specificitě MR v této indikaci?
Obecně se senzitivita i specificita MR vyšetření pro detekci karcinomu pohybují v metaanalýzách okolo 80 procent. Pro využití ve screeningu počítáme s využitím tzv. biparametrického MR vyšetření, které neobsahuje postkontrastní sekvence, případně i ve formě zkráceného biparametrického protokolu, který obsahuje pouze transverzální roviny řezu. U těchto redukovaných technik přirozeně klesá diagnostická přesnost, a to zejména u nezkušených radiologů, kde dochází k razantnímu nárůstu počtu nejistých (PI‑RADS 3) lézí, naopak u specializovaných radiologů se zkušeností v hodnocení MR prostaty klesala senzitivita pouze v řádu jednotek procent.
V algoritmu navrhovaného českého screeningového programu stojí MR mezi vyšetřením PSA a fúzní biopsií. To dává možnost se u velké části pacientů vyhnout invazivnímu vyšetření. Kolika biopsiím lze takto zabránit?
Podle různých studií se tento podíl, takzvaná „biopsy avoidance rate“, pohybuje někde mezi 25–60 % a závisí zřejmě na definici populace, která MR vyšetření podstupuje.
- Co se ví o nákladové efektivitě MR pro screening karcinomu prostaty?
Náklady na MR vyšetření prostaty ve screeningovém programu patří společně s dostupností kvalitního MR vyšetření k hlavním překážkám zavedení a rozvoje tohoto typu screeningu. Navíc si lze představit ekonomicky dané odlišnosti v různých zemích, například ve Spojených státech amerických se vede diskuse spíše o papírkových testech z moči, které by si pacient vyhodnotil sám, jejich cena ale v Evropě násobně převyšuje cenu 15minutového MR vyšetření včetně hodnocení specializovaným radiologem.
Publikované studie zaměřené na nákladovou efektivitu se shodují v preferenci kombinace MR a cílené biopsie před PSA testem s následnou systematickou biopsií, zejména díky redukci počtu nutných biopsií a výrazně nižšímu záchytu nesignifikantních karcinomů, jejichž histologická verifikace přináší celoživotní zátěž nejen pro pacienta, ale i pro zdravotní systém.
- Pro vyšetření prostaty s cílem odhalit časný karcinom se používá systém PI‑RADS v pětistupňové škále. Jaké má přínosy a jaké limity?
Pětistupňová škála PI‑RADS vyjadřuje pravděpodobnost přítomnosti signifikantního karcinomu, podobně jako systém BI‑RADS u karcinomu prsu. Mezinárodní klasifikace PI‑RADS (aktuálně ve verzi 2.1) je založena na systematickém přístupu k popisu vlastností každého ložiska, umožňuje proto do značné míry objektivizaci výsledku MR vyšetření a slouží jako společný jazyk mezi jednotlivými obory a pracovišti. Stručně řečeno, kdekoliv na světě by měl radiolog popsat ložisko v periferní zóně prostaty s restrikcí difuze a velikostí nad 15 mm jako PI‑RADS 5 a každý urolog z toho pozná, že se s pravděpodobností okolo 80 procent bude jednat o karcinom.

„Pro zobrazení karcinomu prostaty je obrazová kvalita naprosto klíčová. Součástí publikace klasifikace PI‑RADS jsou i jasně stanovená kritéria kvality obrazu a jednotlivé parametry MR sekvencí,“ připomíná Michal Standara Foto Jiří Koťátko
Klasifikace PI‑RADS ale nepočítá se změnami ve tkáni po terapii, pro posouzení případné rekurence byl vyvinut systém PI‑RR. V průběhu aktivního sledování při známém karcinomu je zase k PI‑RADS vhodné přidat hodnocení v systému PRECISE, které lépe popisuje vývoj vlastností ložiska v čase.
- Které parametry musí přístroj MR naplnit, aby mohl být používán v programu časného záchytu karcinomu prostaty?
Pro zobrazení karcinomu prostaty je obrazová kvalita naprosto klíčová. Součástí publikace klasifikace PI‑RADS jsou i jasně stanovená kritéria kvality obrazu a jednotlivé parametry MR sekvencí. Například tloušťka vrstvy by měla být vždy 3 mm, pokud přístroj není schopen vytvořit dostatečně kvalitní obraz při této nastavené tloušťce, nemá smysl se o vyšetření prostaty pokoušet. Často diskutována je i síla magnetického pole; je pravda, že kvalitní 3T přístroj bude mít lepší obraz než kvalitní 1,5T magnet, ale z praktického pohledu je důležitější síla gradientů než vlastního pole. Dalším podstatným parametrem je i schopnost radiologického asistenta nebo radiologa z přístroje ten kvalitní obraz získat.
- A jaké jsou v této souvislosti požadavky na radiologa? Kolik takových vyšetření musí vyhodnotit, aby získal potřebnou erudici?
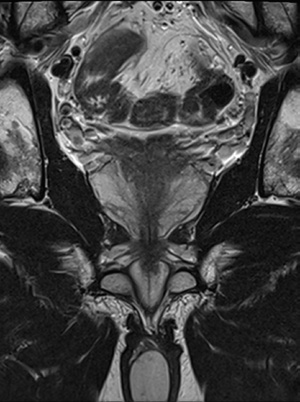 Jako základní podmínka je v této souvislosti uváděn počet asi 300 vyšetření ročně, samotný počet popsaných vyšetření ovšem nestačí, podíl nekonkluzivních závěrů (PI‑RADS 3) by měl být nižší než 20 procent a výtěžnost signifikantního karcinomu u ložisek označených jako PI‑RADS 4 přes 65 procent, dále je vyžadováno kontinuální specializované vzdělávání a účast na mezioborových komisích. Pracoviště pak musí sledovat výsledky celého diagnosticko‑terapeutického řetězce a pravidelně porovnávat MR nálezy s výsledky histologie.
Jako základní podmínka je v této souvislosti uváděn počet asi 300 vyšetření ročně, samotný počet popsaných vyšetření ovšem nestačí, podíl nekonkluzivních závěrů (PI‑RADS 3) by měl být nižší než 20 procent a výtěžnost signifikantního karcinomu u ložisek označených jako PI‑RADS 4 přes 65 procent, dále je vyžadováno kontinuální specializované vzdělávání a účast na mezioborových komisích. Pracoviště pak musí sledovat výsledky celého diagnosticko‑terapeutického řetězce a pravidelně porovnávat MR nálezy s výsledky histologie.
- Je v Česku dostatečná síť připravených pracovišť, aby MR byla dostupná pro plošný screening?
Odhaduji, že kvalitativně dostačujících přístrojů by v Česku měl být dostatek, samozřejmě ale jsou již dnes vytíženy jinými vyšetřeními. Velmi bude záležet na nastavení algoritmu screeningu, na tom, která vyšetření budou magnetické rezonanci předcházet a kolik mužů se nakonec k zobrazovacímu vyšetření dostane. Důležitým parametrem je i věková struktura screenované populace a intervaly mezi jednotlivými koly.
- Připravuje se nějaký systém kontroly kvality pro tuto část radiologie? Pracuje se již s nějakým registrem, který by sloužil mimo jiné i pro zpětnou vazbu?
V Masarykově onkologickém ústavu máme registr na průběžné srovnávání výsledků MR vyšetření a histologie u operovaných pacientů, i díky němu se nám poměrně rychle podařilo nastavit celý diagnostický řetězec, vyškolit tým specializovaných radiologů a vybudovat si důvěru u klinických kolegů. Takováto data a registr budou jistě nutné i k tomu, aby bylo možné objektivně zjistit, kolik center a kolik radiologů je pro screening k dispozici.
- Vaše pracoviště nyní ukončuje nábor pro projekt ProstaPilot. Mohl byste jej stručně popsat a přiblížit, co je jeho cílem?
Projekt ProstaPilot ideově navazuje na studii IP1‑Prostagram britských autorů. Hodnotíme zde nerizikovou populaci mužů ve věku 50 až 69 let a aktuálně se blížíme k počtu 400 zařazených účastníků. Jedná se o přímé porovnání přínosu biparametrického MR vyšetření prostaty s testem PSA, kdy zobrazovacím vyšetřením projdou všichni účastníci, na rozdíl od Prostagramu provedeme i druhé kolo vyšetření za dva roky, abychom odhalili případné intervalové karcinomy. Od studie si slibujeme sondu do české populace, která je už významně předvyšetřena díky oportunistickému screeningu PSA a mohla by se tak v jednotlivých parametrech lišit od údajů publikovaných zahraničními autory. Kromě toho testujeme i některé praktické a organizační aspekty preventivního programu, například hned zpočátku jsme museli vyřešit rozsah přípravy před vlastním vyšetřením a otázku, jak docílit compliance klientů s našimi doporučeními.