Proč mají dětští psychiatři tolik práce?

Je důvodem současného přetížení dětských psychiatrů nárůst těžkých případů, nebo spíše chybějící mezičlánky zajišťující včasnou a odbornou péčí o dětské pacienty? Tuto otázku položil odborníkům z řad dětské psychiatrie, psychologie, školství, sociálních služeb i zainteresovaných státních resortů na konferenci „Multidisciplinarita: naděje pro duševní zdraví dětí a dospívajících“ primář dětského oddělení PN Bohnice MUDr. Michal Považan. Otázka to byla ale vskutku řečnická, neboť všem účastníkům konference bylo jasné, že odpovědnost za kvalitu a dostupnost péče o duševní zdraví dětí nemohou nést pouze odborní lékaři a specializovaná pracoviště. Je zřejmé, že jejich personální i lůžkové kapacity jsou značně limitovány. Náš systém má ovšem v současnosti řadu slabých míst, která jej činí dysfunkčním a na nichž lze zapracovat. Co by se tedy mělo změnit, abychom výzvu v podobě péče o duševní zdraví děti zvládli?
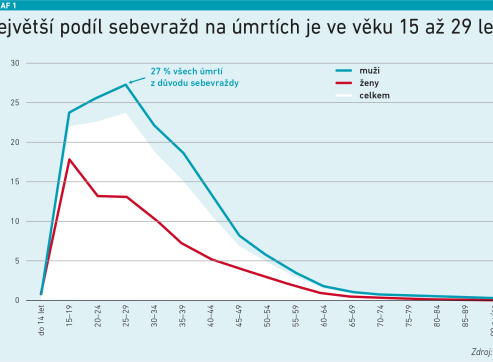 „Dětská psychiatrie nemá dost peněz“, „dětská psychiatrie nemá lidi“, „dětská psychiatrie kolabuje“. Tato a další dramatická sdělení se v médiích objevují čím dál tím častěji. Je to varování, nebo popis reality? I tím se zabývala konference „Multidisciplinarita: naděje pro duševní zdraví dětí a dospívajících“, kterou pořádala nezisková organizace Dům tří přání. Podle její ředitelky Markéty Školoudové jde rozhodně o problém, kterému je třeba se akutně věnovat. „Děti jsou obzvlášť zranitelná skupina pro rozvoj duševních potíží. Polovina duševních poruch začíná již ve školním věku – 50 procent do 14 let, 75 procent do 25 let. Zhruba 20 procent dětí trpí alespoň jedním duševním onemocněním. Nejčastěji se jedná o poruchy v oblasti úzkostí, depresí a poruch chování. Obecně se ukazuje, že asi 10 procent dětí potřebuje v nějaké formě pedopsychiatrickou péči. Duševní problémy jsou největším rizikovým faktorem pro spáchání sebevraždy u dětí. Ve věku 15 až 19 let je sebevražda třetí hlavní příčinou úmrtí,“ popisovala Školoudová význam dětské psychiatrie (viz graf 1).
„Dětská psychiatrie nemá dost peněz“, „dětská psychiatrie nemá lidi“, „dětská psychiatrie kolabuje“. Tato a další dramatická sdělení se v médiích objevují čím dál tím častěji. Je to varování, nebo popis reality? I tím se zabývala konference „Multidisciplinarita: naděje pro duševní zdraví dětí a dospívajících“, kterou pořádala nezisková organizace Dům tří přání. Podle její ředitelky Markéty Školoudové jde rozhodně o problém, kterému je třeba se akutně věnovat. „Děti jsou obzvlášť zranitelná skupina pro rozvoj duševních potíží. Polovina duševních poruch začíná již ve školním věku – 50 procent do 14 let, 75 procent do 25 let. Zhruba 20 procent dětí trpí alespoň jedním duševním onemocněním. Nejčastěji se jedná o poruchy v oblasti úzkostí, depresí a poruch chování. Obecně se ukazuje, že asi 10 procent dětí potřebuje v nějaké formě pedopsychiatrickou péči. Duševní problémy jsou největším rizikovým faktorem pro spáchání sebevraždy u dětí. Ve věku 15 až 19 let je sebevražda třetí hlavní příčinou úmrtí,“ popisovala Školoudová význam dětské psychiatrie (viz graf 1).
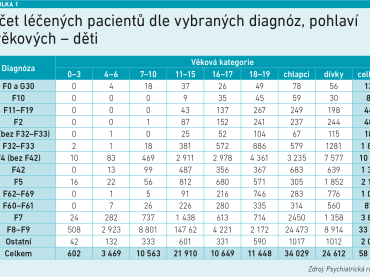 Podle Českého statistického úřadu žilo v České republice ke konci roku 2022 ve věkové kategorii 0 až 19 let takřka 2 200 000 lidí, z toho přibližně 285 000 v Praze. Podle registru České lékařské komory však u nás působí pouze 180 dětských psychiatrů, z nichž 86 je již starších 65 let. Funguje zde také 931 klinických psychologů, na děti a dospívající se ale zaměřuje jen 90 z nich. Počet léčených pacientů ve zmíněné věkové kategorii přitom dosahoval dle dat z roku 2021 hodnoty 58 641 (podrobně viz tabulku).
Podle Českého statistického úřadu žilo v České republice ke konci roku 2022 ve věkové kategorii 0 až 19 let takřka 2 200 000 lidí, z toho přibližně 285 000 v Praze. Podle registru České lékařské komory však u nás působí pouze 180 dětských psychiatrů, z nichž 86 je již starších 65 let. Funguje zde také 931 klinických psychologů, na děti a dospívající se ale zaměřuje jen 90 z nich. Počet léčených pacientů ve zmíněné věkové kategorii přitom dosahoval dle dat z roku 2021 hodnoty 58 641 (podrobně viz tabulku).
Slabá místa v systému
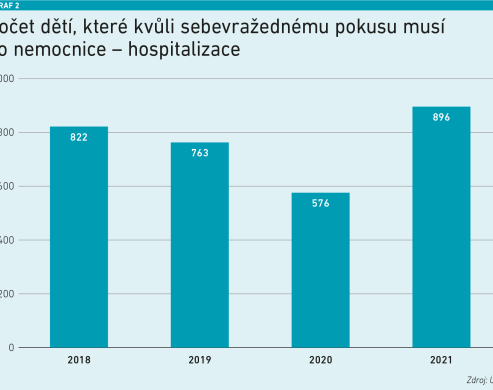
 Podle primáře dětského oddělení PN Bohnice Michala Považana se v posledních přibližně 25 letech znatelně zlepšila schopnost dětí spolupracovat a říci si o psychiatrickou péči či psychologickou podporu. Systém je sice přetížený, ale například nárůst počtu hospitalizovaných dětí pro vážné sebepoškozující či sebevražedné tendence od roku 2018 není podle Michala Považana až tak dramatický (viz graf 2). „Nárůst není tak velký, abychom museli mluvit o kolapsu celého systému. Problém systému je, že je velmi nerovnoměrný, nekooperující a velmi málo přehledný,“ naznačil Považan hlavní slabá místa.
Podle primáře dětského oddělení PN Bohnice Michala Považana se v posledních přibližně 25 letech znatelně zlepšila schopnost dětí spolupracovat a říci si o psychiatrickou péči či psychologickou podporu. Systém je sice přetížený, ale například nárůst počtu hospitalizovaných dětí pro vážné sebepoškozující či sebevražedné tendence od roku 2018 není podle Michala Považana až tak dramatický (viz graf 2). „Nárůst není tak velký, abychom museli mluvit o kolapsu celého systému. Problém systému je, že je velmi nerovnoměrný, nekooperující a velmi málo přehledný,“ naznačil Považan hlavní slabá místa.
 Podle Michala Považana disponuje Česká republika přibližně 550 lůžky pro dětské psychiatrické pacienty. Ambulantní péče však mezi lety 2010 a 2021 vzrostla o 34 procent (viz K věci). „Pokud na něco takového nejsme připraveni, znamená to zpomalení přijímání pacientů a možná i méně kvalitní péči. A tedy i nutnost změny,“ upozornil Považan. Slabých míst má však podle primáře Považana systém celou řadu. Mimo jiné dětské domovy, přetrvávající kojenecké ústavy a obecně vysoký počet dětí v zařízeních ústavní péče, která prý jen dále uměle generují další pacienty. „Ročně generujeme 7 000 rizikových dětí a adolescentů, kteří většinou nejsou schopni zařadit se do běžného života. Data ukazují selhávání na úrovni 80 až 85 procent. Ještě horší je, že to řešíme medikací. Data ze Slovenska ukazují, že 60 až 70 procent dětí z dětských domovů je medikováno. V České republice je to velmi podobné,“ varoval Považan. Situaci dětské psychiatrie ale komplikuje také nedostatečná kooperace v rámci poskytovatelů sociálních a zdravotních služeb, katastrofální nedostatek intermediární péče, nárůst pacientů s PAS či problémy s financováním jednotlivých služeb a poskytovatelů péče. Nekoncepční a zatěžující je prý i spolupráce s OSPOD, která přináší jen malý benefit pro pacienty a rodiče. Navíc v České republice není dle Považana funkční systém péče o děti a adolescenty po intoxikaci návykovou látkou, speciálně v případě ústavní výchovy. Ostatně tento problém se týká i dalších závislostí.
Podle Michala Považana disponuje Česká republika přibližně 550 lůžky pro dětské psychiatrické pacienty. Ambulantní péče však mezi lety 2010 a 2021 vzrostla o 34 procent (viz K věci). „Pokud na něco takového nejsme připraveni, znamená to zpomalení přijímání pacientů a možná i méně kvalitní péči. A tedy i nutnost změny,“ upozornil Považan. Slabých míst má však podle primáře Považana systém celou řadu. Mimo jiné dětské domovy, přetrvávající kojenecké ústavy a obecně vysoký počet dětí v zařízeních ústavní péče, která prý jen dále uměle generují další pacienty. „Ročně generujeme 7 000 rizikových dětí a adolescentů, kteří většinou nejsou schopni zařadit se do běžného života. Data ukazují selhávání na úrovni 80 až 85 procent. Ještě horší je, že to řešíme medikací. Data ze Slovenska ukazují, že 60 až 70 procent dětí z dětských domovů je medikováno. V České republice je to velmi podobné,“ varoval Považan. Situaci dětské psychiatrie ale komplikuje také nedostatečná kooperace v rámci poskytovatelů sociálních a zdravotních služeb, katastrofální nedostatek intermediární péče, nárůst pacientů s PAS či problémy s financováním jednotlivých služeb a poskytovatelů péče. Nekoncepční a zatěžující je prý i spolupráce s OSPOD, která přináší jen malý benefit pro pacienty a rodiče. Navíc v České republice není dle Považana funkční systém péče o děti a adolescenty po intoxikaci návykovou látkou, speciálně v případě ústavní výchovy. Ostatně tento problém se týká i dalších závislostí.
Podle Považana též není dlouhodobě řešena koncepce péče o děti s ochrannou léčbou, mentálním deficitem a již zmíněnými PAS. „Ochranná ústavní péče je naprosto vytěsněná záležitost. Jsou to malá čísla, tak si asi říkáme, že se to někam vsákne, a necháme to být. Pořád tedy není žádná koncepce, i my psychiatři se tomu bráníme a nefungujeme, jak máme. Aktuální koncepce, která by měla vzniknout na bázi pracovní skupiny pro dětskou psychiatrii na ministerstvu zdravotnictví, je v nějaké pracovní verzi – a ani tam bohužel tyto věci vůbec nereflektujeme,“ přiznal Považan a dodal: „Mluvím v množném čísle i za sebe, protože styl, kdy shazujeme vinu na někoho jiného, je nefunkční. My se spolu musíme domluvit, kooperovat s pediatry, s neurology, s politiky. A teprve pak je možná změna.“
Jak zajistit funkční systém?
A jak by tedy ta změna měla vypadat? V první řadě se musejí dětské psychiatrii zajistit lidské zdroje. Je tedy potřeba se soustředit na pregraduální i postgraduální vzdělávání, ale také na rezidenční místa. „Máme velkou podporu politiků. Rezidenční místa by mohla ve velmi krátké době narůst až o sto procent. Bavíme se ale stále o velmi malých číslech. Za poslední rok bylo deset rezidenčních míst, která se ale stěží obsadila. Teď by jich tedy mohlo být dvacet. Ale dvacet mediků nechce dělat dětskou psychiatrii,“ popsal komplikovanou situaci Považan, podle něhož je možná důležitější pracovat na tvorbě srozumitelného systému péče pro pacienty. „Uživatelé péče jsou často úplně bezradní a my k nim přistupujeme, jako by to byli všechno vysokoškolsky vzdělaní lidé, kteří si hravě vše najdou a všemu rozumějí. Ale rodiče s dětmi z menších okresů často vůbec netuší, jak ten systém funguje, a nevědí, co mají dělat,“ popsal situaci nejedné rodiny Michal Považan.
Vytvoření srozumitelného a funkčního systému pro uživatele péče ovšem vyžaduje celou řadu změn. V první řadě je dle Považana potřeba pořádně zapracovat na lepší kooperaci samotných poskytovatelů péče, ale také spolupráci se sociálními službami, školstvím, OSPOD atd. Nesmí se však zapomínat také na neziskové nevládní organizace, jejichž místo v systému péče je podle Považana významnější, než je jim dnes připisováno. „Mysleme na to, že lékař psychiatr nemůže být všude. Musíme se naučit to, co ve vyspělých zemích funguje. Například ve Švédsku mají díky tomu jen minimum hospitalizačních případů,“ poukázal Michal Považan a zmínil i tuzemský příklad dobré praxe v podobě úspěšného projektu „Nevypusť duši“.
Dostupnosti a kvalitě dětské psychiatrické péče by dále dle Michala Považana prospělo více nových stacionářů, povinnost krajů zřídit vlastní centrum duševního zdraví, navýšení kompetencí dětských lékařů i sester či zlepšení komunikace v rámci systému rychlé záchranné služby a dětských psychiatrických nemocnic. „Musíme převzít nové směry, nové služby a už nesetrvávat v zaběhnutých kolejích, které zjevně nikam nevedou. Neptejme se však, kdo to za nás udělá, udělejme to my,“ apeloval závěrem Michal Považan ve stylu Johna Fitzgeralda Keneddyho na přítomné odborníky.
K věci…
Ambulantní péče a intermediární péče
- Stacionář pro adolescenty VFN Praha
- Stacionář pro děti 6–12 let FN Ostrava
- Centrum duševního zdraví Praha 7 – Dům tří přání + krizová lůžka
- Centrum duševního zdraví pro děti a adolescenty Beroun – Pro zdraví 21, z.ú.
- Centrum duševního zdraví Ostrava – FN Ostrava
- Ambulance v rámci zařízení lůžkové péče, psychiatrické ambulance pro děti a dorost
- Sociální služby, NAUTIS, neziskové organizace, SVP
Pedopsychiatrická lůžková péče v ČR
- Lůžková péče v dětských psychiatrických nemocnicích – Louny, Opařany, Velká Bíteš
- Lůžková péče v psychiatrických nemocnicích – Dětské psychiatrické oddělení Bohnice, Dobřany, Havlíčkův Brod, Šternberk, Opava, Kroměříž
- Dětská psychiatrická oddělení v rámci sítě nemocnic – Thomayerova nemocnice, Liberec
- Dětská oddělení v rámci psychiatrické kliniky – FN Brno, FN Plzeň
- Dětská psychiatrická klinika FN Motol
- Dětské a dorostové detoxifikační centrum VFN Praha
- Centrum duševní rehabilitace Beroun
- NUDZ (v budoucnu)