Využívání paliativní péče i úhrady rychle narůstají

Aktuální data ÚZIS, prezentovaná na 14. celostátní konferenci paliativní medicíny prof. RNDr. Ladislavem Duškem, Ph.D., potvrzují, že nemocniční paliativní péče je efektivní a kontrolovatelná, stejně tak, že exaktní indikace a efektivní organizace paliativní péče (PP) v rámci domácího prostředí pacienta má velký potenciál snížit zátěž akutní péče a zlepšit kvalitu života pacientů a jejich blízkých. Zároveň ukazují, kde je nezbytné přistoupit ke změnám, aby české zdravotnictví ustálo nápor starších chronicky nemocných pacientů, který naši společnost v příštích letech čeká.
Celé české zdravotnictví se musí koncepčně připravit na demografické stárnutí populace a samozřejmě i zdravotnického personálu, což se v některých oborech projevuje již nyní. Jen celkový počet ošetřených ZZS ve věku 75+ vzrostl od roku 2010 o 72 procent a situace se bude vzhledem ke stárnutí populace a k věkové struktuře obyvatelstva ČR významně zhoršovat. Jak prof. Dušek upozorňuje, do 10–15 let dojdou do věku 75+ nejsilnější populační ročníky a nevyhnutelně znásobí tlak na péči zdravotní i sociální. Nejdříve naroste počet občanů ve věku 75+ a v dalším desetiletí se to promítne do zdvojnásobení počtu skupiny občanů 85+. Do 20–25 let tedy musíme očekávat prudký nárůst nemocnosti v souvislosti s chorobami vyššího věku a seniorů, který bude zároveň provázen nejslabšími ročníky v produktivním věku. Jestliže v roce 2021 čítala česká populace 894 236 lidí 75+, v roce 2030 jich bude téměř 1,25 milionu a o dvacet let později zhruba 1,6 milionu.
„To vše se dnes začíná promítat do zdravotní péče, kterou je potřeba na situaci připravit a vše již nyní plánovat, a to nejen v penězích. Kolik si za deset miliard korun koupíte, až začne skutečná krize, nově vychovaných lékařů? Ani jednoho. Peníze v tu chvíli už nepomohou. Proto se na tuto situaci musíme připravovat už nyní,“ upozorňuje prof. Dušek.
Jak upozornil, současný věkový profil populace všeobecných zdravotních sester v ČR (průměrný věk 47 let) ukazuje, že aktuálně je jich v důchodovém věku 14 procent (11 700 úvazků) a do pěti let nevyhnutelně odejdou. Z toho jich 5 500 pracuje v intenzivní péči. Již nyní se tento problém týká i odbornosti paliativní péče, zejména pracovníků pod odborností 913, z nichž je 20 procent v důchodovém věku. Máme tedy sedm, maximálně deset let na přípravu na přicházející situaci a musíme doufat, že tito pracovníci, vesměs ženy, zůstanou na svých pozicích co nejdéle.
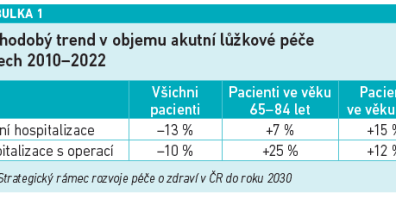 Se stárnutím populace se bude v dalších zhruba 20 letech zvyšovat potřeba následné a dlouhodobé péče. Pokud by měla být zachována alespoň stávající dostupnost, bude zapotřebí navýšit lůžkový fond těchto pracovišť minimálně o cca 2 200 lůžek. Potřebné kapacity sociálně‑zdravotních služeb jsou predikovatelné a platí to zejména o péči o seniorní pacienty v závěru života. Více než 60 procent ročních úmrtí je očekávatelných a 60 procent z nich proběhne na akutním nemocničním lůžku (viz tabulku 1).
Se stárnutím populace se bude v dalších zhruba 20 letech zvyšovat potřeba následné a dlouhodobé péče. Pokud by měla být zachována alespoň stávající dostupnost, bude zapotřebí navýšit lůžkový fond těchto pracovišť minimálně o cca 2 200 lůžek. Potřebné kapacity sociálně‑zdravotních služeb jsou predikovatelné a platí to zejména o péči o seniorní pacienty v závěru života. Více než 60 procent ročních úmrtí je očekávatelných a 60 procent z nich proběhne na akutním nemocničním lůžku (viz tabulku 1).
Pacientů s chronickým onemocněním a očekávaným úmrtím, kteří zemřeli na akutním lůžku a neměli žádnou péči odbornosti 913/925 ani následnou dlouhodobou lůžkovou péči, bylo v roce 2021 přes 43 000. Z paliativní péče by podle prof. Duška určitě profitovala minimálně polovina z nich. Pokud nedojde ke změně, zvýší se za deset let toto číslo na 150 000. Je tedy zřejmé, že paliativní sektor nemá i přes rychlý rozvoj zdaleka vyhráno a čeká ho hodně intenzivní práce.
Optimální vs. neoptimální trajektorie v závěru života
Jak prof. Dušek připomněl, již studie z let 2019–2021 měla za cíl vyzkoumat, zda intervence nemocničního týmu paliativní péče (NTPP) ovlivní kvalitu života a zlepší trajektorii po propuštění z akutní péče. Ukázalo se, že PP není jen otázkou onkologickou, ale je indikována i pro kardiovaskulární onemocnění a řadu dalších. Důvodem k intervenci NTPP nebylo jen řešení závažných problémů s léčbou samotnou nebo konkrétní symptomy, ale byly zvány k pacientovi s cílem naformulovat cíle a plány péče, posoudit jeho stav a zlepšit jeho vnímání současné situace (nebo vnímání jeho blízkých). Důležitým zjištěním bylo, že u téměř 90 procent pacientů by nebylo dle ošetřujícího lékaře překvapivé, kdyby do roka zemřeli. Zpětnou vazbu poskytlo 44 procent pacientů a jejich blízkých, kteří péči NTPP hodnotili z více než 90 procent pozitivně.
Intervence NTPP významně – až o 20 procent – posílila následnou optimální trajektorii pacientů v systému zdravotních služeb. Nicméně stále zde zůstává vysoký podíl nežádoucích trajektorií (42 %), což dokládá význam infrastruktury mimonemocniční péče. Je zřejmé, že NTPP samy o sobě nezvládnou vše, což se ukazuje hlavně u neonkologických diagnóz, kde je žádoucí trajektorie jen ve 20 procentech (vs. 61 % u onkologických) a nežádoucí trajektorie u 79,6 procenta (vs. 39 % u onkologické dg.). Nejhorší možnou trajektorií jsou opakované převozy terminálně nemocného pacienta záchrannou službou, naopak k optimálním trajektoriím patří, může‑li být terminálně nemocný dochován doma, třeba s pomocí mobilní specializované paliativní péče. U chronických pacientů s očekávatelným úmrtím byla žádoucí trajektorie ještě v roce 2019 jen u 38 procent, nežádoucí u 62 procent. Provedená studie tato čísla otočila na 58 vs. 42 procent, a tudíž zlepšila trajektorie pacienta ve prospěch optimálních. Tato změna se ale týkala převážně onkologických pacientů a jen nepatrně pacientů neonkologických.
Pozice paliativních odborností se posiluje
 Analýza dat od zdravotních pojišťoven potvrdila, že paliativní intervence měla velmi významný efekt na snížení sledovaných jevů, jako je opakovaná hospitalizace na akutním lůžku nebo následná hospitalizace s operací, s efektem trvajícím minimálně 6–12 měsíců.
Analýza dat od zdravotních pojišťoven potvrdila, že paliativní intervence měla velmi významný efekt na snížení sledovaných jevů, jako je opakovaná hospitalizace na akutním lůžku nebo následná hospitalizace s operací, s efektem trvajícím minimálně 6–12 měsíců.
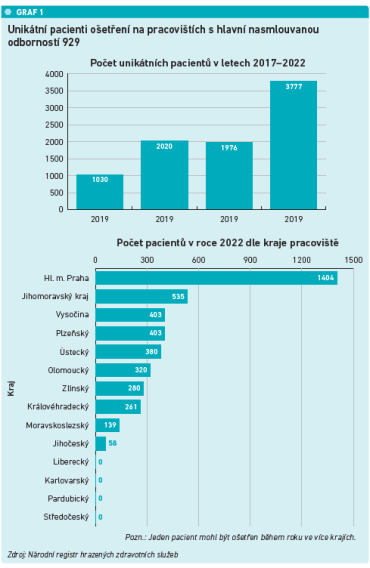
Reálná data od zdravotních pojišťoven a Národního registru poskytovatelů zdravotních služeb z roku 2022 potvrzují, že počet pacientů ošetřených konziliárním paliativním týmem (odbornost 929) významně narůstá (viz graf 1). Odbornost 929 byla nasmlouvána na 25 pracovištích v ČR (Praha 6 pracovišť, Jihomoravský kraj 6, Kraj Vysočina 4), přičemž intervence byla poskytnuta 3 777 pacientům (oproti 1 020 pacientům v roce 2019).
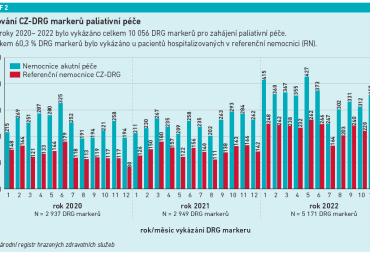
Pro intervenci prováděnou v akutní lůžkové péči vznikly dva DRG markery PP – signální kód 91935 – časná indikace paliativní péče a 91936 – zahájení terminální PP (viz graf 2).
Od roku 2020 vzrostl počet vykázaných DRG markerů PP z 2 937 na 5 171 v roce 2022. Ve vykazování jsou mezi regiony obrovské rozdíly, není ale zřejmé, zda jde o rozdíl v provádění péče, nebo v jejím vykazování. Zde si nejlépe vede Kraj Vysočina, následovaný Prahou, zejména VFN a FNKV.
Jak prof. Dušek zdůraznil, data z reálné praxe za rok 2022 ukazují, že intervence NTPP vykázaná signálními DRG markery velmi významně optimalizovala následné trajektorie pacientů v konzumaci zdravotních služeb v závěru života. Zatímco v celé populaci žádoucí trajektorie za péčí v závěru života byla u 41,8 procenta pacientů a nežádoucí u 58,2 procenta, u pacientů s DRG markery to bylo 56,3 vs. 43,7 procenta.
 „Částečné zlepšení v péči o pacienty v závěru života pozorujeme i na populačních plošných datech, zejména na poklesu počtu vícenásobných opakovaných hospitalizací v závěru života. V letech 2016–2021 absolvovalo tři a více hospitalizací v posledním půl roce života 30,9 procenta pacientů s očekávatelným úmrtím. V roce 2022 se tento počet snížil na 27,6 procenta, což ukazuje na sílící potenciál paliativní péče. Nadále však registrujeme vysoký podíl neoptimálních trajektorií pacientů v závěru života u vážných chronických kardiovaskulárních onemocnění,“ uvedl prof. Dušek. U těchto pacientů je žádoucí trajektorie pouze v necelých 20 procentech, nežádoucí ve více než 80 procentech.
„Částečné zlepšení v péči o pacienty v závěru života pozorujeme i na populačních plošných datech, zejména na poklesu počtu vícenásobných opakovaných hospitalizací v závěru života. V letech 2016–2021 absolvovalo tři a více hospitalizací v posledním půl roce života 30,9 procenta pacientů s očekávatelným úmrtím. V roce 2022 se tento počet snížil na 27,6 procenta, což ukazuje na sílící potenciál paliativní péče. Nadále však registrujeme vysoký podíl neoptimálních trajektorií pacientů v závěru života u vážných chronických kardiovaskulárních onemocnění,“ uvedl prof. Dušek. U těchto pacientů je žádoucí trajektorie pouze v necelých 20 procentech, nežádoucí ve více než 80 procentech.
Komplexnost péče v závěru života potřebuje plošný (národní) sofistikovaný informační systém, který již funguje a přináší potřebná aktuální data a informace, jež jsou nezbytné pro další rozvoj nejen paliativní péče, ale i celého zdravotního systému. „Současná situace není vůbec špatná. Je objektivní pravda, že zdravotní služby a odbornosti, které jsou relevantní pro péči v závěru života, jsou podporovány zdravotními pojišťovnami a jejich úhrady i produkce rostou. Stále však přetrvávají významné až nevysvětlitelné rozdíly mezi regiony a systém má velké personální limity,“ upozornil prof. Dušek.
Významně narůstá vykazovaná bodová produkce odborností 913 (sociální péče) a 925 (domácí péče), a to jak v celkovém objemu, tak v přepočtu na UOP (unikátní ošetřený pojištěnec). Za posledních 10 let narostl počet úhrad u odbornosti 913 o 324 procent, u 925 o 160 procent. U obou odborností je to za posledních pět let rychlejší růst, než je růst bodově vykazované produkce.
925 – Domácí péče roste v počtech ošetřených pacientů, zejména ve věkové kategorii 70–79 let – o 16 procent za posledních pět let, ročně je ošetřeno 162 000 UOP. Úhrada v roce 2022 dosáhla 4,5 mld Kč. I zde jsou obrovské rozdíly mezi regiony, premianty v nárůstu domácí péče hrazené zdravotní pojišťovnou jsou Královéhradecký a Pardubický kraj.
913 – V sociální péči vzrostly úhrady za posledních pět let o 23 procent ve věkové kategorii 70–79 let. Ročně ošetří 75 000 UOP a v roce 2022 činila úhrada této péče 4 mld. Kč. I zde úhrady progresivně rostou, a to i přes to, že jak z údajů vyplývá, tato odbornost na pojišťovny nevykazuje vše, co dělá, a to ani signálními kódy. To je chyba, protože pak se těžko argumentuje úhrada.
926 – Nová odbornost mobilní specializovaná paliativní péče (MSPP) ročně ošetří 6 100 UOP a její úhrady vzrostly od vzniku odbornosti desetinásobně z počátečních 25 719 899 Kč v roce 2018 na 215 459 677 Kč v roce 2021.
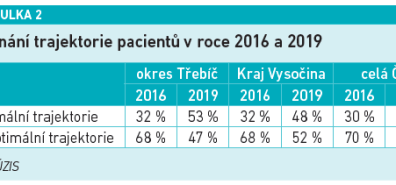 Rozdílnost mezi regiony je zde obrovská. Jednoznačně vede Kraj Vysočina s 1 044 pacienty vykázanými na pojišťovnu v roce 2022 (vs. Ústecký kraj 88 pacientů) (viz tabulku 2).
Rozdílnost mezi regiony je zde obrovská. Jednoznačně vede Kraj Vysočina s 1 044 pacienty vykázanými na pojišťovnu v roce 2022 (vs. Ústecký kraj 88 pacientů) (viz tabulku 2).
Zdravotní péče o seniorní pacienty má dobudovanou komplexní datovou informační základnu mapující kapacity, dostupnost, zátěž, produkci a výsledky. „Disponujeme systémem sledování dlouhodobé trajektorie pacientů, péče o ně, včetně vyhodnocení celkového efektu. Data jsou sbírána automaticky z existujících zdrojů, bez další administrativní zátěže pro personál nemocnic. Výzvou je dobudování komplementárního systému sledování sociálních a zdravotně‑sociálních služeb. I přes pokrok v posledních letech je zajištění péče v přirozeném prostředí pacienta mimo poskytovatele akutní lůžkové péče nedostatečné. Zátěž akutní lůžkové péče je vysoká a dlouhodobá udržitelnost systému si vyžádá výrazné posílení komunitních zdravotních a zdravotně‑sociálních služeb,“ uzavřel prof. Dušek.