Jak si stojí Česko s výskytem a kontrolou hypertenze

Dne 1. dubna 2026 se v prostorách Novoměstské radnice v Praze uskutečnilo XXIV. sympozium arteriální hypertenze: současné klinické trendy, které pořádala Česká společnost pro hypertenzi (ČSH) ve spolupráci s Centrem pro výzkum, diagnostiku a léčbu hypertenze III. interní kliniky 1. LF UK a VFN v Praze. Zazněla zde i přednáška MUDr. Petry Vysočanové z Interní kliniky LF MU a FN Brno.
O tom, že léčba arteriální hypertenze (AH) není levnou záležitostí, svědčí data zdravotních pojišťoven, které odhadují, že v roce 2024 vydaly jen za léčbu hypertenze téměř 8 miliard korun. V daném nebo předešlém roce bylo léčivo vykázáno u 2 353 924 pacientů. Při pohledu na různé scénáře, např. na pacienty, kteří měli někdy v životě vykázánu dg. I10 a k tomu předepsána antihypertenziva, ale zjistíme, že jich máme téměř o milion víc. Nakolik je toto číslo reálné, porovnala MUDr. Vysočanová se známými daty prof. Cífkové vycházejícími z populačního screeningu v letech 2015–2018 [1]. Ta potvrzují značný rozdíl mezi těmi, kteří o své hypertenzi vědí, a těmi, kteří se skutečně léčí. Ukazují, že v populaci je další milion lidí, kteří by měli zahájit farmakoterapii, a ještě stále existuje velká skupina těch, kteří dosud diagnostikováni nebyli. „Ekonomické náklady na léčbu arteriální hypertenze budou ve skutečnosti mnohem vyšší a čeká nás spousta práce,“ upozornila v úvodu MUDr. Vysočanová.
Hypertenze se zdaleka netýká jen seniorů
Téměř 41 procent, tedy téměř milion všech léčených hypertoniků v ČR, je mladších 65 let. Dalších 600 000 pacientů s hypertenzí v současné době léčeno není. Hovoříme tedy o lidech v produktivním věku, kde je velmi žádoucí zaměřit se na prevenci rozvoje dalších komplikujících onemocnění. Přesněji situaci popisují demografická data, která ukazují, že nejvyšší počet hypertoniků je právě v populaci do 65 let věku a následně u lidí v kategorii 65–75 let [2].
Pokud jde o léčbu AH, poukázala MUDr. Vysočanová na značné krajové rozdíly, nad jejichž příčinami je potřeba se zamyslet. Počet lidí léčených v celé ČR s AH v roce 2024 představoval 21 622 na 100 000 obyvatel. Nejvíce léčených bylo ve Zlínském kraji (23 894/100 000), naopak nejméně léčených má hl. m. Praha (18 209/100 000).
I v mezinárodním srovnání se řadíme do vedoucí pětice států s nejvyšším výskytem hypertenze. Příčinou je z obecného hlediska stárnutí populace, čímž narůstá prevalence. Každoroční počet nových pacientů se naštěstí dramaticky nemění (154 188 v roce 2019 vs. 153 785 v roce 2024), mění se pouze jejich složení.
Při pohledu na klinickou zátěž AH můžeme do budoucna hovořit o hypertenzi jako o rostoucí epidemii, která zasáhne více než 40 procent dospělé populace. Každoročně přibývá další obrovské množství nových pacientů – ročně je diagnostikováno na 153 000 nových hypertoniků.
Pacientů s hypertenzí se v roce 2024 týkalo 47 procent všech hospitalizací v Česku. Navíc u 55 procent hypertoniků přibude do deseti let další kardiovaskulární diagnóza. Podíl hypertoniků hospitalizovaných pro srdeční selhání dosahoval již v roce 2024 celých 89 procent, v případě cévní mozkové příhody je to 82 procent. Současný výskyt hypertenze a diabetu mellitu 2. typu je u 64 procent diabetiků. Hypertenzi má 57 procent onkologických pacientů a 57 procent pacientů s CHOPN [2].
„Hypertonici se vyskytují jako výrazně polymorbidní pacienti, proto tvoří tak vysoké procento hospitalizovaných. Navíc i u těch, které považujeme za úspěšně léčené, protože jsme jim na základě screeningu zatím neobjevili žádnou orgánovou komplikaci, máme poměrně velkou jistotu, že během deseti let se u více než poloviny z nich další choroba objeví,“ uvedla MUDr. Vysočanová.
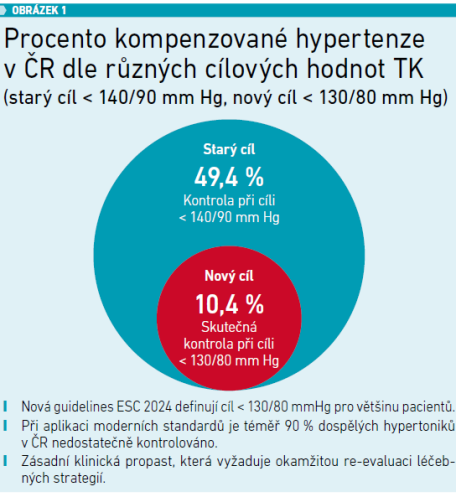 Jak dodává, kontrola AH se za posledních deset let zlepšila. Povědomí o problematice se i díky osvětě zvýšilo z 57,3 procenta na 64,8 procenta, léčba z 38,9 na 47,6 procenta a nejvíce, o 16,5 procenta, se zlepšila kontrola hypertenze pod 140/90 mm Hg (z 32,9 % na 49,4 %). Hodnot krevního tlaku pod 140/90 mm Hg tedy dosahuje již téměř polovina léčených pacientů. Jak ale MUDr. Vysočanová připomněla, v cílových hodnotách je budeme mít pouze tehdy, spokojíme‑li se se starými cílovými hodnotami pod 140/90 mm Hg. Nové guidelines ESC 2024 totiž definují cíl pod 130/80 mm Hg pro většinu pacientů. Při aplikaci moderních standardů je tedy téměř 90 procent dospělých hypertoniků v ČR nedostatečně kontrolováno. Nového cíle pod 130/80 mm Hg dosahuje pouhých 10,4 procenta léčených a vzniká zde zásadní klinická propast, která vyžaduje okamžitou reevaluaci léčebných strategií (viz obrázek 1).
Jak dodává, kontrola AH se za posledních deset let zlepšila. Povědomí o problematice se i díky osvětě zvýšilo z 57,3 procenta na 64,8 procenta, léčba z 38,9 na 47,6 procenta a nejvíce, o 16,5 procenta, se zlepšila kontrola hypertenze pod 140/90 mm Hg (z 32,9 % na 49,4 %). Hodnot krevního tlaku pod 140/90 mm Hg tedy dosahuje již téměř polovina léčených pacientů. Jak ale MUDr. Vysočanová připomněla, v cílových hodnotách je budeme mít pouze tehdy, spokojíme‑li se se starými cílovými hodnotami pod 140/90 mm Hg. Nové guidelines ESC 2024 totiž definují cíl pod 130/80 mm Hg pro většinu pacientů. Při aplikaci moderních standardů je tedy téměř 90 procent dospělých hypertoniků v ČR nedostatečně kontrolováno. Nového cíle pod 130/80 mm Hg dosahuje pouhých 10,4 procenta léčených a vzniká zde zásadní klinická propast, která vyžaduje okamžitou reevaluaci léčebných strategií (viz obrázek 1).
Data také ukazují, že ze systému unikají zejména mladí muži (25–65 let), kde je prevalence AH 46 procent, povědomí o problematice má téměř 61 procent, ale přísnou kontrolu pod 130/80 mm Hg pouze 4,6 procenta z nich [3]. Ke klinickým driverům patří viscerální obezita, vysoká konzumace alkoholu, psychosociální stres a sympatikotonie. Oproti tomu u žen (25–65 let) je prevalence AH přes 26 procent, povědomí 72 procent a cílových hodnot pod 130/80 mm Hg dosahuje téměř 18 procent (viz obrázek 2). Ke klinickým driverům u žen patří především protetický vliv estrogenu (premenopauzálně), lepší adherence k nefarmakologickým opatřením a preventivním prohlídkám.
„Muži nejenže mají vyšší prevalenci a méně se o své zdraví zřejmě zajímají, zároveň mnohem méně dosahují kontroly krevního tlaku. Přitom existují jednoduchá řešení, která jsou opakovaně připomínána,“ uvedla MUDr. Vysočanová s tím, že léčba by měla být podle guidelines zahajována dvojkombinací, ideálně fixní.
 Lékaři v USA v letošním roce spočítali, jak reálně má zahájení terapie fixní kombinací dopad nejen na hodnotu TK, ale i na snížení kardiovaskulárního (KV) rizika [4]. V případě titrační monoterapie je snížení STK o 6,7 mm Hg a snížení KV rizika o 14 procent, oproti tomu u dvojkombinace dochází k poklesu STK o 13,3 mm Hg a ke snížení KV rizika o 26 procent. Ve druhém kroku při přechodu na trojkombinaci již dochází k redukci STK o téměř 20 mm Hg (vs. 8,7 % u titrační monoterapie) a k poklesu KV rizika o 36 procent (vs. 18 %). Ve třetím kroku po přidání čtvrtého léku dosahuje redukce STK 25,5 mm Hg (vs. 15,4 mm Hg po přidání druhého léku) a pokles KV rizika dokonce o 43 procent (vs. 29 %).
Lékaři v USA v letošním roce spočítali, jak reálně má zahájení terapie fixní kombinací dopad nejen na hodnotu TK, ale i na snížení kardiovaskulárního (KV) rizika [4]. V případě titrační monoterapie je snížení STK o 6,7 mm Hg a snížení KV rizika o 14 procent, oproti tomu u dvojkombinace dochází k poklesu STK o 13,3 mm Hg a ke snížení KV rizika o 26 procent. Ve druhém kroku při přechodu na trojkombinaci již dochází k redukci STK o téměř 20 mm Hg (vs. 8,7 % u titrační monoterapie) a k poklesu KV rizika o 36 procent (vs. 18 %). Ve třetím kroku po přidání čtvrtého léku dosahuje redukce STK 25,5 mm Hg (vs. 15,4 mm Hg po přidání druhého léku) a pokles KV rizika dokonce o 43 procent (vs. 29 %).
„Podíváme‑li se na pacienta, který má vstupně STK kolem 180 mm Hg, kde je potřeba snížit TK o minimálně 20 mm Hg, je zřejmé, že postupnou titrací toho prakticky nikdy nedosáhneme nebo to bude trvat velmi dlouho. Proto musíme v takovém případě začít vždy kombinační léčbou, podle guidelines ideálně ve fixní kombinaci,“ zdůraznila lékařka.
Data za posledních pět let ukazují nárůst užívání fixních kombinací o 15 procent, nicméně stále převažuje léčba monoterapií nebo léky ve volné kombinaci [2]. Kombinační léčbu užívají nejčastěji starší pacienti. Podle MUDr. Vysočanové ale zcela selháváme u mladších věkových kategorií, kde stále více než čtvrtina pacientů (27,6 %) užívá pouze monoterapii.
Pro zjednodušení situace proto vymysleli polští lékaři schéma pro praktické lékaře založené na bázi perindoprilu. Schéma se liší použitím fixních kombinací podle věku pacienta nebo podle pacientových komorbidit. Díky dobře voleným kombinacím tak praktici dokážou dobře kontrolovat TK u většiny svých pacientů [5]. Že by obdobný postup mohl pomoci i v Česku, potvrzují data o vývoji spotřeby ACEI a jejich fixních kombinací z období 2010–2017, kde se perindopril, včetně jeho kombinací, stal během posledních let nejpoužívanějším ACEI [6].
Bariéry v preskripci fixních kombinací (SPC) u AH
Umělé inteligence se MUDr. Vysočanová zeptala, jak ona vidí nejčastější bariéry. „Ta vytvořila obrázek lékaře, kterého nazvala pan doktor Líný, jenž se stále domnívá, že na změnu hodnot TK stačí změna životního stylu, a ani strašák ve formě infarktu myokardu a cévní mozkové příhody s ním nepohne. Může to být ale i doktor Opatrný, který se bojí akcentace léčby, pan doktor Historický, který je zvyklý používat stále stejné léky, nebo doktor Nedůvěřivý, nevěřící novým paradigmatům léčby,“ uvedla s tím, že samozřejmě mohou existovat i reálné farmakologické a systémové překážky, jako je nedostatečná flexibilita dávkování, obtížná identifikace nežádoucích reakcí. Dále to může být vyšší cena některých fixních vs. volných kombinací v určitých regionech nebo omezená dostupnost specifických kombinací, např. polypilly pro rutinní použití.
Klinická inercie, která je tichou brzdou úspěšné léčby, představuje selhání v zahájení nebo zintenzivnění léčby, i když je TK nad cílovými hodnotami. Mnoho pacientů pak setrvává na monoterapii po dlouhé roky a navzdory nedostatečné kontrole TK u nich nedochází k úpravě medikace. Lékaři také často odkládají rozhodnutí v domnění, že TK v ordinaci neodráží realitu, a čekají na další návštěvu.
Strategie pro efektivní léčbu AH by podle AI měla zahrnovat klinické rozhodovací nástroje, kdy by například lékaři měli v softwarech nástroje, jež budou samy odhalovat pacienty, kteří neužívají fixní kombinaci nebo nedosahují cílových hodnot TK, což by umožnilo rychlý start SPC dle platných doporučení. Tím hlavním, na co upozorňuje, je možnost zpětné vazby a auditu umožňující reálné srovnání úspěšnosti kontroly TK s celorepublikovým průměrem.
Kolik nás skutečně stojí léčba AH?
Hypertenze je rizikovým faktorem kumulace řady dalších onemocnění. Významná polymorbidita pacientů s hypertenzí se promítá do přímých i nepřímých nákladů sociálního a zdravotního systému. Náklady na péči o hypertoniky činily podle dat ÚZIS v roce 2024 narostly o 72 procent od roku 2019. Souhrnné náklady na invalidní důchody, příspěvky na péči a nemocenské u osob léčených také pro hypertenzi a jejich komorbidity dosáhly v roce 2024 téměř 50 miliard korun [2].
„K moderní kontrole arteriální hypertenze nám může pomoci titrace pomocí široké škály dostupných sil fixních kombinací, včasná intervence, která je prioritou pro snížení kardiovaskulárního rizika, a včasné používání moderních léků, protože fixní kombinace nám mohou zjednodušit režim a zachránit životy našich pacientů,“ uzavřela MUDr. Vysočanová.
Reference:
1. Cífková R, Bruthans J, Wohlfahrt P, et al. Prevalence hlavních rizikových faktorů kardiovaskulárních onemocnění v české populaci v letech 2015–2018. Studie Czech post‑MONICA. Cor Vasa. 2020;62(1):6–16.
2. ÚZIS ČR. Národní registr hrazených zdravotních služeb (NRHZS). [online]. [cit. 2026‑04‑13]. Dostupné z: https://www.uzis.cz/index.php?pg=registry‑sber‑dat‑‑narodni‑registr‑hrazenych‑zdravotnich‑sluzeb.
3. Taniwall A, Lustigová M, Brož J, et al. Hypertension in Czech Adults Aged 25–64: Prevalence, Awareness, Control, and Risk Factors in 2019 – A Cross‑Sectional Study. Med Princ Pract. 2025;34(6):564–574.
4. King JB, An J, Bellows BK, et al.; American Heart Association Council on Hypertension; Council on Cardiovascular and Stroke Nursing; and Council on Clinical Cardiology. Single‑Pill Combination Therapy for the Management of Hypertension: A Scientific Statement From the American Heart Association. Hypertension. 2026;83(3):e00258.
5. Prejbisz A, Dobrowolski P, Doroszko A, et al. Practical use of single pill combinations in the treatment of hypertension – an analysis focused on perindopril‑based combinations. Arter Hypertens. 2023;27(3):113–132.
6. Suchopár J. Vliv terapie perindoprilem na kardiovaskulární přínosy v České republice. Kardiol Rev Int Med. 2018;20(4):312–317.