Souběžná léčba hypertenze a dyslipidémie je klíčem prevence
Kazuistika jednoho z mnoha českých pacientů s hypertenzí a dyslipidémií ilustruje, jak obtížné může být dosažení cílových hodnot krevního tlaku (TK) a koncentrace LDL cholesterolu u zdánlivě zdravých jedinců a jaké má nedostatečná kompenzace důsledky. Rozebíráme jednotlivé kroky strategie, kterými lze dosáhnout úspěšné prevence kardiovaskulárních (KV) příhod. Zahrnují odhad KV rizika, stanovení cílových hodnot intervencí, farmakologickou kompenzaci hypertenze a dyslipidémie jako nejvýznamnějších KV rizikových faktorů, včasné a v případě výskytu obou těchto rizikových faktorů současné zahájení jejich intervence, využití fixních kombinací antihypertenziv a statinů, posílení adherence pacientů a eliminaci terapeutické inercie lékařů.
Vysoká zátěž daná hypertenzí a hypercholesterolémií v ČR
Zátěž české populace KV chorobami je vysoká a stále narůstá. Mezi roky 2012–2022 došlo ke zvýšení výskytu poruch vedení vzruchu a arytmií o 37 procent, onemocnění chlopní o 28 procent, hypertenze o 23 procent, kardiomyopatií o 19 procent a srdečního selhání o 18 procent. Pro hypertenzi se v ČR v roce 2023 léčilo 2,2 milionu osob, což představuje 20 procent populace [1]. Podle odhadů má ale toto onemocnění dalších 20 procent dospělé populace, kteří o své hypertenzi nevědí a nejsou léčeni. Jak ukázala studie EuroAspire V, v ČR má kompenzovaný TK (< 140/90 mm Hg, resp. < 140/80 mm Hg u osob s diabetem) jen 40 procent osob léčených antihypertenzivy, což je nejen alarmující údaj, ale i hodnota pod průměrem EU [2]. Dalším významným KV rizikovým faktorem je dyslipidémie. Nepříznivý KV efekt zvýšené koncentrace LDL cholesterolu se v čase kumuluje a KV riziko narůstá nejen s koncentrací LDL, ale i s délkou jejího působení na stěny cév [3].
Kazuistika – důsledky non‑adherence k preventivní kardiovaskulární léčbě
V srpnu 2023 byl v kardiologické ambulanci vyšetřen 50letý muž odeslaný praktickým lékařem z důvodu dekompenzace hypertenze a dyslipidémie.
V anamnéze měl hernioplastiku, apendektomii a subklinickou hypothyreózu. Jednalo se o bývalého kuřáka (20 cigaret/den), který přestal kouřit před sedmi lety, konzumaci alkoholu uváděl asi jednou týdně. Naměřen byl TK 144/96, 148/94, 146/96 mm Hg a tepová frekvence 68/min. Koncentrace LDL cholesterolu činila 3,2 mmol/l, triglyceridů 1,98 mmol/l, zjištěna byla zvýšená koncentrace kyseliny močové (423 µmol/l), jaterní testy, TSH, eGFR a poměr albuminu a kreatininu v moči (ACR) byly v normě. Pacient měl nadváhu (BMI 28,33 kg/m2). Užíval candesartan + hydrochlorthiazid 32 mg/12,5 mg ve fixní kombinaci, atorvastatin 20 mg a moxonidin.
Pacient byl edukován o režimových opatřeních a měření TK, doporučena mu byla redukce tělesné hmotnosti, omezení živočišných tuků a purinů. Antihypertenzní léčba byla převedena na fixní kombinaci perindopril + amlodipin (10 mg/5 mg), moxonidin byl vysazen a atorvastatin byl ponechán v dávce 20 mg/den, jelikož pacient přiznával jeho nepravidelné užívání.
Na kontrole v říjnu 2023 byl naměřen TK 132/75 mm Hg, tepová frekvence 62/min, domácí monitorování pacient neprováděl („nespatřoval v tom smysl“). Koncentrace LDL cholesterolu vzrostla na 3,5 mmol/l, koncentrace kyseliny močové byla stále vysoká (426 µmol/l). Echokardiografické vyšetření ukázalo pouze mírnou hypertrofii septa a zadní stěny (11 mm). Výsledky vedly k předpokladu, že pacient užívá fixní kombinaci antihypertenziv, ale nikoli atorvastatin. Proto byla léčba převedena na fixní kombinaci perindopril + amlodipin + atorvastatin (10 mg/5 mg/20 mg) – Lipertance. Recept byl vystaven na tříměsíční léčbu a pacient byl objednán na kontrolu za šest měsíců.
V listopadu 2023 pacient telefonicky žádal recept na moxonidin. Důrazně trval na tom, že chce užívat tento lék, popíral, že mu byl již v srpnu vysazen, a odmítal se řídit současným terapeutickým doporučením. Hovor bez dohody ukončil.
V únoru 2024 informovala manželka pacienta e‑mailem kardiologickou ambulanci, že pacient v prosinci 2023 prodělal akutní transmurální infarkt myokardu (s návratem spontánní cirkulace za cca 25 min) a byl přes dva měsíce udržován v umělém spánku. Žádala informaci, jaké léky měl pacient předepsány, popř. vysazeny, protože dostala od ošetřujícího lékaře svého manžela informaci, že jeho infarkt myokardu byl způsoben neléčeným vysokým krevním tlakem a vysokou koncentrací cholesterolu.
Jak je možné zlepšit prognózu pacientů s hypertenzí a hypercholesterolémií
Odhad KV rizika
U těchto nemocných je nejprve třeba stanovit odhad KV rizika. Celých 80 procent infarktů myokardu (IM) a CMP je preventabilních [4], potřebné je proto časně identifikovat modifikovatelné rizikové faktory a účinně a rychle intervenovat. Mezi modifikovatelné KV rizikové faktory patří životní styl (nezdravá strava, vysoký kalorický příjem, fyzická inaktivita, kouření, konzumace alkoholu), obezita, hypertenze, dyslipidémie a hyperglykémie/diabetes 2. typu. Nejvýznamnějšími z těchto rizikových faktorů z hlediska ICHS a CMP jsou hypertenze a vysoká koncentrace LDL cholesterolu. Doporučení Evropské kardiologické společnosti pro KV prevenci, pro léčbu hypertenze, pro léčbu dyslipidémie a pro léčbu KV chorob se shodují ve svém zaměření na prevenci aterosklerotických KV onemocnění [7–10]. Je tedy třeba identifikovat pacienty, pro které bude léčba KV rizikových faktorů přínosem. Jednoznačně mezi ně patří nemocní s chronickými chorobami, jako je diabetes mellitus, chronické onemocnění ledvin, familiární hypercholesterolémie nebo již známé KV onemocnění. Problém mohou představovat zdánlivě zdraví pacienti, jejichž příkladem je muž z popsané kazuistiky. Stanovit KV riziko těchto jedinců je možné pomocí tabulek SCORE2 a SCORE2‑OP (pro osoby ve věku > 70 let), a to na základě věku, pohlaví, kouření, TK a koncentrace non‑HDL cholesterolu [9]. Zatímco předchozí tabulky SCORE sloužily pro odhad 10letého rizika úmrtí na KV onemocnění, tabulky SCORE2 odhadují 10leté riziko fatálních i nefatálních KV příhod u zdánlivě zdravé populace ve věku 40–69 let, SCORE2‑OP u osob starších 70 let zohledňují i nekompetitivní riziko nekardiovaskulární mortality, protože jinak by u těchto starších jedinců nadhodnocovaly přínos léčby. Tabulky existují ve čtyřech variantách pro země s různým populačním KV rizikem a určují, zda daný jedinec spadá do kategorie nízkého, středního, vysokého, nebo velmi vysokého KV rizika. ČR spadá do třetí kategorie zemí s vysokým KV rizikem [9].
Stanovení cílových hodnot intervence KV rizika
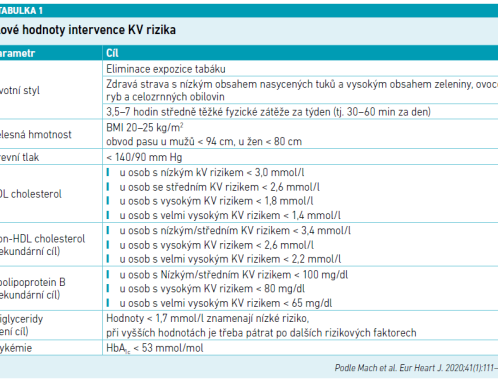 U každého pacienta je třeba stanovit cílové hodonoty intervence KV rizika (viz tabulku 1).
U každého pacienta je třeba stanovit cílové hodonoty intervence KV rizika (viz tabulku 1).
Kompenzace hypertenze a dyslipidémie jako nejvýznamnějších KV rizikových faktorů
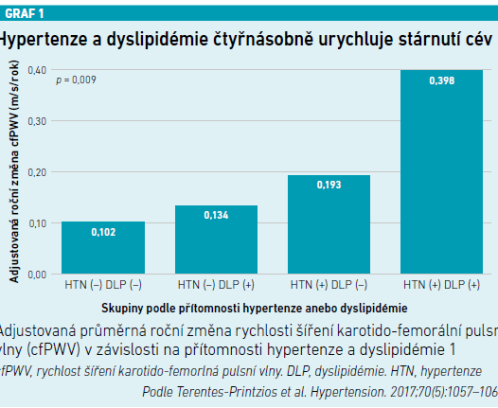 Přítomnost hypertenze a dyslipidémie urychluje stárnutí cév. V porovnání s jedincem bez hypertenze a bez dyslipidémie znamená přítomnost obou těchto rizikových faktorů čtyřnásobně rychlejší stárnutí cév. Působení hypertenze a dyslipidémie se přitom vzájemně potencuje, tj. nejde jen o součet rizik daných každým z těchto rizikových faktorů (viz graf 1) [11].
Přítomnost hypertenze a dyslipidémie urychluje stárnutí cév. V porovnání s jedincem bez hypertenze a bez dyslipidémie znamená přítomnost obou těchto rizikových faktorů čtyřnásobně rychlejší stárnutí cév. Působení hypertenze a dyslipidémie se přitom vzájemně potencuje, tj. nejde jen o součet rizik daných každým z těchto rizikových faktorů (viz graf 1) [11].
Při snižování KV rizika je zásadní kompenzace hypertenze. Metaanalýza 48 randomizovaných kontrolovaných studií zahrnujících téměř 350 000 pacientů ukázala, že snížení systolického tlaku krve (STK) o každých 5 mm Hg sníží riziko velkých KV příhod zhruba o 10 procent [12]. Tato práce také ukázala, že kombinace dvou antihypertenziv z různých tříd je pětkrát účinnější než zdvojnásobení dávky jednoho antihypertenziva [12]. Metaanalýza dat ze studií PROGRESS, EUROPA, ADVANCE doložila, že kombinace antihypertenziv z různých tříd je účinnější i při redukci rizika KV příhod [13]. Tato zjištění se odrážejí v doporučeních pro léčbu hypertenze, která uvádějí již jako iniciální léčbu fixní dvojkombinaci antihypertenziv, a to blokátoru RAAS (ACEI nebo sartan) s blokátorem kalciového kanálu (BKK) nebo s diuretikem. Již ve druhém kroku přichází na řadu trojkombinace antihypertenziv, doporučen je blokátor RAAS + BKK + diuretikum. Ve třetím kroku (u rezistentní hypertenze) je doporučeno přidat spironolakton nebo alfablokátor nebo betablokátor. V jakémkoli kroku je možné podávat betablokátor, a to zejména u specifických indikací, jako jsou pacienti s ischemickou chorobou srdeční (po IM), pacienti se srdečním selháním, pacienti s arytmiemi (nejčastěji jako rate control strategie u fibrilace síní), nebo u žen plánujících těhotenství [14].
Rozhodující KV přínos má také snižování koncentrace LDL cholesterolu u osob s hypercholesterolémií.
Podle metaanalýzy Cholesterol Treatment Trialists’ (CTT) znamená každé snížení koncentrace LDL cholesterolu o 1 mmol/l pokles rizika [15]:
Není třeba se obávat ani velmi nízké koncentrace cholesterolu. Bylo doloženo, že koncentrace LDL cholesterolu < 1,4 mmol/l při hypolipidemické léčbě není spojena s nežádoucími příhodami a zachovává si KV přínos [16].
Intervence hypertenze a hypercholesterolémie současně a včas
Léčbu hypertenze a dyslipidémie je třeba zahájit včas, a to i u mladších nemocných, protože časná expozice vysokému TK a LDL cholesterolu zvyšuje riziko KV onemocnění později v životě nezávisle na hodnotách v pozdějším věku [17]. Přínos snižování koncentrace LDL cholesterolu navíc roste s prodlužující se dobou léčby [18].
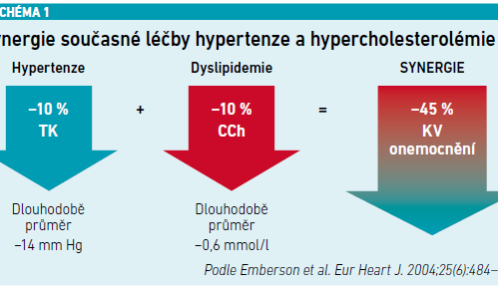 Kromě toho je třeba intervenovat oba tyto rizikové faktory najednou. Efekt této intervence se nesčítá, ale násobí. Jestliže snížíme TK dlouhodobě o 14 mm Hg, klesne riziko KV onemocnění o 10 procent, jestliže snížíme dlouhodobě koncentraci LDL cholesterolu o 0,6 mmol/l, klesne riziko KV onemocnění také o 10 procent, ale pokud u pacienta s oběma rizikovými faktory snížíme TK i LDL cholesterol o uvedené hodnoty najednou, riziko KV onemocnění se sníží o 45 procent (viz schéma 1) [19].
Kromě toho je třeba intervenovat oba tyto rizikové faktory najednou. Efekt této intervence se nesčítá, ale násobí. Jestliže snížíme TK dlouhodobě o 14 mm Hg, klesne riziko KV onemocnění o 10 procent, jestliže snížíme dlouhodobě koncentraci LDL cholesterolu o 0,6 mmol/l, klesne riziko KV onemocnění také o 10 procent, ale pokud u pacienta s oběma rizikovými faktory snížíme TK i LDL cholesterol o uvedené hodnoty najednou, riziko KV onemocnění se sníží o 45 procent (viz schéma 1) [19].
Využití přínosu fixních kombinací
Při tomto přístupu je ideální využít fixní kombinace. V první řadě proto, že fixní kombinace prokazatelně zlepšují adherenci k léčbě (tj. dodržování léčby) i perzistenci (tj. setrvání na léčbě). Pokud podáváme fixní kombinaci antihypertenziv se statinem, lze kontrolovat adherenci k hypolipidemické léčbě tonometrem. Je třeba myslet na to, že každý druhý pacient s hypertenzí má hypercholesterolémii, a při zahájení léčby hypertenze je proto důležité ověřit potřebu přidání statinu [20].
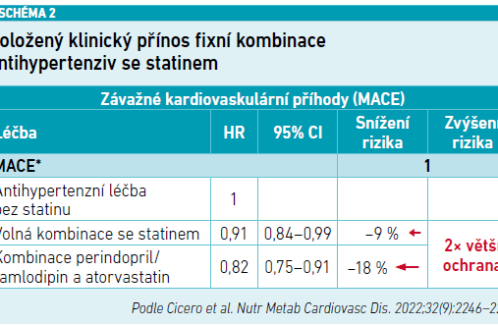 Potenciace účinku snížení TK a LDL cholesterolu a lepší adherence a perzistence při použití fixních kombinací jsou zřejmě důvodem výsledků studie Brisighella, která ukázala, že při přidání statinu k antihypertenzní léčbě do volné kombinace snižuje riziko velkých KV příhod (MACE) o devět procent, zatímco přidání statinu v podobě fixní kombinace, konkrétně atorvastatinu k perindoprilu + amlodipinu, sníží riziko MACE o 18 procent (viz schéma 2). Pouhá preskripce fixní kombinace tedy zajistí dvojnásobné snížení rizika MACE (nové srdeční selhání, fibrilace síní, akutní koronární syndrom, koronární revaskularizace, CMP, nové intermitentní klaudikace, akutní ischémie končetiny, recidiva ischemické příhody, náhlá smrt) než volná kombinace [21].
Potenciace účinku snížení TK a LDL cholesterolu a lepší adherence a perzistence při použití fixních kombinací jsou zřejmě důvodem výsledků studie Brisighella, která ukázala, že při přidání statinu k antihypertenzní léčbě do volné kombinace snižuje riziko velkých KV příhod (MACE) o devět procent, zatímco přidání statinu v podobě fixní kombinace, konkrétně atorvastatinu k perindoprilu + amlodipinu, sníží riziko MACE o 18 procent (viz schéma 2). Pouhá preskripce fixní kombinace tedy zajistí dvojnásobné snížení rizika MACE (nové srdeční selhání, fibrilace síní, akutní koronární syndrom, koronární revaskularizace, CMP, nové intermitentní klaudikace, akutní ischémie končetiny, recidiva ischemické příhody, náhlá smrt) než volná kombinace [21].
Odstraňování příčin neúspěchů preventivní KV léčby
Příčiny nedosahování cílových hodnot TK a koncentrace LDL cholesterolu při jejich farmakologické intervenci je třeba hledat na straně pacienta, lékaře a zdravotního systému. Asi ze 30 procent je neúspěch dán přístupem pacienta. Obě onemocnění jsou asymptomatická a pacienti často jejich existenci popírají a odmítají léčbu. Je důležité pacientům také vysvětlit, že tato léčba je dlouhodobá. Důvodem nepravidelného užívání/neužívání předepsaných léků může být také vysoký počet tablet nebo nežádoucí účinky. Problém zde představuje nedostatečná komunikace s lékařem, v některých případech kognitivní obtíže či deprese u pacienta. Bohužel, z 50 procent leží příčiny na straně lékaře. Mohou mít podobu nedostatečné diagnostiky, odkládání zahájení léčby, nevyužívání kombinací antihypertenziv či fixních kombinací účinných látek, pomalé titrace dávek, nedostatku času na pacienta nebo i špatné orientace v záplavě odborných doporučení. Z 20 procent lze příčiny přičíst zdravotnímu systému, a to špatné dostupnosti lékařské péče, nedostatečné frekvenci návštěv nebo možnosti preskripce léků na chronická onemocnění jen na krátké období.
Závěr
Prevence KV onemocnění je možná. Nezbytným předpokladem je časná identifikace a intervence modifikovatelných KV rizikových faktorů. Časně zahájená léčba rizikových faktorů ve stadiu primární prevence, tj. před manifestací KV onemocnění, může být méně agresivní, ale je potřeba počítat s tím, že tato léčba bude dlouhodobá. Odkládání nasazení farmakoterapie vede ke ztrátě cenných let ve stavu kompenzace, které nelze dohnat ani intenzivní léčbou později v životě, a nepříznivě ovlivňuje prognózu nemocných. Nejúčinnější možností snížení KV rizika zůstává intervence hypertenze a dyslipidémie. Správnou cestou je současné zahájení režimových opatření a kombinované farmakoterapie a rychlé dosažení cílových hodnot. Překonat je třeba stávající zásadní bariéru dlouhodobých úspěchů léčby, kterou je non‑adherence pacientů a terapeutická inercie lékařů. Nejrizikovější KV rizikový faktor je ten, který se nám nedaří kompenzovat.
Připravila MUDr. Zuzana Zafarová
Připraveno podle přednášky MUDr. Markéty Ječmenové (InterMedCare s. r. o., Interní a kardiologická ambulance, Brno)
26C1LIPAR750
Literatura: 1. Data ÚZIS. 2. De Backer G, Jankowski P, Kotseva K, et al.; EUROASPIRE V collaborators; Writing Committee; Scientific Steering/ Executive Committee; Coordinating centre; Diabetes centre; Data management centre; Statistical analysis centre; Central laboratory; Study centres, organisations, investigators and other research personnel (National Co‑ordinators in each country are indicated by asterisk. Management of dyslipidaemia in patients with coronary heart disease: Results from the ESC‑EORP EUROASPIRE V survey in 27 countries. Atherosclerosis. 2019 Jun;285:135–146. 3. Ference BA, Graham I, Tokgozoglu L, et al. Impact of Lipids on Cardiovascular Health: JACC Health Promotion Series. J Am Coll Cardiol. 2018 Sep 4;72(10):1141–1156. 4. Centers for Disease Control and Prevention. Million Hearts® 2022. Preventing 1 Million Heart Attacks and Strokes by 2022. [online]. Dostupné na: https://millionhearts.hhs.gov/index.html [cit. 2023‑02‑01].. 5. NCD Risk Factor Collaboration (NCD‑RisC). Worldwide trends in hypertension prevalence and progress in treatment and control from 1990 to 2019: a pooled analysis of 1201 population‑representative studies with 104 million participants. Lancet. 2021 Sep 11;398(10304):957–980. 6. NCD Risk Factor Collaboration (NCD‑RisC). Repositioning of the global epicentre of non‑optimal cholesterol. Nature. 2020 Jun;582(7810):73–77. 7. McEvoy JW, McCarthy CP, Bruno RM, et al.; ESC Scientific Document Group. 2024 ESC Guidelines for the management of elevated blood pressure and hypertension. Eur Heart J. 2024 Oct 7;45(38):3912–4018. 8. Marx N, Federici M, Schütt K, et al.; ESC Scientific Document Group. 2023 ESC Guidelines for the management of cardiovascular disease in patients with diabetes. Eur Heart J. 2023 Oct 14;44(39):4043–4140. 9. Visseren FLJ, Mach F, Smulders YM, et al.; ESC National Cardiac Societies; ESC Scientific Document Group. 2021 ESC Guidelines on cardiovascular disease prevention in clinical practice. Eur Heart J. 2021 Sep 7;42(34):3227–3337. 10. Mach F, Baigent C, Catapano AL, et al.; ESC Scientific Document Group. 2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk. Eur Heart J. 2020 Jan 1;41(1):111–188. 11. Terentes‑Printzios D, Vlachopoulos C, Xaplanteris P, et al. Cardiovascular Risk Factors Accelerate Progression of Vascular Aging in the General Population: Results From the CRAVE Study (Cardiovascular Risk Factors Affecting Vascular Age). Hypertension. 2017 Nov;70(5):1057–1064. 12. Wald DS, Law M, Morris JK, et al. Combination therapy versus monotherapy in reducing blood pressure: meta‑analysis on 11,000 participants from 42 trials. Am J Med. 2009 Mar;122(3):290–300. 13. Brugts JJ, Ninomiya T, Boersma E, et al. The consistency of the treatment effect of an ACE‑inhibitor based treatment regimen in patients with vascular disease or high risk of vascular disease: a combined analysis of individual data of ADVANCE, EUROPA, and PROGRESS trials. Eur Heart J. 2009 Jun;30(11):1385–1394. 14. Williams B, Mancia G, Spiering W, et al.; ESC Scientific Document Group. 2018 ESC/ESH Guidelines for the management of arterial hypertension. Eur Heart J. 2018 Sep 1;39(33):3021–3104. 15. Cholesterol Treatment Trialists’ (CTT) Collaborators; Mihaylova B, Emberson J, Blackwell L, et al. The effects of lowering LDL cholesterol with statin therapy in people at low risk of vascular disease: meta‑analysis of individual data from 27 randomised trials. Lancet. 2012 Aug 11;380(9841):581–590. 16. Laufs U, Descamps OS, Catapano AL, et al. Understanding IMPROVE‑IT and the cardinal role of LDL‑C lowering in CVD prevention. Eur Heart J. 2014 Aug 7;35(30):1996–2000. 17. Zhang Y, Vittinghoff E, Pletcher MJ, et al. Associations of Blood Pressure and Cholesterol Levels During Young Adulthood With Later Cardiovascular Events. J Am Coll Cardiol. 2019 Jul 23;74(3):330–341. 18. Wang N, Woodward M, Huffman MD, et al. Compounding Benefits of Cholesterol‑Lowering Therapy for the Reduction of Major Cardiovascular Events: Systematic Review and Meta‑Analysis. Circ Cardiovasc Qual Outcomes. 2022 Jun;15(6):e008552. 19. Emberson J, Whincup P, Morris R, et al. Evaluating the impact of population and high‑risk strategies for the primary prevention of cardiovascular disease. Eur Heart J. 2004 Mar;25(6):484–491. 20. Thoenes M, Bramlage P, Zhong S, et al. Hypertension control and cardiometabolic risk: a regional perspective. Cardiol Res Pract. 2012;2012:925046. 21. Cicero AFG, Fogacci F, Rizzoli E, et al.; Brisighella Heart Study Group. Impact of simultaneous management of hypertension and hypercholesterolemia with ACE inhibitors and statins on cardiovascular outcomes in the Brisighella Heart Study: A 8‑year follow‑up. Nutr Metab Cardiovasc Dis. 2022 Sep;32(9):2246–2254.