V digitalizaci zdravotnictví máme stále co dohánět

Z úspěšně digitalizovaného zdravotnictví by těžil stát, zdravotníci i pacienti. Přesto digitalizace v České republice vázne. Kde máme rezervy a jaké kroky je třeba udělat, abychom se v této oblasti posunuli na úroveň zemí, se kterými bychom se chtěli srovnávat? O tom pojednává rozsáhlá studie KPMG zpracovaná na podnět Aliance pro telemedicínu a digitalizaci zdravotnictví a sociálních služeb, kterou se pokusili reflektovat odborníci na půdě Poslanecké sněmovny.
Není tajemstvím, že Česká republika má v oblasti digitalizace zdravotnictví velké rezervy. Toto zjištění přinesla už unikátní studie společnosti KPMG (viz QR kód) z konce minulého roku, která se stala odrazovým můstkem pro četné odborné diskuse. Výsledkem studie bylo nelichotivé konstatování, že Česká republika není na digitalizaci připravena (viz QR kód). Stále postrádáme zejména potřebné legislativní ukotvení a není vybudována a dostatečně provázána nezbytná digitální infrastruktura. Nedostatky, kterými Česká republika v této oblasti trpí a o kterých se zmíníme níže, však mohou být i příležitostí. Alespoň tak to vnímá organizátor posledního velkého setkání odborníků na toto téma, místopředseda výboru pro zdravotnicí a poslanec za KDU‑ČSL Tom Philipp. „České zdravotnictví má v digitalizaci velké rezervy, stejně jako celý stát. To je na jednu stranu škoda, na stranu druhou nám to dává velký prostor ke zlepšení jeho již nyní vynikající úrovně. Digitalizace šetří finance, zkvalitňuje péči, zlepšuje prevenci a přináší potřebnou transparentnost,“ říká Tom Philipp a připomíná v této souvislosti nutnost připravit se na stárnutí populace. „Zatímco před 11 lety na jednoho důchodce pracovali tři lidé, v roce 2050 to bude jen jeden Čech v produktivním věku,“ dodává. To potvrzuje i prezident Asociace poskytovatelů sociálních služeb a předseda správní rady Aliance pro telemedicínu a digitalizaci zdravotnictví a sociálních služeb (ATDZS) Jiří Horecký, podle kterého digitalizace představuje prozatím nevyužitý potenciál. „Potenciál digitalizace českého zdravotnictví je nesporný, a to včetně možností zvyšování efektivity i kvality péče. Existuje řada bariér, ale i rizik tohoto rozvoje, které je nutné pojmenovávat, otvírat a diskutovat,“ konstatuje Horecký s tím, že tato diskuse se zdaleka neomezuje jen na Českou republiku. Je to stále žhavé téma i na úrovni celé Evropské unie, zejména s ohledem na plány Evropské unie na vytvoření Evropského prostoru pro zdravotní data. Zlepšením výměny dat by se podle expertů v následujících deseti letech mohlo podařit uspořit zhruba 260 miliard korun.
Zjištění studie KPMG
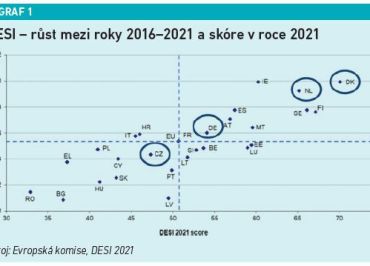 Co tedy zmiňovaná studie KPMG zjistila a v čem všem zaostáváme za zeměmi, se kterými bychom se chtěli srovnávat? KPMG pro účely své práce a zhodnocení současného stavu digitalizace v České republice a její připravenosti na digitalizaci zpracovala případové studie zaměřené na Dánsko, Německo a Nizozemsko. Ze srovnání mimo jiné vyplynulo, že problémem České republiky není pouze zaostalost v oblasti digitalizace zdravotnictví, ale celého státu. Tuto skutečnost dobře odráží i Digital Economy and Society Index – DESI z let 2016 až 2021. Nelichotivé skóre jsme zejména ve srovnání se zmíněnými zeměmi obdrželi jak z hlediska roku 2021, tak podle celkového růstu hodnoty indexu v čase (viz graf 1 a tabulku 1).
Co tedy zmiňovaná studie KPMG zjistila a v čem všem zaostáváme za zeměmi, se kterými bychom se chtěli srovnávat? KPMG pro účely své práce a zhodnocení současného stavu digitalizace v České republice a její připravenosti na digitalizaci zpracovala případové studie zaměřené na Dánsko, Německo a Nizozemsko. Ze srovnání mimo jiné vyplynulo, že problémem České republiky není pouze zaostalost v oblasti digitalizace zdravotnictví, ale celého státu. Tuto skutečnost dobře odráží i Digital Economy and Society Index – DESI z let 2016 až 2021. Nelichotivé skóre jsme zejména ve srovnání se zmíněnými zeměmi obdrželi jak z hlediska roku 2021, tak podle celkového růstu hodnoty indexu v čase (viz graf 1 a tabulku 1).
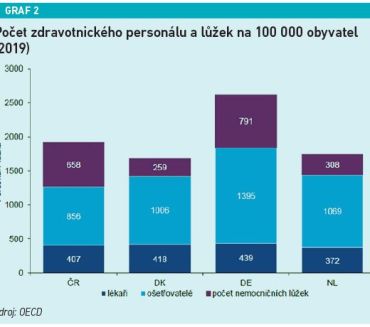
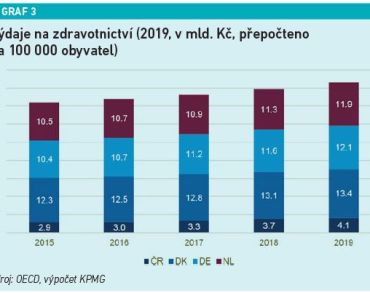
 Nemožnost digitálního sdílení dokumentace podle odborníků nejenže snižuje jinak relativně dobrou kvalitu péče, ale může vést také k chybám, duplicitním vyšetřením, a tedy snižování efektivity a prodražování celého systému. Podle statistik uvedených KPMG disponujeme ze srovnávaných zemí nejvyšším počtem lůžek na obyvatele. Máme jich dokonce dvakrát více než Dánsko nebo Nizozemsko. Přitom vynakládáme oproti těmto zemím nejnižší procento HDP do zdravotnictví a zároveň třikrát méně výdajů na zdravotní péči. To může být do určité míry ovlivněno i tím, že disponujeme nejnižším počtem zdravotníků na obyvatele. Přitom čeští pacienti tráví v nemocnicích až dvojnásobný čas než pacienti v Dánsku či Nizozemsku. Efektivitu českého zdravotnictví po medicínské stránce naznačuje skutečnost, že máme ve srovnání s porovnávanými zeměmi srovnatelnou délku let ve zdraví. Máme ovšem nejnižší věk dožití. Podle KPMG by právě tyto ukazatele měly motivovat Českou republiku ke zlepšování kvality a dostupnosti péče a směřovat nás k její udržitelnosti.
Nemožnost digitálního sdílení dokumentace podle odborníků nejenže snižuje jinak relativně dobrou kvalitu péče, ale může vést také k chybám, duplicitním vyšetřením, a tedy snižování efektivity a prodražování celého systému. Podle statistik uvedených KPMG disponujeme ze srovnávaných zemí nejvyšším počtem lůžek na obyvatele. Máme jich dokonce dvakrát více než Dánsko nebo Nizozemsko. Přitom vynakládáme oproti těmto zemím nejnižší procento HDP do zdravotnictví a zároveň třikrát méně výdajů na zdravotní péči. To může být do určité míry ovlivněno i tím, že disponujeme nejnižším počtem zdravotníků na obyvatele. Přitom čeští pacienti tráví v nemocnicích až dvojnásobný čas než pacienti v Dánsku či Nizozemsku. Efektivitu českého zdravotnictví po medicínské stránce naznačuje skutečnost, že máme ve srovnání s porovnávanými zeměmi srovnatelnou délku let ve zdraví. Máme ovšem nejnižší věk dožití. Podle KPMG by právě tyto ukazatele měly motivovat Českou republiku ke zlepšování kvality a dostupnosti péče a směřovat nás k její udržitelnosti.
Co tedy KPMG doporučuje?
 Konstruktivním výstupem z poměrně kritických výsledků studie KPMG, které poukazují na faktickou nepřipravenost České republiky na digitalizaci zdravotnictví, je sada doporučení. Nedostatečné koncepční řízení by mohlo znemožnit efektivní čerpání prostředků z Národního plánu obnovy, který poskytuje podle expertů jedinečnou příležitost, jak nutné počáteční změny systému financovat. Času ale mnoho nezbývá. Podle člena správní rady ATDZS Jiřího Baťka je čas pro většinu větších projektů už jen do roku 2025. „V Alianci velmi dobře vnímáme problém s časováním toho, abychom byli schopni prostředky z Národního plánu obnovy vyčerpat. Rok 2025 se může zdát jako daleká budoucnost, ale už teď začínáme cítit, že to nemusíme všechno stihnout,“ poznamenal Batěk. KPMG tedy České republice ve své studii doporučuje především vytvoření instituce, která by prosazovala implementaci strategie a propojovala soukromý a veřejný sektor při realizaci všech potřebných projektů. Prvním krokem mělo být tedy zřízení Národního centra pro elektronizaci zdravotnictví pod kuratelou Ministerstva zdravotnictví. Garanty rozvoje v jednotlivých oblastech by se měla podle KPMG stát nově vytvořená kompetenční centra. Roli ale hraje také systém úhrad, kam by měly být průběžně zařazovány všechny úkony spojené s výkonem telemedicíny a dalších oblastí eHealth. Sdílení zdravotnických informací je pak veledůležitou kapitolou, pro kterou je potřeba provést potřebné legislativní změny s důrazem na bezpečnost dat. V oblasti digitalizace bychom se podle KPMG měli inspirovat v zahraničí. Konkrétně v Dánsku užívá digitální zdravotnické aplikace už přibližně 66 procent lidí. Jde například o aplikace na domácí léčbu ran či monitoring žen s těhotenskými komplikacemi.
Konstruktivním výstupem z poměrně kritických výsledků studie KPMG, které poukazují na faktickou nepřipravenost České republiky na digitalizaci zdravotnictví, je sada doporučení. Nedostatečné koncepční řízení by mohlo znemožnit efektivní čerpání prostředků z Národního plánu obnovy, který poskytuje podle expertů jedinečnou příležitost, jak nutné počáteční změny systému financovat. Času ale mnoho nezbývá. Podle člena správní rady ATDZS Jiřího Baťka je čas pro většinu větších projektů už jen do roku 2025. „V Alianci velmi dobře vnímáme problém s časováním toho, abychom byli schopni prostředky z Národního plánu obnovy vyčerpat. Rok 2025 se může zdát jako daleká budoucnost, ale už teď začínáme cítit, že to nemusíme všechno stihnout,“ poznamenal Batěk. KPMG tedy České republice ve své studii doporučuje především vytvoření instituce, která by prosazovala implementaci strategie a propojovala soukromý a veřejný sektor při realizaci všech potřebných projektů. Prvním krokem mělo být tedy zřízení Národního centra pro elektronizaci zdravotnictví pod kuratelou Ministerstva zdravotnictví. Garanty rozvoje v jednotlivých oblastech by se měla podle KPMG stát nově vytvořená kompetenční centra. Roli ale hraje také systém úhrad, kam by měly být průběžně zařazovány všechny úkony spojené s výkonem telemedicíny a dalších oblastí eHealth. Sdílení zdravotnických informací je pak veledůležitou kapitolou, pro kterou je potřeba provést potřebné legislativní změny s důrazem na bezpečnost dat. V oblasti digitalizace bychom se podle KPMG měli inspirovat v zahraničí. Konkrétně v Dánsku užívá digitální zdravotnické aplikace už přibližně 66 procent lidí. Jde například o aplikace na domácí léčbu ran či monitoring žen s těhotenskými komplikacemi.
Reflexe studie
 Zjištění ze studie KPMG přinesla cenné podněty k diskusi všech aktérů. Výsledkem byla reflexe v podobě návrhu koncepce a strategie digitalizace zdravotnictví od zadavatele studie, tedy ATDZS, ve které jsou zastoupeni jak poskytovatelé, plátci, zástupci průmyslu, tak i pacientské organizace. Podle člena správní rady ATDZS Jiřího Baťka je třeba při plánování všech změn systému především respektovat současné nastavení systému s ohledem jak na poskytovatele služeb, tak na pacienty, kteří jsou zvyklí nějakým způsobem se stávajícím systémem interagovat. „Koncepce by měla sloužit k tomu, aby se systém zjednodušil, ne naopak. Fundamentálním úkolem digitalizace je zautomatizovat opakující se aktivity, zpřehlednit systém a ušetřit čas a peníze,“ uvedl Batěk, podle něhož je potřeba maximálně využít i dalších prvků digitalizace státu – jako je například portál občana, elektronická identita apod. Pokud jde o legislativní ukotvení, které studie KPMG označila za nejvíce problematickou část a jednu z hlavních bariér, zde Aliance vnímá v posledních měsících pozitivní posun. „Práce na legislativním ukotvení v posledním půl roce hodně pokročily, to vnímám velmi pozitivně. Spousta práce byla odvedena v oblasti standardizace. Ale řekl bych, že jsme tak zhruba v půli prvního kroku,“ poznamenal Batěk. Jako „hop nebo trop“ situaci vnímá problematiku financování, resp. možnost využití prostředků z Národního plánu obnovy, který by umožnil z pohledu státního rozpočtu bezbolestné pokračování digitalizace českého zdravotnictví. „V posledních letech se české zdravotnictví částečně zdigitalizovalo, máme zde úspěšné projekty jako eRecept. Velkou šancí k další podpoře digitalizace je Národní plán obnovy, který počítá s využitím téměř tří miliard korun z Evropské unie do roku 2025 na zlepšení digitalizace našeho zdravotnictví. Ale musíme si pospíšit, stanovit jasné priority a dle nich zvolit správná řešení, abychom tuto šanci nepromrhali,“ varoval Jiří Batěk.
Zjištění ze studie KPMG přinesla cenné podněty k diskusi všech aktérů. Výsledkem byla reflexe v podobě návrhu koncepce a strategie digitalizace zdravotnictví od zadavatele studie, tedy ATDZS, ve které jsou zastoupeni jak poskytovatelé, plátci, zástupci průmyslu, tak i pacientské organizace. Podle člena správní rady ATDZS Jiřího Baťka je třeba při plánování všech změn systému především respektovat současné nastavení systému s ohledem jak na poskytovatele služeb, tak na pacienty, kteří jsou zvyklí nějakým způsobem se stávajícím systémem interagovat. „Koncepce by měla sloužit k tomu, aby se systém zjednodušil, ne naopak. Fundamentálním úkolem digitalizace je zautomatizovat opakující se aktivity, zpřehlednit systém a ušetřit čas a peníze,“ uvedl Batěk, podle něhož je potřeba maximálně využít i dalších prvků digitalizace státu – jako je například portál občana, elektronická identita apod. Pokud jde o legislativní ukotvení, které studie KPMG označila za nejvíce problematickou část a jednu z hlavních bariér, zde Aliance vnímá v posledních měsících pozitivní posun. „Práce na legislativním ukotvení v posledním půl roce hodně pokročily, to vnímám velmi pozitivně. Spousta práce byla odvedena v oblasti standardizace. Ale řekl bych, že jsme tak zhruba v půli prvního kroku,“ poznamenal Batěk. Jako „hop nebo trop“ situaci vnímá problematiku financování, resp. možnost využití prostředků z Národního plánu obnovy, který by umožnil z pohledu státního rozpočtu bezbolestné pokračování digitalizace českého zdravotnictví. „V posledních letech se české zdravotnictví částečně zdigitalizovalo, máme zde úspěšné projekty jako eRecept. Velkou šancí k další podpoře digitalizace je Národní plán obnovy, který počítá s využitím téměř tří miliard korun z Evropské unie do roku 2025 na zlepšení digitalizace našeho zdravotnictví. Ale musíme si pospíšit, stanovit jasné priority a dle nich zvolit správná řešení, abychom tuto šanci nepromrhali,“ varoval Jiří Batěk.
Jedno po druhém
První oblast, na které je podle Baťka potřeba rázně zapracovat, jsou řešení v oblasti kybernetické bezpečnosti. „Pokud tu máme systém, kde neexistuje bezpečnostní architektura a ten systém je zcela otevřený útokům hackerů, tak si můžeme vymyslet cokoli dalšího, ale jediné, co budeme řešit, je, kolik a komu máme dát výpalné, abychom mohli poskytovat zdravotní služby,“ vyjádřil Batěk obrazně, proč je nutné kybernetickou bezpečnost řešit prioritně. Po zajištění této oblasti mohou podle Aliance přijít na řadu otázky zpřístupnění a výměny zdravotní dokumentace, což by v pozitivním slova smyslu pocítili zejména pacienti při pohybu systémem (viz fórum MT 17/2023, str. A2). „Vidíme zde pozitivní signály, že zodpovědné orgány na této problematice aktivně pracují. Stále ale nejsme v situaci, kdy bychom mohli potvrdit, že jdeme správným směrem a že všechny klíčové kroky stihneme,“ konstatoval Batěk s tím, že vyřešení oblasti zdravotní dokumentace je hlavním prostředkem pro uvádění digitálních služeb do praxe. „Přinese to komfort pacientům, umožní eliminovat duplicitní vyšetření apod. Nepřinese to ale fundamentální změnu systému,“ myslí si Batěk, podle kterého je takovou změnou zavedení systematického procesu zavádění konkrétních zdravotních služeb digitálního charakteru, jako jsou například služby telemedicíny či tzv. digitální zdravotní služby. „Jde o služby, které využívají data k automatizaci, ulehčení práce a šetření výdajů zdravotního systému,“ uzavřel Batěk.
Digitalizace českého zdravotnictví v posledních letech pokročila, přesto jsme teprve na začátku. Podle poslance Toma Philippa je eHealth jednoznačně budoucností českého zdravotnictví. Existující digitální nástroje, kterými dnes disponujeme, využívají jen zlomek potenciálu digitálních technologií současnosti a budoucnosti. „Již dnes jsou v Česku vydávány elektronické recepty a neschopenky a funguje i systém eOčkování a ePACS jako zabezpečené elektronické výměny obrazové zdravotní dokumentace. Musíme jít ale mnohem dál. V budoucnu budou mít pacienti přístup do své zdravotní dokumentace a díky sdílení dat budou všichni lékařští specialisté znát jejich kompletní anamnézu, což výrazně pomůže v léčbě a omezí riziko případných chyb. Pacienti budou také moci probírat svůj zdravotní stav s lékařem na dálku. Obrovský potenciál přináší i umělá inteligence, která může výrazně zrychlit a zpřesnit například vyhodnocování rentgenů a CT,“ shrnul Tom Philipp.