Léčba migrény jako investice: data mění pohled na náklady

Český zdravotní systém zachycuje stovky tisíc pacientů s migrénou. Přesto se část nemocných dostává k diagnóze pozdě a jen zlomek těch, kteří by mohli profitovat z moderní specifické léčby, se k ní skutečně dostane. Kulatý stůl „Migréna v Česku: náklad, nebo investice?“ uspořádaný v Poslanecké sněmovně ve spolupráci Migréna‑help, z. s., a MEDICAL TRIBUNE CZ proto posunul debatu od ceny léčby k otázce, jaké náklady přináší neléčená nebo nedostatečně léčená migréna pacientům, zdravotnímu systému i ekonomice. Kulatý stůl propojil data ÚZIS, klinické poznatky z registru ReMig, farmakoekonomickou perspektivu i pacientskou zkušenost. Diskuse zároveň zasadila českou debatu do širší evropské i globální snahy o uznání migrény jako biologického neurologického onemocnění.
Migréna se postupně dostává z prostoru individuálně snášené bolesti do zdravotní politiky. Nejen proto, že jde o časté a invalidizující neurologické onemocnění, ale také proto, že se stále zřetelněji ukazuje její dopad na pracovní schopnost, sociální systém a ekonomiku. Tento posun zasadila do evropského rámce Elena Ruiz de la Torre, výkonná ředitelka European Migraine and Headache Alliance (EMHA). Připomněla, že migréna je stále zatížena stigmatizací a že její vnímání jako „běžné bolesti hlavy“ neodpovídá biologické podstatě onemocnění. „Realita je taková, že jde o biologickou poruchu mozku, která tyto záchvaty způsobuje,“ uvedla.
Evropská pacientská aliance podle ní usiluje o to, aby migréna byla zahrnuta do vznikající strategie neurologického zdraví. „V současnosti se připravuje nová strategie neurologického zdraví, která bude v následujících letech implementována,“ uvedla Ruiz de la Torre. EMHA spolu s dalšími organizacemi publikovala také white paper požadující začlenění migrény do této strategie. Téma se zároveň posouvá i na globální úroveň. EMHA byla podle Ruiz de la Torre oslovena Světovou zdravotnickou organizací se žádostí o spolupráci na formulaci sdělení o migréně pro připravovanou rezoluci plánovanou na rok 2027.
Česká debata na tento kontext navázala velmi konkrétně. V Poslanecké sněmovně se 16. dubna 2026 sešli zástupci politiky, odborných společností, pacientské organizace, zdravotních pojišťoven, regulátora i datových institucí, aby migrénu neřešili jen jako klinickou diagnózu, ale také jako problém organizace péče a nákladů, které přesahují zdravotnický rozpočet. Hlavní otázka byla praktická a týkala se toho, jak využít dostupná data, klinické zkušenosti a farmakoekonomické argumenty k tomu, aby se pacienti s těžší migrénou dostali včas k účinné léčbě a aby se náklady onemocnění neposuzovaly pouze podle výdajů zdravotních pojišťoven.
 Na politickou rovinu problému upozornil poslanec Václav Pláteník, který společně s předsedou Výboru pro zdravotnictví Josefem Maškem kulatý stůl zaštítil. „Chtěl bych upozornit na to, že Česká republika může být v přístupu k migréně takzvaným front runnerem, může být dokonce před Evropou,“ uvedl. Podle něj se v migréně protínají témata známá i z jiných oblastí medicíny, zejména časná diagnostika, dostupnost inovací, lepší koordinace péče a osvěta.
Na politickou rovinu problému upozornil poslanec Václav Pláteník, který společně s předsedou Výboru pro zdravotnictví Josefem Maškem kulatý stůl zaštítil. „Chtěl bych upozornit na to, že Česká republika může být v přístupu k migréně takzvaným front runnerem, může být dokonce před Evropou,“ uvedl. Podle něj se v migréně protínají témata známá i z jiných oblastí medicíny, zejména časná diagnostika, dostupnost inovací, lepší koordinace péče a osvěta.
Právě pacientská zkušenost ukazuje, proč by se diskuse neměla zastavit u počtu návštěv v ordinacích nebo u ceny léčivého přípravku. Olga Vojtěchová, manželka ministra zdravotnictví Adama Vojtěcha, vystoupila na kulatém stole jako pacientka léčená biologickou léčbou a popsala migrénu jako nemoc, která před účinnou terapií určovala plánování práce i osobního života. „Já svůj život dělím na život před biologickou léčbou a po ní. Ten život před ní pro mě znamenal neustálou myšlenku: Nebude mě bolet hlava? Můžu si koupit lístky do divadla? Která kolegyně za mě půjde učit, když se ráno probudím s migrénou?“ uvedla. Její výpověď se tak potkává s daty, která ukazují, že migréna není jen klinický problém jednotlivce, ale diagnóza s měřitelnými dopady na produktivní život.
Stejný pohled zdůraznil i ministr zdravotnictví Adam Vojtěch. „Dopad je celospolečenský. Nemůžeme se na tuto diagnózu dívat pouze prismatem zdravotního pojištění, ale musíme ji vnímat i z pohledu národohospodářského,“ uvedl ve svém vystoupení. V této větě je obsaženo klíčové východisko celé debaty: pokud moderní léčba dokáže u části pacientů snížit ztrátu pracovní schopnosti, počet dnů pracovní neschopnosti nebo riziko dalšího propadu do sociálního systému, nelze ji hodnotit jen jako položku v rozpočtu zdravotních pojišťoven. Je třeba ji zasadit do širší bilance.
Migréna v datech ukazuje stovky tisíc pacientů
Základ pro širší debatu poskytla prezentace prof. Ladislava Duška, ředitele ÚZIS. Upozornil, že dostupná data zdravotního systému neukazují epidemiologicky úplný obraz migrény, ale především rozsah vykázané péče. „Nemáme žádný národní registr migrény. Díváme se na prevalenci vykázané léčby. Ještě přesněji: ani ne na prevalenci léčených pacientů, ale na prevalenci vykázané léčby do veřejného zdravotního pojištění,“ uvedl Dušek.
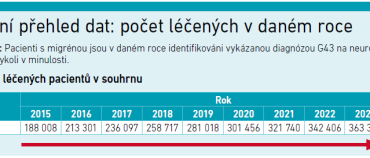 I tak jde o rozsáhlou skupinu pacientů. Podle dat NZIS bylo v roce 2024 v českém systému zachyceno 384 709 pacientů s migrénou, zatímco v roce 2015 jich bylo 188 008 (viz graf 1). Za deset let tak počet vykázaných pacientů vzrostl o 105 procent. Prezentace zároveň ukázala, že 82 procent pacientů bylo mladších než 60 let, tedy převážně ve věku, kdy se dopady onemocnění promítají i do pracovního a sociálního života.
I tak jde o rozsáhlou skupinu pacientů. Podle dat NZIS bylo v roce 2024 v českém systému zachyceno 384 709 pacientů s migrénou, zatímco v roce 2015 jich bylo 188 008 (viz graf 1). Za deset let tak počet vykázaných pacientů vzrostl o 105 procent. Prezentace zároveň ukázala, že 82 procent pacientů bylo mladších než 60 let, tedy převážně ve věku, kdy se dopady onemocnění promítají i do pracovního a sociálního života.
Důležitým signálem jsou také výrazné regionální rozdíly. V datech ÚZIS se na úrovni okresů a obcí s rozšířenou působností objevují dvoj‑ až trojnásobné rozdíly v podílu obyvatel s vykázanou migrénou. Ty samy o sobě neříkají, zda je v některých regionech skutečně méně pacientů s migrénou, nebo zda se liší diagnostika, vykazování a dostupnost péče. Pro organizaci systému jsou však podstatné. „Co mě překvapilo dál, jsou poměrně výrazné regionální rozdíly. Ty podle mě potvrzují, že zde může být problém v dostupnosti péče nebo ve vykazování, případně v tom, jak pacienti za péčí putují. Trojnásobné rozdíly asi nelze vysvětlovat pouze biologickými faktory,“ poznamenal Dušek.
Data ÚZIS zároveň ukázala, že zhruba pětina pacientů má častější kontakty se systémem kvůli migréně a necelých devět procent patří do skupiny s velmi častými potížemi. Více než čtyřikrát vykázanou diagnózu G43 za roky 2023 a 2024 mělo 32 110 pacientů a hospitalizaci pro migrénu 2 315 pacientů. Nejde tedy jen o velký celkový počet diagnóz, ale i o skupinu nemocných, u nichž se migréna opakovaně promítá do využívání zdravotní péče.
Tato data posouvají debatu od otázky, kolik pacientů systém vykazuje, k otázce, kolik z nich se dostává k adekvátní léčbě a jak velká část nemocných v datech stále chybí. Právě na tomto rozdílu mezi vykázanou péčí a skutečnou zátěží migrény stojí další část diskuse.
Mezi diagnózou a léčbou se ztrácí část pacientů
Na data ÚZIS navázal klinický pohled, který ukazuje další část problému. Nejde jen o to, kolik pacientů systém zachytí ve vykázané péči, ale také kolik lidí s migrénou se do systému vůbec nedostane, kolik jich zůstává u symptomatické léčby a kolik pacientů s těžší formou onemocnění dosáhne na moderní specifickou léčbu.
MUDr. Tomáš Nežádal, neurolog a předseda Sekce pro diagnostiku a léčbu bolestí hlavy České neurologické společnosti ČLS JEP (Czech Headache Society), ve své prezentaci připomněl, že epidemiologická zátěž migrény je výrazně vyšší než počet pacientů zachycených v datech zdravotního systému. Prevalence migrény je podle jím citovaných dat 11,79 procenta, u žen 17,3 procenta a u mužů 5,7 procenta. V ČR se podle prezentace odhaduje až 1,72 milionu obyvatel s migrénou a 81 410 YLD, tedy roků života prožitých se zdravotním omezením. Migréna je zároveň uváděna jako druhá nejvíce invalidizující diagnóza podle Global Burden of Disease 2016 a jako první u mladých žen.
Tento rozdíl mezi epidemiologickou zátěží a vykázanou péčí se promítá i do klinické praxe. „V České republice bychom měli mít zhruba 1,5 až 1,7 milionu pacientů s migrénou. Není to ale tak, že by všichni byli v systému péče. Těch pacientů, o které se reálně staráme a kteří nás zajímají z hlediska léčby, je zhruba kolem 35 procent, což odpovídá přibližně 400 000 pacientů,“ upřesnil Nežádal.
Právě tady začíná léčebná mezera, která byla jedním z hlavních témat kulatého stolu. Nejde jen o to, zda pacient migrénu má, ale zda je včas diagnostikován, zda se dostane k profylaxi a zda u těžších forem dosáhne na moderní specifickou léčbu. Nežádal připomněl hranici zhruba čtyř migrenózních dní v měsíci, kdy už má být zvažována profylaktická léčba. Upozornil také, že chronická migréna se odhaduje na 1,4 až 2,2 procenta populace, přičemž v této skupině hraje významnou roli i bolest hlavy z nadužívání akutní medikace.
Počet pacientů léčených moderní terapií zůstává proti potenciální potřebě nízký. Podle registru ReMig bylo k březnu 2026 aktuálně léčeno 4 499 pacientů. Sám Nežádal upozornil, že celkově se počet pacientů na této léčbě může pohybovat zhruba kolem 7 000–8 000, protože část center není v registru plně zachycena. Farmakoekonomická analýza iHeta, kterou prezentoval farmakoekonom Martin Kolek, přitom pracovala s údajem, že v Česku může být až 25 000 pacientů vhodných k moderní léčbě migrény.
Tato disproporce posouvá debatu od samotné diagnózy k otázce dostupnosti léčby. Pokud se moderní terapie dostává jen k části pacientů, kteří by z ní mohli profitovat, nejde pouze o klinický problém. U nemocných s častými atakami může opožděná nebo nedostatečná léčba znamenat chronifikaci onemocnění, nadužívání akutní medikace, ztrátu pracovní schopnosti a další dopady mimo zdravotní systém. Právě zde se klinická otázka začíná měnit ve farmakoekonomickou.
Ekonomická rovnice: náklad pro pojišťovnu, přínos pro společnost
Farmakoekonom Martin Kolek zasadil klinická a populační data do ekonomického rámce. U migrény podle prezentovaných podkladů tvoří nepřímé náklady přibližně 70 procent celkové ekonomické zátěže, přičemž hlavní podíl představuje ztráta pracovní produktivity. Vedle perspektivy zdravotního systému proto analýza pracovala také s vládní rozpočtovou perspektivou, zahrnující například pracovní neschopnost a invaliditu, a s celospolečenskou perspektivou, která zohledňuje ztrátu pracovní produktivity i náklady pacientů a jejich rodin.
 Data z dotazníku WPAI ukázala, jak výrazně migréna zasahuje do pracovního života. Pacienti po přepočtu na běžný pracovní týden zameškali v průměru 5,6 hodiny týdně, což odpovídá absentismu 13,9 procenta. Ještě výraznější byl prezentismus, tedy situace, kdy pacient do práce přijde, ale kvůli onemocnění není schopen plného výkonu. Ten představoval 13,8 hodiny týdně, tedy 34,5 procenta. Celková ztráta pracovní produktivity tak dosahovala 18,6 hodiny týdně, tedy 46,6 procenta (viz graf 2).
Data z dotazníku WPAI ukázala, jak výrazně migréna zasahuje do pracovního života. Pacienti po přepočtu na běžný pracovní týden zameškali v průměru 5,6 hodiny týdně, což odpovídá absentismu 13,9 procenta. Ještě výraznější byl prezentismus, tedy situace, kdy pacient do práce přijde, ale kvůli onemocnění není schopen plného výkonu. Ten představoval 13,8 hodiny týdně, tedy 34,5 procenta. Celková ztráta pracovní produktivity tak dosahovala 18,6 hodiny týdně, tedy 46,6 procenta (viz graf 2).
Po přepočtu na peníze vychází podle analýzy průměrná roční ztráta pracovní produktivity na 320 868 korun na jednoho pacienta. Moderní léčba podle prezentovaných dat zlepšuje celkovou ztrátu pracovní produktivity o 67 procent. Roční náklady na monoklonální protilátky a gepanty byly v prezentaci srovnány s částkou kolem 70 000 korun, zatímco potenciální úspora díky zvýšené pracovní produktivitě byla vyčíslena přibližně na 220 000 korun.
Tato bilance neznamená, že se výdaj na léčbu automaticky vrací zdravotním pojišťovnám. Ukazuje ale, proč je u migrény nutné dívat se nejen na cenu léčiva, ale i na cenu neléčeného nebo nedostatečně léčeného onemocnění. „Migréna je specifická diagnóza v tom, že zatěžuje především oblast nepřímých nákladů, nikoli těch přímých zdravotních. To znamená, že se veškeré benefity neprojeví přímo na účtech zdravotních pojišťoven, ale projeví se v ekonomice jako celku,“ shrnul Kolek.
Farmakoekonomická část tak neuzavírá debatu samotným srovnáním nákladů. Naopak připravuje otázku, zda jsou klinická data dostatečně silná na to, aby tento ekonomický argument obstál i v praxi.
Moderní terapie mění klinický průběh i pracovní schopnost
Farmakoekonomická úvaha stojí na klinickém předpokladu, že moderní léčba u pacientů skutečně snižuje zátěž onemocnění. Tento předpoklad doplnila data z českého registru ReMig, který prospektivně sleduje pacienty s migrénou léčené cílenou preventivní terapií a hodnotí její účinnost i tolerabilitu v reálné klinické praxi.
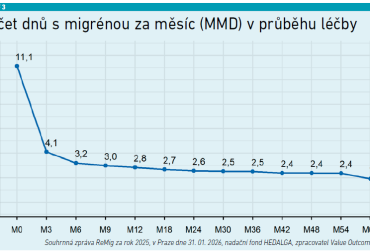 Neurolog Tomáš Nežádal ukázal, že efekt léčby se v registru sleduje nejen podle počtu migrenózních dní v měsíci, ale také podle spotřeby akutní medikace, pracovní produktivity a dalších parametrů kvality života. „Vidíme období po třech měsících léčby. Ten výrazný pokles počtu migrenózních dní v čase ukazuje, že efekt léčby je velmi dobrý a přetrvává i v delším horizontu, až do několika let,“ uvedl (viz graf 3).
Neurolog Tomáš Nežádal ukázal, že efekt léčby se v registru sleduje nejen podle počtu migrenózních dní v měsíci, ale také podle spotřeby akutní medikace, pracovní produktivity a dalších parametrů kvality života. „Vidíme období po třech měsících léčby. Ten výrazný pokles počtu migrenózních dní v čase ukazuje, že efekt léčby je velmi dobrý a přetrvává i v delším horizontu, až do několika let,“ uvedl (viz graf 3).
Data registru ReMig zároveň ukazují redukci akutní medikace i nadužívané terapie a sledují pracovní produktivitu prostřednictvím dotazníku WPAI. Klinická data tak přímo navazují na farmakoekonomickou část – zlepšení průběhu migrény se neprojevuje jen menším počtem záchvatů, ale také menší potřebou akutní léčby a lepší schopností fungovat v práci i běžném životě.
Důležitá je i možnost změny léčby, pokud první zvolená terapie nepřinese dostatečný efekt nebo není dobře tolerována. Nežádal upozornil, že po switchi mezi přípravky dosahuje významná část pacientů zlepšení a že se účinek v čase dále udržuje. V registru byl v roce 2025 zároveň hlášen nízký výskyt nežádoucích účinků, konkrétně 164 nežádoucích účinků u 145 pacientů, tedy u 2,6 procenta sledovaných, z toho čtyři závažné.
ReMig tím doplňuje ekonomickou debatu o klinický základ. Moderní léčba u sledovaných pacientů nesnižuje jen abstraktní zátěž v modelu, ale počet migrenózních dní, spotřebu akutní medikace a omezení, která se promítají do práce i běžného fungování. O to důležitější je otázka, jak dlouhá a složitá je cesta k péči, která takový efekt umožní.
Cesta pacienta zůstává klikatá
Přestože v Česku existuje síť center pro diagnostiku a léčbu bolestí hlavy, cesta pacienta od prvních obtíží přes diagnózu a konvenční profylaxi až k případné moderní specifické terapii může být dlouhá a nerovnoměrná. Právě tuto mezeru mezi možnostmi medicíny a reálnou zkušeností nemocných pojmenovala Rýza Blažejovská, zakladatelka a předsedkyně pacientské organizace Migréna‑help.
„Problém dnes není v tom, že bychom nevěděli, jak migrénu léčit, ale v tom, jak je nastavena cesta pacienta českým systémem,“ uvedla Blažejovská po skončení kulatého stolu. Pacienti se podle ní často dostávají pozdě nejen k léčbě, ale i k diagnóze. „Bloudí systémem a narážejí také na bagatelizaci svých obtíží. To samozřejmě přispívá nejen k tomu, že se snižuje kvalita jejich života a zbytečně trpí, ale zatěžuje to také celý systém, protože neléčená nebo nedostatečně léčená migréna má významné společenské náklady,“ doplnila.
Stejnou mezeru popsal z klinického hlediska i Nežádal. Zdůraznil význam včasné diagnostiky a profylaxe, ale zároveň upozornil, že cesta k centrové léčbě je zatížena nejen indikačními pravidly, ale i provozní realitou pracovišť. Mezi současné výzvy centrové péče zařadil administrativu, složité vykazování, vyplňování více registrů, žádosti o změnu léčby a chybějící koordinátory.
Z pohledu odborníků tedy nejde jen o počet center na mapě. Důležitá je jejich skutečná kapacita, průchodnost a schopnost převzít pacienty ve chvíli, kdy konvenční léčba nestačí. Nežádal v této souvislosti upozornil, že do budoucna lze očekávat posun moderní léčby do širší ambulantní neurologické péče, zejména pokud se s příchodem dalších možností zvýší její dostupnost.
Pohled plátce do debaty přinesla Helena Sajdlová, ředitelka odboru smluvní politiky VZP. Za VZP uvedla, že problém nevidí primárně v nedostatečné síti center. „Myslím si, že máme dostatečnou síť center vysoce specializované péče. Regionálně jsou podle nás dostupná dostatečně,“ řekla (viz QR kód). Současně ale upozornila, že formální dostupnost sítě sama o sobě nevypovídá o jejím reálném fungování. Více než polovina center má podle ní v péči méně než 100 pacientů, zatímco některá špičková pracoviště ročně přijímají stovky nových pojištěnců VZP.
Za VZP proto otevřela otázku, proč se vytížení jednotlivých pracovišť tak výrazně liší. „Máme špičková pracoviště, která mají třeba 400 nových pojištěnců VZP ročně, a na druhé straně máme pracoviště, včetně nemocničních, která mají pacientů třeba jen osm,“ popsala. Pro plátce z toho neplyne jednoduchý závěr, že center je, či není dostatek. Podstatné je zjistit, kde pacienti v systému skutečně váznou a proč se kapacity jednotlivých pracovišť využívají tak nerovnoměrně. „Je tam tedy obrovský nepoměr a my se za VZP budeme muset zamyslet, čím to je,“ doplnila Sajdlová.
Z debaty tak nevyplynulo, že řešením je pouze přidávat další centra. Spíše se ukázala potřeba přesněji řídit celou cestu pacienta od včasného rozpoznání migrény přes profylaxi až po indikaci moderní léčby. Právě tuto systémovou rovinu otevřel ministr zdravotnictví Adam Vojtěch. „Máme pracovní skupinu pro centrovou péči, jejímž cílem je revidovat centrové léky a posoudit, jestli dává smysl, aby všechny byly skutečně vázány pouze na centra, nebo jestli by některé z nich mohly být přesunuty na nižší úroveň systému, ať už do ambulantní specializované péče, nebo v některých případech i do primární péče,“ uvedl.
Řízená decentralizace by tak mohla uvolnit kapacity specializovaných center pro komplikované pacienty a zároveň zkrátit cestu k léčbě těm, u nichž je současná centralizace spíše administrativní než odbornou nutností.
Od popisu problému ke konkrétním krokům
Z debaty vyplynulo několik navazujících úkolů. Patří mezi ně zpřesnění pravidel centrové péče, lepší sledování skutečné průchodnosti systému, využití zdravotních i sociálních dat, posílení včasného rozpoznání migrény v primární péči a jasnější určení pacientů, kteří už nemají zůstávat jen u opakované akutní léčby.
Na regulatorní úrovni ředitel SÚKL Tomáš Boráň přislíbil, že inovativní léčba migrény může být zařazena mezi témata pracovní skupiny pro revizi centrové péče. „Konkrétně pro pracovní skupinu si můžeme přidat tuto skupinu léků k tomu, co se bude řešit,“ uvedl. Zmínil také možnost proaktivně oslovit držitele rozhodnutí o registraci kvůli datům k dopadu do rozpočtu a deklaroval ochotu řešit konkrétní podněty k dostupnosti triptanů v lékárnách.
Důležitou roli má sehrát i práce s daty. Ladislav Dušek přislíbil rozpracovat sledování centrové léčby i léčby podle paragrafu 16 napříč diagnózami tak, aby nevznikala další administrativní zátěž pro zdravotníky. Současně uvedl, že v horizontu jednoho roku by měla být přesněji popsána vazba migrény na jednotlivé profese a práceschopnost. Právě tato data mohou být důležitá pro rozhodování, zda a kde se investice do účinné léčby promítá mimo zdravotnický rozpočet.
Zdravotní pojišťovny mají podle debaty prostor prověřit reálné fungování sítě center. Helena Sajdlová za VZP zároveň připustila debatu o centrech nižšího typu s delegovanou preskripcí po vzoru onkologie. To by mohlo uvolnit kapacity vysoce specializovaných pracovišť a část péče přiblížit pacientům, aniž by se ztratila odborná kontrola nad nastavením léčby.
Primární péče vstupuje do problému dříve než centra, už ve chvíli, kdy pacient opakovaně řeší migrenózní ataky akutní medikací nebo samoléčbou. Předseda Sdružení praktických lékařů Petr Šonka přislíbil spolupráci na online průzkumu mezi praktickými lékaři a vstřícný přístup k edukační kampani. Téma migrény by se podle něj mohlo objevit i na příštím Kongresu primární péče. Nejde přitom jen o další vzdělávací blok, ale o snahu zvýšit citlivost praktiků k pacientům s častými atakami, u nichž opakovaná akutní medikace nemá nahrazovat další vyšetření, profylaxi či odeslání ke specialistovi.
Pacientská organizace Migréna‑help v této debatě propojovala klinickou, ekonomickou i systémovou rovinu problému. Rýza Blažejovská zdůraznila, že cílem už nebylo migrénu pouze znovu popsat, ale hledat konkrétní řešení. Podstatné podle ní bylo i to, že se u jednoho stolu sešli zástupci ministerstva, regulátora, datových institucí, odborných společností, zdravotních pojišťoven, kliniků i pacientů. „Každý z těchto aktérů má v rukou jinou část řešení,“ uvedla.
A právě proto podle ní nemá zůstat jen u popisu problému. „Protože ta řešení existují. Leží ve včasné diagnostice, v dostupnější moderní léčbě, v lepším nastavení kapacit systému, v lepší koordinaci péče a také v tom, aby se migréna stala prioritou zdravotního systému, ideálně například v podobě národní strategie pro migrénu,“ shrnula.
Od bolesti hlavy k systémové otázce
- Migréna není jen opakovaná bolest hlavy. U části pacientů velmi výrazně omezuje práci, běžný život i schopnost fungovat v rodině. Náklady proto nevznikají jen ve zdravotnictví, ale také ve ztracené pracovní produktivitě, nemocenské a sociálním systému.
- Český zdravotní systém eviduje stovky tisíc pacientů s migrénou, skutečný počet nemocných je však podle odhadů výrazně vyšší (až 1,7 milionu). Část lidí se k diagnóze dostává pozdě, část zůstává u samoléčby nebo opakované akutní léčby.
- Moderní preventivní léčba může u vhodných pacientů snížit počet dnů s migrénou, spotřebu akutních léků i dopad onemocnění na práci. Zatím se k ní ale dostává jen část pacientů, kteří by z ní mohli profitovat.
- Klíčová proto není jen existence center pro léčbu bolestí hlavy, ale jejich skutečná kapacita, vytížení a průchodnost. Další posun vyžaduje lepší data, včasnější diagnostiku, větší zapojení praktických lékařů a efektivnější cestu pacienta k účinné léčbě.
- U těžší migrény je tak potřeba hodnotit léčbu nejen jako náklad zdravotního pojištění, ale i jako možnou investici do pracovní schopnosti, kvality života a efektivnějšího fungování systému péče – tedy jako intervenci, která se může vyplatit pacientům, systému i celé společnosti.
zdroj: Migréna‑help, z. s.